概述:
- 产后抑郁症(PPD)是许多女性在分娩后经历的一种常见精神疾病。
- 产后抑郁症的发作与脑源性类固醇(神经类固醇)——孕烯醇酮的水平急剧下降同时发生。
- 美国国立卫生研究院 (NIMH) 支持的数十年研究阐明了孕烯醇酮等神经类固醇在精神疾病中的作用。
- 2019 年,brexanolone(一种通过模仿孕烯醇酮起作用的药物)成为首个获批治疗PPD的药物。
- brexanolone 能够显著、迅速地减轻产后抑郁症症状,这是抑郁症治疗领域的一大飞跃。
当时的执业精神病学家 Joshua A. Gordon 医学博士、哲学博士永远不会忘记一天晚上他接到一位悲痛欲绝的母亲打来的电话。

“她被一种深深的、无法摆脱的绝望所困扰——她非常沮丧,害怕自己会伤害她一个月大的女儿。我帮她去了医院,在那里她在接下来的两个月里接受了住院治疗,尝试了所有可用的治疗方法来恢复健康,”现任美国国家心理健康研究所 (NIMH) 主任的戈登博士说。
不幸的是,这种经历在妇女和其他产后人群中并不罕见,她们在分娩后可能会感到强烈的悲伤、焦虑和兴趣丧失。这些症状可能是产后抑郁症 (PPD)的临床症状。与许多新妈妈在产后几天经历的“产后忧郁症”或悲伤情绪不同,PPD更为强烈和持久,对健康和幸福产生破坏性影响。
不仅仅是忧郁:产后抑郁症对女性心理健康的影响
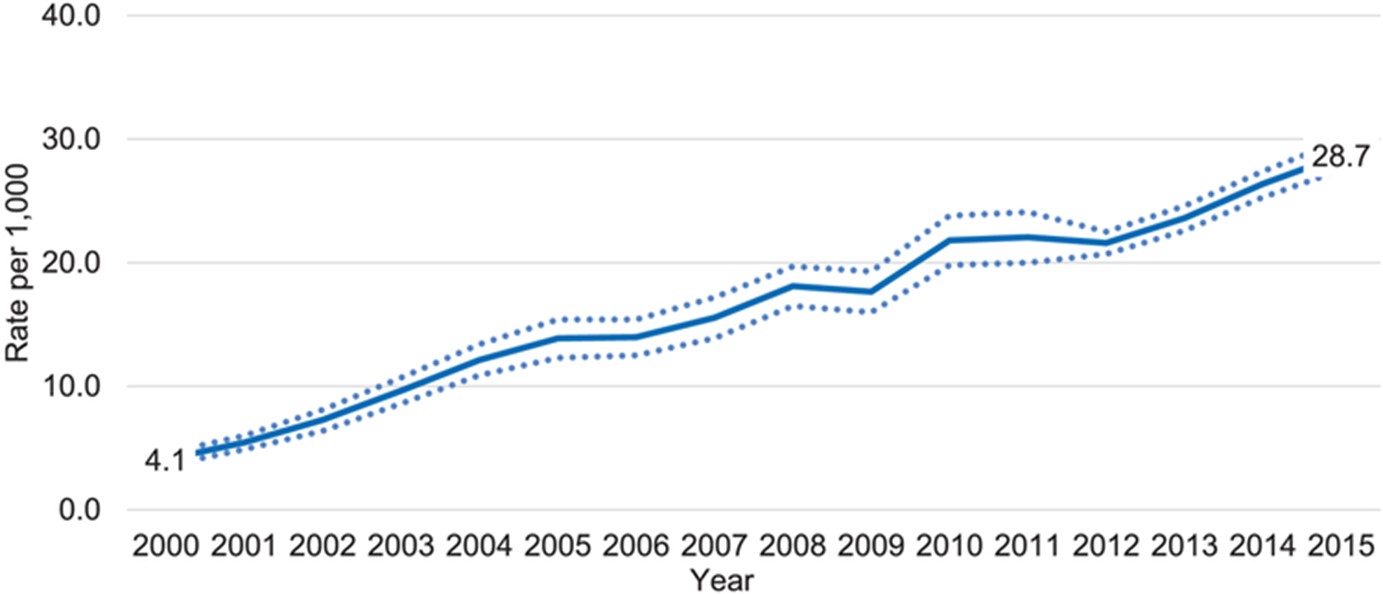
抑郁症是一种常见但严重的情绪障碍。根据美国疾病控制与预防中心 (CDC) 的数据,产后女性的抑郁症发病率很高,而且呈上升趋势。使用2018年妊娠风险评估监测系统的数据CDC发现,大约八分之一的产后妇女有抑郁症状,而CDC的另一项研究研究表明,2015年PPD发病率是2000年的七倍。
任何人都可能患上抑郁症,对于新妈妈来说尤其如此,她们要面对分娩带来的身体挑战和照顾幼儿的压力。当女性患上产后抑郁症时,她们通常会感到强烈的悲伤、焦虑、无助和内疚。她们的睡眠、饮食、思想和行为都会发生明显变化。这些情绪和行为变化可能非常令人痛苦,甚至危及生命,使女性难以做日常事情并照顾自己或孩子。在极端情况下,患有产后抑郁症的女性可能会伤害自己或孩子,或试图自杀。
快速有效的产后抑郁症治疗可以改变生活,甚至可能挽救生命。然而,长期以来,这种治疗很难获得,导致许多女性在人生的关键时刻与抑郁症作斗争。尽管有些相似,但产后抑郁症与生活中其他时期的重度抑郁症并不相同。正因为如此,常规的抑郁症治疗在控制产后抑郁症症状方面效果要差得多。

“产后抑郁症非常难以治疗,”NIMH 转化研究部副主任、医学博士、哲学博士 Mi Hillefors 说道。“通常使用最初批准用于治疗重度抑郁症的药物进行治疗,尽管有有限的证据表明这些药物对治疗产后抑郁症有效。标准的抑郁症治疗,包括抗抑郁药、心理治疗、干细胞疗法和脑刺激疗法,也可能需要数周或更长时间才能见效。”
PPD的独特风险因素反映了怀孕和产后时期的身体变化,包括多种激素和其他分子水平的急剧变化。
这些生理变化长期以来一直被视为产后情绪障碍(如抑郁症)的可能根源。但它们是否也能成为解决方案呢?
通过基础研究释放孕烯醇酮的功效
一些精神科药物的发现是偶然的。但 Brexanolone 却并非如此,它是有史以来第一种专门治疗产后抑郁症的药物。Brexanolone是一系列长期研究的成果,其中大部分由 NIMH 资助,作为其了解和支持女性心理健康的承诺的一部分。
得益于 NIMH 支持的基础研究,brexanolone 得以设计开发——该设计以一种名为allopregnanolone 的分子为中心。
孕烯醇酮是一种在大脑中自然产生的类固醇,在大脑中发挥重要作用,例如调节神经递质活性和保护神经元免受损伤。它的影响延伸到心理健康,水平越高,情绪越好,焦虑越少,抑郁越少 。
孕烯醇酮对怀孕也很重要 ,在此期间其水平极高。这是因为一种名为孕酮的激素的产生增加,这种激素可以帮助身体做好怀孕和分娩的准备。
在怀孕的最后几个月,卵巢和胎盘会产生更多的孕酮,导致孕酮水平大幅上升。而孕酮水平在分娩后迅速下降。由于孕酮在情绪中起着至关重要的作用,孕酮的波动会影响女性在怀孕期间和怀孕后的心理健康。
早在20世纪40年代,研究人员就已经知道了脑源性类固醇,如孕烯醇酮。但新型PPD治疗的探索始于NIMH 的内部研究项目 (IRP)。当时,NIMH的科学主任Steven Paul医学博士负责该项目,他与 NIMH 临床神经科学分部和其他 NIH 研究所(包括美国国家神经疾病和中风研究所 (NINDS))的研究人员合作。研究人员试图了解类固醇如何发挥作用、如何随时间变化、如何应对压力,以及最终如何与健康和疾病相关。
早期的发现出现在20世纪80年代。Paul 与 Maria Majewska 博士、Jacqueline Crawley 博士、A. Leslie Morrow博士和其他研究人员合作,发现黄体酮等激素及其衍生分子具有镇静和减轻焦虑的作用 保罗实验室的大量研究表明,这些抗焦虑作用来自于增强GABA的活性 通过结合受体上的特定位点来抑制神经元。作为主要的抑制性神经递质(化学信使),GABA 会降低神经元的活动,使它们不太可能激发。当分子与其受体结合时,GABA会更有效地抑制电活动 在大脑中,对行为有镇静作用。
Paul 和 IRP 同事 Robert Purdy 博士使用了“神经活性类固醇 ”一词”或神经类固醇,用来描述这些能够与大脑中的受体结合以快速改变神经元兴奋性的分子。他们在动物身上的研究证实,孕烯醇酮是在大脑中合成的 。他们还展示了孕烯醇酮对人类 GABA 受体的影响。此外,他们发现孕烯醇酮会影响对压力的反应 ,急性应激会导致神经类固醇水平升高,从而改变 GABA 活性。这些发现表明,神经类固醇在帮助动物“重置”和适应性应对压力性生活事件方面发挥着重要作用。
总之,这项由 IRP 开展的研究通过神经类固醇在大脑中的存在、降低神经元活动的能力以及在压力下释放的能力,确立了神经类固醇的重要性。尽管这项研究大部分是在动物身上进行的,但它将神经类固醇(尤其是孕烯醇酮)作为治疗精神障碍的有希望的目标,最终为其在人类身上的治疗应用打开了大门。
弥合差距,促进临床干预
在 NIMH 内部研究人员取得显著进展的同时,其他机构的研究人员也在 NIMH 的资助下开展研究。其中包括芝加哥伊利诺伊大学的 Alessandro Guidotti 博士、加利福尼亚大学洛杉矶分校的 Istvan Mody 博士和圣路易斯华盛顿大学的 Charles Zorumski 博士。他们受 NIMH 资助的研究推动了人们对抑制性神经类固醇及其在减轻压力负面影响方面的重要性的理解。这项工作将成为将异孕烯醇酮作为产后抑郁症治疗方法的推动力。

Guidotti 及其同事进行了多项由NIMH资助的研究。他们对啮齿动物的研究证实,孕烯醇酮是在大脑中产生的 并有助于调节神经元兴奋性通过作用于GABA受体。他们还基于神经类固醇受压力影响的知识。然而,与急性压力不同,持续数周的压力源会导致孕烯醇酮减少 涉及焦虑和抑郁样行为的大脑区域。
重要的是,他们在美国国立卫生研究院资助的这项研究提供了一些最早的证据,证明孕烯醇酮在体内的含量明显低于孕 烯醇酮,从而导致抑郁症。与没有抑郁症的人相比,抑郁症患者在接受抗抑郁药物治疗后 ,其神经类固醇水平有所升高(但其他神经类固醇水平没有升高)以及水平升高与抑郁症状减轻之间的联系。
美国国立卫生研究院行为内分泌科主任、医学博士Peter Schmidt表示:“这些研究积累的证据为研究孕激素对产后抑郁症女性的潜在治疗作用奠定了基础。”
到2010年代,研究人员对孕酮与PPD的关系有了更深入的了解。研究表明,孕妇孕酮水平降低以及产后有抑郁症状且孕酮水平较高的女性患产后抑郁症的风险较低。PPD可能是由于产后GABA受体因孕激素水平低而下调所致,这一可能性激发了研究人员在人类参与者的临床研究中检验该理论。
将孕烯醇酮从实验室带到临床
在NIMH和其他NIH研究所的支持下,大量研究发现,神经类固醇在人们应对压力方面发挥着关键作用。它们还会导致焦虑和抑郁等情绪障碍的形成。对于孕烯醇酮,有证据表明它在怀孕后急剧下降并调节GABA 活性,这引发了它会导致产后抑郁症的观点,并激发了人们希望它可以用来治疗这种疾病。
生物制药公司 Sage Therapeutics 利用这项基础研究开发了brexanolone。brexanolone 由医护人员在医生办公室或诊所静脉注射,可模仿孕烯醇酮的效果,增强GABA受体的抑制作用。
Sage Therapeutics 的医学博士 Stephen Kanes 和北卡罗来纳大学的医学博士、公共卫生硕士 Samantha Meltzer-Brody 领导了多项随机临床试验,以测量该药物治疗产后抑郁症的有效性并评估其安全性和耐受性。这些研究招募了来自美国各地医院、研究中心和精神病诊所的成年产后抑郁症女性,并在 4 周内测量了 brexanolone 与安慰剂相比的效果。
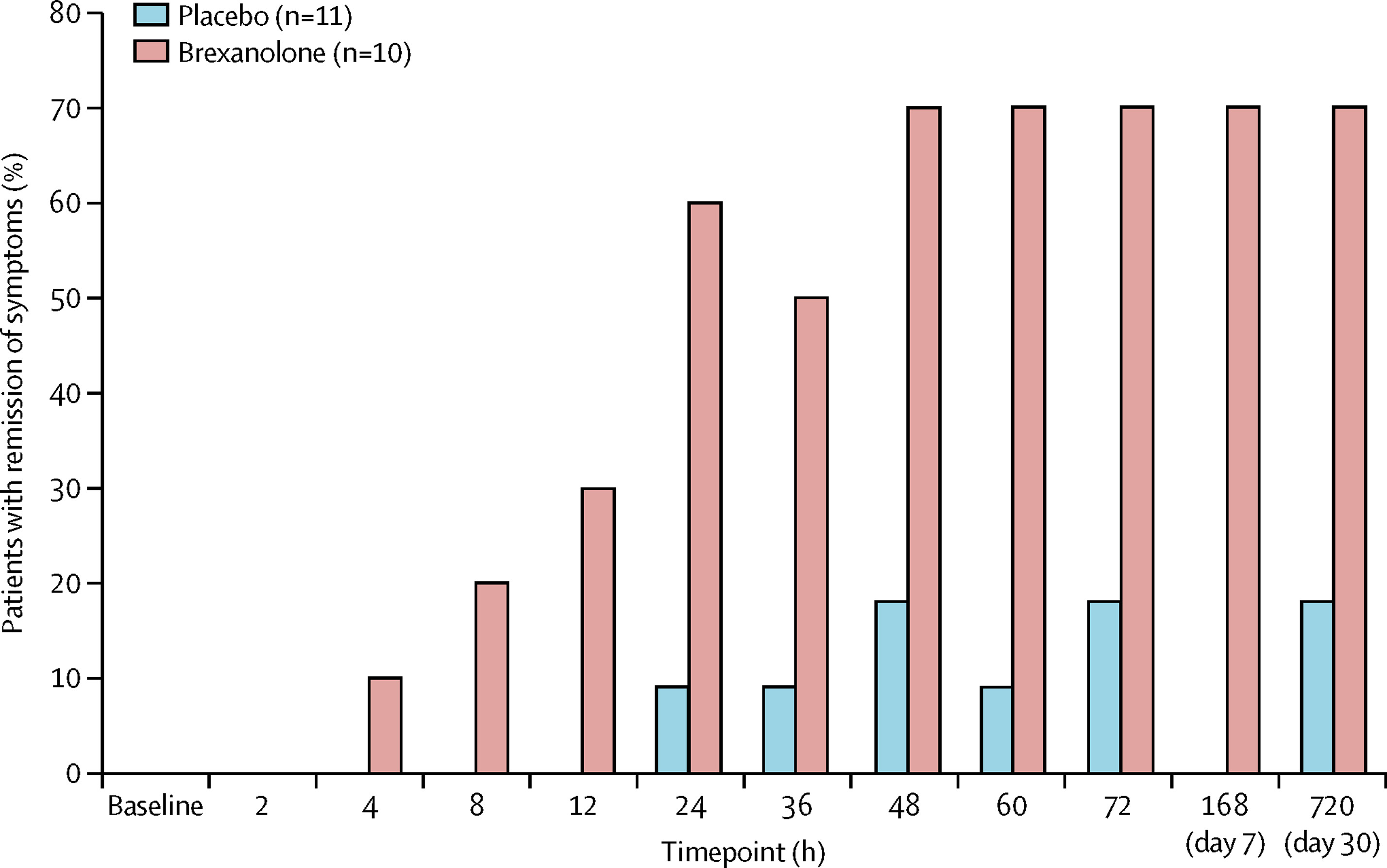
试验取得了成功。Brexanolone显著且有意义地减轻了PPD症状 ,副作用很小。与常规抑郁症治疗相比,brexanolone反应更快,改善效果更显著 . 大多数抗抑郁药需要数周才能起效,而brexanolone可在几小时至几天内改善患有PPD的女性的症状和功能。治疗结束后,其效果可持续长达一个月。brexanolone不仅更有效,而且起效速度也比其他抗抑郁药物更快。
Gordon 博士表示:“基础研究对现实世界健康结果的巨大影响令人鼓舞。NIMH 支持的研究在几十年内就为药物开发的成功做出了贡献,这是一个了不起的成就,也有力地证明了这项基础研究的潜力。”
基于这一有希望的证据,美国食品药品管理局 (FDA) 于2016年9月对brexanolone进行了优先审查,并授予其突破性疗法认定。随后,在2019年3月,FDA批准了brexanolone ,成为首个治疗PPD的药物。
为患有产后抑郁症的女性带来光明的未来
对于患有产后抑郁症的女性来说,brexanolone 是一个期待已久的值得庆祝的理由。对于 NIMH 来说,这是它所支持的数十年研究成果的证明。尽管治疗方面仍然存在一些障碍,但女性现在对治疗产后抑郁症状有了更大的希望。
“brexanolone获批是一个重要的里程碑。终于有了一种专门治疗产后抑郁症的有效、快速药物,”Hillefors 博士说。“这也是精神神经科学的一次胜利,因为基础和转化研究——有计划的,而非偶然的——带来了一种真正新颖、有效的精神疾病治疗方法。”
如果没有 NIMH 支持的研究提供神经类固醇的基础知识,研究人员可能永远不会发现孕烯醇酮与治疗产后抑郁症之间的联系。“这就是为什么孕烯醇酮获批对心理健康研究来说是一件值得庆贺的事:它代表了从实验室到临床的真正成功,”戈登博士说。
Brexanolone 的成功继续为精神卫生保健领域带来令人兴奋的进步。例如,研究人员和临床医生正在研究如何让 Brexanolone 对所有产后患者发挥更好的作用。研究人员还在测试如何使用神经类固醇来治疗其他形式的抑郁症和其他精神健康状况。
PPD治疗进展刚刚开始
Brexanolone只是PPD治疗新未来的开始。2023年8月,FDA批准了zuranolone作为首个治疗产后抑郁症的口服药物。Zuranolone 的作用机制与 brexanolone 类似。该药物的获批标志着 NIMH 支持的基础研究正在向临床实践转化,并带来实际效益。
两项随机多中心临床试验证明了这种以药丸形式服用的药物的成功。接受zuranolone治疗的患有严重产后抑郁症的女性与接受安慰剂治疗的女性相比,抑郁症状有统计学意义和临床意义的改善。这些效果迅速、持续45天,并且通过一系列临床指标可见。这些益处反映在患者对抑郁症状的自我评估中。
Schmidt博士表示:“zuranolone获批用于治疗产后抑郁症,为女性提供了一种快速有效的治疗方法,避免了原有静脉注射药物的一些局限性。”
而旅程还远未结束。研究人员、临床医生和行业正在继续创新PPD的新治疗方法,以增加可及性和可用性,确保所有人都能得到产后症状的帮助。
戈登博士总结道:“虽然我永远不会忘记病人打来的那个电话,但这些有效药物的开发给我们带来了帮助产后抑郁症患者的希望,也让我们看到了基础研究的整体影响能够真正改变人们的生活。”
参考资料:
Burval, J., Kerns, R., & Reed, K. (2020). Treating postpartum depression with brexanolone. Nursing, 50(5), 48−53. https://doi.org/10.1097/01.NURSE.0000657072.85990.5a
Cornett, E. M., Rando, L., Labbé, A. M., Perkins, W., Kaye, A. M., Kaye, A. D., Viswanath, O., & Urits, I. (2021). Brexanolone to treat postpartum depression in adult women. Psychopharmacology Bulletin, 51(2), 115–130. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8146562/pdf/PB-51-2-115.pdf
Deligiannidis, K. M., Meltzer-Brody, S., Maximos, B., Peeper, E. Q., Freeman, M., Lasser, R., Bullock, A., Kotecha, M., Li, S., Forrestal, F., Rana, N., Garcia, M., Leclair, B., & Doherty, J. (2023). Zuranolone for the treatment of postpartum depression. American Journal of Psychiatry, 180(9), 668−675. https://doi.org/10.1176/appi.ajp.20220785
Deligiannidis, K. M., Kroll-Desrosiers, A. R., Mo, S., Nguyen, H. P., Svenson, A., Jaitly, N., … & Shaffer, S. A. (2016). Peripartum neuroactive steroid and γ-aminobutyric acid profiles in women at-risk for postpartum depression. Psychoneuroendocrinology, 70, 98−107. https://doi.org/10.1016/j.psyneuen.2016.05.010
Edinoff, A. N., Odisho, A. S., Lewis, K., Kaskas, A., Hunt, G., Cornett, E. M., Kaye, A. D., Kaye, A., Morgan, J., Barrilleaux, P. S., Lewis, D., Viswanath, O., & Urits, I. (2021). Brexanolone, a GABAA modulator, in the treatment of postpartum depression in adults: A comprehensive review. Frontiers in Psychiatry, 12, Article 699740. https://doi.org/10.3389/fpsyt.2021.699740
Epperson, C. N., Rubinow, D. R., Meltzer-Brody, S., Deligiannidis, K. M., Riesenberg, R., Krystal, A.D., Bankole, K., Huang, M. Y., Li, H., Brown, C., Kanes, S. J., & Lasser R. (2023). Effect of brexanolone on depressive symptoms, anxiety, and insomnia in women with postpartum depression: Pooled analyses from 3 double-blind, randomized, placebo-controlled clinical trials in the HUMMINGBIRD clinical program. Journal of Affective Disorders, 320, 353−359. https://doi.org/10.1016/j.jad.2022.09.143
Gilbert Evans, S. E., Ross, L. E., Sellers, E. M., Purdy, R. H., & Romach, M. K. (2005). 3α-reduced neuroactive steroids and their precursors during pregnancy and the postpartum period. Gynecological Endocrinology, 21(5), 268−279. https://doi.org/10.1080/09513590500361747
Guintivano, J., Manuck, T., & Meltzer-Brody, S. (2018). Predictors of postpartum depression: A comprehensive review of the last decade of evidence. Clinical Obstetrics and Gynecology, 61(3), 591−603. https://doi.org/10.1097/GRF.0000000000000368
Gunduz-Bruce, H., Koji, K., & Huang, M.-Y. (2022). Development of neuroactive steroids for the treatment of postpartum depression. Journal of Neuroendocrinology, 34(2), Article e13019. https://doi.org/10.1111/jne.13019
Haight, S. C., Byatt, N., Moore Simas, T. A., Robbins, C. L., & Ko, J. Y. (2019). Recorded diagnoses of depression during delivery hospitalizations in the United States, 2000-2015. Obstetrics and Gynecology, 133(6), 1216−1223. https://doi.org/10.1097/AOG.0000000000003291
Hellgren, C., Åkerud, H., Skalkidou, A., Bäckström, T., & Sundström-Poromaa, I. (2014). Low serum allopregnanolone is associated with symptoms of depression in late pregnancy. Neuropsychobiology, 69(3), 147–153. https://doi.org/10.1159/000358838
Hutcherson, T. C., Cieri-Hutcherson, N. E., & Gosciak, M. F. (2023). Brexanolone for postpartum depression. American Journal of Health-System Pharmacy, 77(5), 336−345. https://doi.org/10.1093/ajhp/zxz333
Kanes, S., Colquhoun, H., Gunduz-Bruce, H., Raines, S., Arnold, R., Schacterle, A., Doherty, J., Epperson, C. N., Deligiannidis, K. M., Riesenberg, R., Hoffmann, E., Rubinow, D., Jonas, J., Paul, S., & Meltzer-Brody, S. (2017). Brexanolone (SAGE-547 injection) in post-partum depression: A randomised controlled trial. The Lancet, 390(10093), 480−489. https://doi.org/10.1016/S0140-6736(17)31264-3
Leader, L. D., O’Connell, M., & VandenBerg, A. (2019). Brexanolone for postpartum depression: Clinical evidence and practical considerations. Pharmacotherapy, 39(11), 1105–1112. https://doi.org/10.1002/phar.2331
Maguire, J., & Mody, I. (2008). GABAAR plasticity during pregnancy: Relevance to postpartum depression. Neuron, 59(2), P207–P213. https://doi.org/10.1016/j.neuron.2008.06.019
Maguire, J., & Mody, I. (2016). Behavioral deficits in juveniles mediated by maternal stress hormones in mice. Neural Plasticity, Article 2762518. https://doi.org/10.1155/2016/2762518
Majewska, M. D., Harrison, N. L., Schwartz, R. D., Barker, J. L., & Paul, S. M. (1986). Steroid hormone metabolites are barbiturate-like modulators of the GABA receptor. Science, 232(4753), 1004−1007. https://doi.org/10.1126/science.2422758
McEvoy, K., & Osborne, L. M. (2019). Allopregnanolone and reproductive psychiatry: An overview. International Review of Psychiatry, 31(3), 237–244. https://doi.org/10.1080/09540261.2018.1553775
Meltzer-Brody, S., Colquhoun, H., Riesenberg, R., Epperson, C. N., Deligiannidis, K. M., Rubinow, D. R., Li, H., Sankoh, A. J., Clemson, C., Schacterle, A., Jonas, J., & Kanes, S. (2018). Brexanolone injection in post-partum depression: Two multicentre, double-blind, randomised, placebo-controlled, phase 3 trials. The Lancet, 392(10152), 1058−1070. https://doi.org/10.1016/S0140-6736(18)31551-4
Morrison, K. E., Cole, A. B., Thompson, S. M., & Bale, T. L. (2019). Brexanolone for the treatment of patients with postpartum depression. Drugs Today, 55(9), 537–544. https://doi.org/10.1358/dot.2019.55.9.3040864
Purdy, R. H., Morrow, A. L., Moore, P. H., & Paul, S. M. (1991). Stress-induced elevations of gamma-aminobutyric acid type A receptor-active steroids in the rat brain. Proceedings of the National Academy of Sciences, 88(10), 4553−4557. https://doi.org/10.1073/pnas.88.10.4553
Scarff, J. R. (2019). Use of brexanolone for postpartum depression. Innovations in Clinical Neuroscience, 16(11−12), 32–35.
Schüle, C., Nothdurfter, C., & Rupprecht, R. (2014). The role of allopregnanolone in depression and anxiety. Progress in Neurobiology, 113, 79−87. https://doi.org/10.1016/j.pneurobio.2013.09.003
Selye, H. (1941). Anesthetic effect of steroid hormones. Experimental Biology and Medicine, 46(1), 116–121. https://doi.org/10.3181/00379727-46-11907
Shorey, S., Chee, C. Y. I., Ng, E. D., Chan, Y. H., Tam, W. W. S., & Chong, Y. S. (2018). Prevalence and incidence of postpartum depression among healthy mothers: A systematic review and meta-analysis. Journal of Psychiatric Research, 104, 235–248. https://doi.org/10.1016/j.jpsychires.2018.08.001
Slomian, J., Honvo, G., Emonts, P., Reginster, J. Y., & Bruyère, O. (2019). Consequences of maternal postpartum depression: A systematic review of maternal and infant outcomes. Women’s Health, 15, 1−55.
免责说明:本文仅用于传播科普知识,分享行业观点,不构成任何临床诊断建议!杭吉干细胞所发布的信息不能替代医生或药剂师的专业建议。如有版权等疑问,请随时联系我。



 浙公网安备 33010202002429号
浙公网安备 33010202002429号 官方微信公众号
官方微信公众号