创伤性脊髓损伤(SCI)会导致神经组织直接和间接损伤,导致运动和感觉功能障碍、肌张力障碍和病理反射,最终导致截瘫或四肢瘫痪。细胞损失、轴突再生失败和时间敏感的病理生理学使组织修复变得困难。尽管医学取得了各种进展,但目前还没有有效的再生治疗方法。干细胞疗法因其多靶点和反应性优势而成为一种很有前途的SCI治疗方法。
本综述重点关注干细胞治疗脊髓损伤,包括骨髓间充质干细胞、脐带间充质干细胞、脂肪间充质干细胞、神经干细胞、神经祖细胞、胚胎干细胞、诱导多能干细胞和细胞外囊泡。每种细胞类型都针对SCI病理学的某些特征,并通过细胞替代、营养支持、支架和免疫调节机制显示出治疗效果。然而,许多临床前研究和越来越多的临床试验发现,单细胞治疗对SCI的益处有限。SCI损伤是多方面的,越来越多的人认为需要综合治疗。

介绍
脊髓损伤 (SCI) 是一种毁灭性损伤,给患者和医疗保健系统带来广泛的心理和经济负担。据估计,仅在美国就有超过100万人受SCI影响,每年约有17,000例新病例。目前的治疗方法包括脊柱减压手术、痉挛治疗和康复治疗。尽管临床管理方面取得了一些进展,改善了患者的生活质量,但SCI的恢复非常有限,寻找瘫痪的替代疗法仍然是首要任务。
时间敏感且复杂的病理生理学使得研究SCI的治疗靶点变得特别困难。在最初的机械损伤之后,会出现一系列继发事件,使患者的病情恶化。炎症反应、神经胶质增生、抑制环境的形成和疤痕形成阻碍轴突再生并限制许多治疗干预的潜力(图1)。
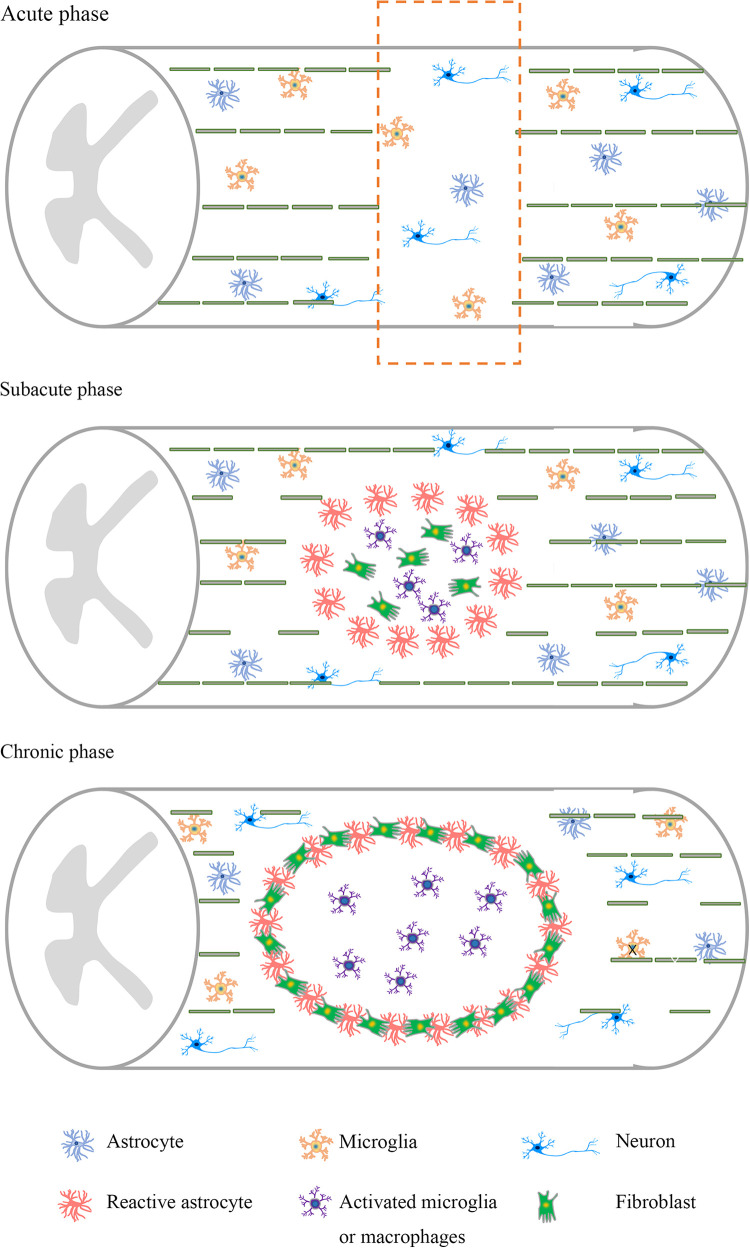
急性期神经元凋亡和轴突损伤大量发生。在亚急性阶段,神经元、轴突和髓磷脂大量损失。活化的星形胶质细胞、活化的小胶质细胞和巨噬细胞在损伤部位积聚。慢性阶段,胶质疤痕和损伤空腔进一步发展,形成抑制性微环境。
细胞疗法在SCI中表现出神经保护和神经再生潜力,具有不同的靶点和对刺激的反应,例如调节炎症反应、提供营养支持和提高可塑性。通过这些过度的潜在机制,来自不同组织来源的各种细胞,包括骨髓间充质干细胞(BM-MSCs)、脐带间充质干细胞(U-MSCs)、脂肪源性间充质干细胞(AD-MSCs)、神经干细胞研究人员对神经祖细胞 (NSC)、神经祖细胞 (NPC)、胚胎干细胞 (ESC)、诱导多能干细胞 (iPSC) 和细胞外囊泡 (EV) 进行了研究。以往的综述讨论了SCI的细胞治疗,但缺乏系统的阐明,例如这些细胞的原始功能、修饰细胞的功能以及联合治疗的效果。(表格1)。
表格1。
不同干细胞对脊髓损伤的影响。
| 细胞类型 | 效果 |
|---|---|
| 骨髓间充质干细胞 | 分泌神经营养因子 促进轴突再生 减少星形胶质疤痕密度 减少炎症反应 减少BSCB渗漏 调节自噬 减轻神经性疼痛 提高膀胱顺应性 |
| U-MSCs | 保护神经元 抑制神经胶质疤痕 减少反应性星形胶质细胞 减轻脊髓缺血性损害 减轻异常性疼痛和痛觉过敏 改善肌肉张力、膀胱功能和尿液控制 改善SSEP 减轻神经性疼痛 |
| AD-MSCs | 保护神经元 促进细胞存活和组织修复 抑制免疫活性 分泌抗炎因子 激活血管生成 减少蛀牙形成 改善感觉和运动功能 改善勃起功能障碍 |
| NSC 和 NPC | 增加神经保护细胞因子 改善细胞增殖 增加髓鞘形成 调节炎症反应 促进呼吸恢复 |
| ESC | 促进星形胶质细胞增生 使轴突能够通过CSPG 支持节点结构 减轻神经性疼痛 |
| 诱导多能干细胞 | 改善神经营养因子分泌 促进轴突出芽 抑制脱髓鞘 促进突触形成 抑制神经胶质疤痕 缩小病变大小 改善呼吸功能 |
| 干细胞衍生的EV | 调节轴突再生 保护细胞免于凋亡 抑制星形胶质细胞的活化 抑制炎症 减少损伤范围 保护BSCB的完整性 |
干细胞移植治疗脊髓损伤的策略
骨髓间充质干细胞
BM-MSC是存在于成人骨髓中的部分分化的祖细胞,支持持续的造血和骨再生。这些细胞最初被认为是多能的,具有分化成神经元和神经胶质细胞的能力。然而,其他研究表明,BM-MSC疗法主要涉及细胞融合和转分化,而不是细胞分化。早期体内研究表明,将BM-MSC引入脊髓挫伤大鼠的病变部位会导致星形胶质细胞和神经元前体组织束的形成。将BM-MSC引入损伤部位可减少炎症反应、星形胶质细胞疤痕密度,以及血脊髓屏障 (BSCB) 渗漏;调节性星形胶质细胞增生;减轻神经性疼痛;并改善了后肢运动的功能恢复,这可能涉及基质金属蛋白酶(MMP)2/STAT3通路。来自MSC的条件培养基对SCI具有治疗作用,并可能调节自噬和生存相关蛋白Olig2和HSP70。
一项基于BM-MSC治疗颈椎SCI患者的纵向研究扩增了自体BM-MSC,并通过硬膜内注射引入这些细胞。移植后6个月,10名候选人中有6名观察到上肢运动功能和磁共振成像 (MRI) 图像有所改善。6名完全性SCI患者接受自体MSC和SC治疗,结果显示美国脊髓损伤协会 (ASIA) 分级、膀胱顺应性和轴突再生有所改善。
同样,一名慢性SCI患者接受MSC治疗,神经功能和行走能力均得到改善。然而,一项III期临床试验表明,单次MSC应用是安全的,但治疗效果甚微。这一结果可能与 MSC 移植的时机有关,因为慢性SCI中干细胞的归巢能力并不明显。由于关于患者对 BM-MSC 疗法的反应程度的报道存在争议,因此必须进一步证实BM-MSC的疗效。多项试验正在进行中,这些研究的完成将为启动对BM-MSC疗法的功效进行更大规模的研究提供所需的信息。
总体而言,BM-MSC治疗通过改善损伤部位的微环境、增强营养支持、调节炎症反应和减轻BSCB渗漏而有利于SCI的恢复。患者通过接受自体细胞移植来避免免疫反应。因此,BM-MSCs 由于其免疫原性降低和可用性提高而在SCI治疗中具有巨大潜力。
脐带间充质干细胞
最近的研究调查了从脐带和脂肪组织中分离的间充质干细胞。U-MSC 具有发育成表达神经标记物并形成神经表型特征的同质群体的能力。早期研究发现移植后U-MSCs迁移到损伤部位而不是非损伤区域,这为其治疗效果奠定了基础。
先前的研究表明,U-MSC可以保护神经元免于凋亡,通过调节MMP2抑制神经胶质疤痕的形成,减轻脊髓缺血性损害,减少反应性星形胶质细胞,改善运动功能,减轻动物实验中SCI后的异常性疼痛和痛觉过敏。U-MSC对各种动态范围的神经元表现出比BM-MSC更好的效果。Park及其同事发现,移植的U-MSC在SCI后1周表现出比12小时和2周更好的效果,这表明了治疗SCI的潜在时间点。
U-MSCs注射到压缩性骨折患者脊髓的蛛网膜下腔、硬膜内或硬膜外间隙后,可改善下肢的运动功能并扩张萎缩的脊髓。U-MSC移植后,10名胸腰段SCI患者中有7名的运动、肌张力、膀胱功能和尿液控制与单独接受康复治疗的患者相比有明显改善。完全性颈椎SCI患者2年体感诱发电位(SSEP)和神经病理性疼痛临床表现在U-MSC移植1年后明显改善和减轻,SSEP反映了有髓大纤维的生理功能。由于脐带通常被丢弃,因此U-MSC很容易获得。U-MSCs从脐血、血管周围区域和脐静脉内皮下获得,没有伦理问题,这些细胞通过不同的机制有利于SCI的恢复。需要进一步努力来全面评估UC-MSC移植的有效性。
脂肪来源的间充质干细胞
AD-MSC和BM-MSCS有一些相似之处,例如形态和细胞表面抗原表达,但它们在增殖速率和多谱系能力方面有所不同。脂肪组织比骨髓含有更多的成体干细胞,这使得AD-MSC成为MSC的良好候选者,特别是考虑到脂肪组织的可用性。
AD-MSC移植在慢性和急性SCI中显示出令人满意的效果。静脉注射AD-MSC可激活血管生成并上调ERK和 Akt,从而改善后肢运动功能。AD-MSC还通过增加β3-微管蛋白、BDNF和睫状神经营养因子 (CNTF) 的表达来促进细胞存活和组织修复。AD-MSC可以保护SCI大鼠的神经元并改善勃起功能障碍。
一项研究调查了14名接受鞘内移植的SCI患者自体AD-MSC移植的效果。ASIA感觉和运动评分以及电生理学评估(包括 MRI 和肌电图)用于确定效果。干预后,10名患者出现感觉改善,但MRI显示的病变大小保持稳定。使用AD-MSC治疗的患者均未出现严重不良事件。
神经干细胞(NSC)和神经祖细胞(NPC)
NSC和NPC是从脑室和海马的室下区域以及脊髓中央管的室管膜区域中分离出来的多能细胞。这些细胞能够分化为特定的神经元或神经胶质细胞,增强髓鞘再生并提供营养支持,这使得它们适合用于SCI的细胞移植治疗。
NPC主要分化为少突胶质细胞,增加髓鞘形成,并改善后肢功能。一项研究还表明,移植从脑室下区获得的NPC可促进SCI后的呼吸恢复,而分化则不起作用。鼻咽癌移植增加了NGF、CNTF、BDNF、IGF-1和GDNF的表达,有利于SCI恢复。NPC还通过抑制反应性巨噬细胞和T细胞以及神经保护性细胞因子的分泌来调节炎症反应。先前的研究表明,急性期NPCs移植的疗效优于亚急性期和慢性期,并且完整软组织移植可能比亚急性期损伤部位移植产生更好的疗效。
2018年的一项研究表明,病灶周围髓内注射NSC是安全的,但剂量应进行验证。12名肌萎缩侧索硬化症患者接受了人脊髓来源的 NPC 移植,结果表明NPC移植是安全的,从而启动了进一步的临床试验。NPCs显示出治疗 SCI 的巨大潜力,但功能恢复有限。典型的组合方法为提高NPC的功效带来了很大希望。然而,以往的研究普遍以啮齿类动物为受试者,应将一些与人类较接近的特定大型动物作为实验对象,以解决问题并走向临床转化。
胚胎干细胞
胚胎干细胞是多能干细胞,能够在体内分化成新的细胞类型。ESC分化为神经元和神经胶质细胞,以取代SCI中的无功能细胞或组织。然而,由于致瘤性的风险,它们的未分化形式很少使用。先前的研究表明ESC移植对 SCI恢复有效。ESC转染了细胞粘附分子L1,可促进神经元存活和神经突萌芽,在SCI治疗方面具有广阔的前景。
2014年的一项临床研究表明,人ESC来源的少突胶质细胞祖细胞移植对于SCI患者是安全的。2016年的另外两项研究表明,SCI患者在接受人类ESCs干预后,身体功能得到了恢复,并且没有出现严重的并发症。然而,由于ESCs具有相当大的增殖能力,其多能性可能导致肿瘤形成。在细胞培养过程期间可能存在遗传变化。因此,优化分化方案以减少肿瘤发生并控制细胞群以满足SCI患者不同的恢复要求至关重要。
诱导多能干细胞
由于ESC的起源,关于ESC存在很大争议。iPSC与ESC具有相同的多能特性,可能会解决这个问题。iPSC 由重编程的体细胞产生,与可触及的组织(例如自体皮肤)分离,这避免了伦理问题,允许自体细胞移植,并防止排斥。
源自人类iPSC克隆的NP可修复损伤部位。IPSC衍生的神经干/祖细胞 (iPSC-NS/PC) 抑制脱髓鞘并促进突触形成和神经营养因子分泌,从而改善普通狨猴SCI后的功能恢复,且不形成肿瘤。
一份病例报告表明,来自健康86岁男性的iPSC衍生的NSC分化为神经元和神经胶质细胞,细胞移植后轴突延伸很长的距离并形成突触。另一项研究表明 iCaspase9 基因减轻了 iPSC 衍生移植后的不良事件。另一项研究表明,用 RGD 肽和血小板衍生生长因子 (PDGF-A) 修饰的水凝胶可促进细胞存活和分化,并减少畸胎瘤形成。
其他组合方法
神经保护
神经保护药物旨在最大限度地减少病理损伤并保护神经组织。只有甲基泼尼松龙已被临床证明可以在SCI 后提供益处,但它也带来一些风险,包括胃肠道出血、伤口感染和血栓栓塞。然而,越来越有前景的神经保护干预措施正在研究中(例如软骨素酶、藻酸盐支架、TNF-α拮抗剂、抗Nogo抗体、米诺环素和薰衣草提取物)。这些干预措施可在细胞移植之前或期间使用,以创造提高干细胞功效的微环境。低温治疗与细胞疗法相结合已成功用于神经保护。低温可降低基础代谢率并减少炎症,从而在 SCI 中发挥协同作用。米诺环素可协同提高MSC的抗炎作用。尽管初步结果令人鼓舞,但仍需要开展更多工作来优化联合治疗的疗效。
生物材料
尽管干细胞疗法在SCI治疗领域取得了巨大的发展势头,但仍有改进的空间。生物材料的使用是一种令人鼓舞的细胞治疗方法,它可以桥接病变腔、替换受损的细胞外基质以及整合宿主组织和移植细胞。基质胶主要由层粘连蛋白、IV型胶原蛋白、硫酸乙酰肝素蛋白聚糖和支持细胞存活和分化的生长因子组成;增加神经元标记物;减少纤维化、星形胶质细胞增生标记物和炎症因子; 并增强SCI动物的行为恢复。
许多种类的生物材料支架已被用于将间充质干细胞递送至受损的脊髓。与NPC不同,MSC可能提供营养支持,促进轴突再生和血管生成,并减少炎症。改良的可生物降解的几丁质导管与BM-MSC移植相结合,改善了MSC的微环境,防止疤痕形成,并促进右脊髓半切损伤后的恢复。
总的来说,使用生物材料是 SCI 细胞治疗的一种有前途的组合方法,它可以改善细胞植入、传递某些因子、促进神经标志物表达和轴突再生、抑制炎症反应以及接触受损的中枢神经系统 (CNS) 组织。
挑战与前景
干细胞在SCI细胞治疗中具有神经再生和神经保护作用。SCI中的细胞疗法在功能恢复方面具有不同的机制,例如免疫调节、细胞替代营养和支架支持。然而,干细胞疗法存在特殊的安全问题。
首先,临床前研究中经常讨论细胞治疗相关的免疫毒性、免疫原性和致瘤性。
其次,有限的细胞存活和有限的整合是先前研究中不同实验设计的常见障碍,包括细胞数量、治疗时机和移植策略。
第三,确保干细胞的遗传稳定性、世代一致性和储存安全性。干细胞移植的质量和可重复性对于临床转化至关重要。细胞起源和生长条件的微小差异可能会对结果产生重大影响。
第四,应进一步研究其作用机制和生物学特性,以指导临床应用。最后,样本量小、监管有限、质量差是大多数注册临床试验的共同问题,阻碍了干细胞疗法的发展。由于损伤类型和程度的异质性、治疗的特定时间以及移植细胞数量的不同,标准方案很难确定。
令人鼓舞的临床前研究,加上宣传,导致了早期的临床部署,但结果好坏参半。一种特定类型的干细胞只能实现有限的治疗效果。因此,许多研究人员致力于增强干细胞的功效。基因工程技术、细胞偶联、神经保护剂、营养因子、生物材料和康复的联合治疗可能有助于提高干细胞在异质患者群体中的治疗效果。需要进行研究来优化它们的使用。
结论
尽管干细胞疗法为脊髓损伤的治疗提供了重要前景,但临床转化仍存在许多障碍。这些障碍包括合适的细胞类型和来源、细胞存活、干细胞的质量和可重复性以及最佳移植剂量和时机。实验动物与人类存在内源性差异,临床转化前还需要完成大量工作。每种类型的干细胞都有独特的好处。
以往的研究已经集中在如何增强干细胞治疗脊髓损伤的功效上并取得了积极的成果。未来的治疗可能会使用各种新策略来解决SCI问题。
参考资料:Huang L, Fu C, Xiong F, He C, Wei Q. Stem Cell Therapy for Spinal Cord Injury. Cell Transplant. 2021 Jan-Dec;30:963689721989266. doi: 10.1177/0963689721989266. PMID: 33559479; PMCID: PMC7876757.
免责说明:本文仅用于传播科普知识,分享行业观点,不构成任何临床诊断建议!杭吉干细胞所发布的信息不能替代医生或药剂师的专业建议。如有版权等疑问,请随时联系我。



 浙公网安备 33010202002429号
浙公网安备 33010202002429号 官方微信公众号
官方微信公众号