概述:脊髓损伤(SCI)是一种毁灭性的中枢神经系统损伤,会导致运动和感觉功能严重残疾,导致患者生活质量显着恶化。由于SCI病理生理学的复杂性,目前尚无有效的治疗方法来逆转神经组织损伤并恢复神经功能。已经开发出几种针对SCI病理生理机制不同阶段的新疗法。其中,使用干细胞的治疗对于受损神经组织的再生具有巨大潜力。
在这篇综述中,我们总结了最近针对神经干细胞(NSC)的临床前和临床研究。NSC是具有神经谱系特定分化能力的多能细胞。几项临床前研究已经证明了SCI动物模型中移植的NSC通过旁分泌作用和直接神经元分化的再生作用,恢复突触连接和神经网络。
基于多项临床前研究的积极结果,已经开展了使用NSC的I期和II期临床试验。尽管NSCs在SCI患者的临床应用中还存在一些需要解决的障碍和问题,但NSCs治疗技术开发和疗效的逐步进展增强了SCI细胞治疗的前景。使用NSC的I期和II期临床试验已经进行。
神经干细胞的来源
NSC的建立有多种来源。其中,NSCs的常规来源是胎儿CNS。胎儿NSCs(fNSCs)具有自我更新潜力和神经分化能力。NSC的治疗潜力已在SCI模型中得到证实,有趣的是,人类NSC在注射到免疫缺陷小鼠体内后显示出神经发生。NSC可以分化为神经元,神经元可以与周围的神经元连接。凭借多项临床前研究的有希望的数据,大多数临床试验都使用源自人类胎儿中枢神经系统(包括大脑和脊髓)的NSC。然而,使用胎儿中枢神经系统不可避免的伦理问题对于商业开发至关重要,并且它们为其他细胞来源提供了强大的动力。
一种候选者是成体NSC(aNSC),它可以从成体CNS中分离出来。成人嗅球是NSC的来源。嗅球核心是吻端迁移流的延伸,因此是神经祖细胞和神经干细胞的潜在来源。
最近,技术发展导致从ESC或iPSC建立NSC。当ESC和iPSC被生长因子和细胞因子等多种诱导剂诱导分化为NSC时,这些NSC具有与fNSC相似的特性,可以诱导免疫缺陷小鼠中枢神经系统的神经发生。在多项临床前研究中,源自ESC或iPSC的NSC的治疗潜力已在SCI动物模型中得到证实。迄今为止,使用ESC或 iPSC 治疗SCI的人类临床数据很少。目前只有2项临床试验(ESC 和 iPSC 各一项)正在进行中。与其他细胞来源相比,iPSC在伦理问题和免疫排斥方面具有很大优势。因此,随着iPSC技术的进步,人们对iPSC产生的NSC 的兴趣将不断增加。
神经干细胞移植用于脊髓损伤的临床前研究
临床前研究的设计应旨在解决临床使用的干细胞产品的活性和安全性。必须在临床前模型中研究有关干细胞在疾病适应症中的潜在作用机制、针对疾病过程的干预时机以及输送到作用部位的方式的信息。文献中报道了许多在SCI动物模型中使用NSC的临床前研究,并且NSC移植的治疗潜力、安全性和几个技术方面已经在各种条件下进行了测试。
表1总结了使用NSC的实验研究的特点。NSC治疗已在SCI的各个阶段进行了测试:急性、亚急性和慢性。小鼠和大鼠是最常用的动物。
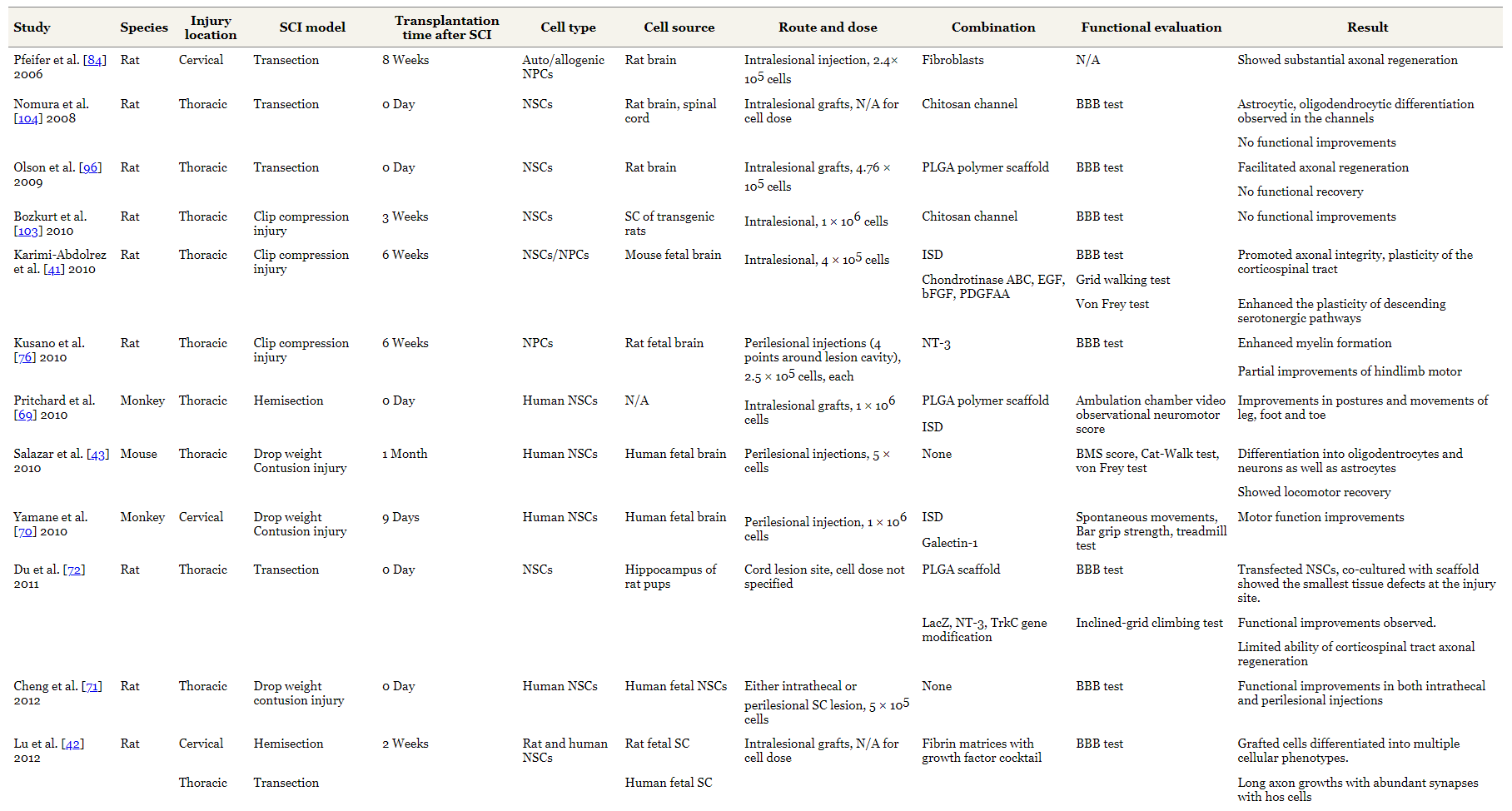
尽管许多研究报告了NSC治疗SCI的良好结果,但在实际临床实践中使用NSC仍有很长的路要走。要从实验室走向临床,第一步应该是确定动物模型和人类SCI之间的差异,并缩小模型固有局限性造成的差距。一般来说,没有可靠的动物模型可以预测人类疾病。在这种情况下,使用最能代表预期适应症关键特征的模型是最好的选择。大多数人类SCI病例是由机械损伤引起的。因此,我们利用脊髓机械创伤开发了几种SCI动物模型。然而,脊髓的再生潜力和物理尺寸因物种而异。
神经干细胞移植临床转变策略
除了从临床前研究到临床转变的一般考虑外,还需要阐明更多关于 NSC 的知识。尚未解答的关键问题如下:(1)最佳治疗时机是什么?(2) 成功治疗的最佳组合或补充措施是什么?(3) 最佳给药途径是什么?(4) 应该移植多少细胞?(5) 就功效、实用性和安全性而言,应使用哪种细胞来源?
神经干细胞治疗的最佳时机
由于神经胶质疤痕是损伤部位轴突生长和重新融入神经回路的主要障碍之一,因此SCI急性期的细胞移植可能比SCI慢性期的治疗更有益。程等人在T10挫伤大鼠模型中测试了3种不同的人NSC注射时间(急性、亚急性和慢性)。亚急性组比慢性组表现出更显着的功能改善,这支持了SCI早期治疗的想法。此外,多项研究表明NSC通过抑制神经炎症发挥有益作用。这些发现意味着NSC移植可能有益于SCI的急性至亚急性期,即炎症过程最活跃的时期。
成功治疗NSC的综合或补充措施
由于SCI是一个复杂的过程,具有随时间变化的多相细胞和分子反应,因此在不同损伤时间窗和情况的患者中测试各种策略非常重要,同时努力寻找治疗SCI患者的最佳时间窗。很明显,单一的治疗方式对于SCI的治疗是无效的。已经研究了几种增强移植细胞存活、迁移、分化和轴突再生以及功能恢复的组合治疗。通过将基因植入NSC中,与神经营养因子(例如 EGF、bFGF、血小板源性生长因子和神经营养蛋白-3)进行协同治疗。
神经干细胞最有前途的组合治疗方法之一是使用组织工程支架。支架的使用可以充当填补病变间隙并帮助重新连接和恢复神经网络的桥梁。
给药途径
国家安全委员会的管理路线问题也是一个需要解决的复杂问题。三种注射途径可用于SCI治疗,并且已经过测试:鞘内注射、脊柱内注射和静脉内注射。
如表1所示,大多数使用NSC的临床前研究均采用椎管内途径进行细胞移植。雨森等人比较了急性挫伤性 SCI模型中的鞘内和椎管内给药途径。这两种方法都有利于功能性运动恢复。然而,椎管内注射组病变处的细胞移植物存活率更好,他们得出结论,椎管内移植对长期脊髓组织再生更有帮助。
尽管如此,也有支持鞘内注射作为给药途径的证据。程等人将人NSC局部和远端移植到SCI挫伤大鼠模型中,远端注射组观察到显着的功能恢复。大多数研究人员一致认为,这些有益作用主要来自神经干细胞的旁分泌作用。
尽管这些给药途径在直接神经元分化和组织再生方面明显不利,但鞘内或静脉内途径是比椎管内注射更具微创性的方法,并且在现实临床环境中更容易进行,特别是对于治疗患者SCI急性期。综上所述,神经干细胞移植最有效的给药途径似乎是椎管内注射。更多研究标准化椎管内注射程序并验证其功效。
移植所需的细胞数量
需要移植多少细胞才能获得阳性结果是另一个悬而未决的问题。临床前研究通常为确定人类起始剂量提供基础。干细胞的剂量取决于其稳定性,因为在给药前应维持干细胞的有效数量。文献中提出的临床前研究中移植细胞的数量范围为每公斤动物体重1×105至4×107个细胞。
参考表1,大多数临床前研究NSC已使用大约5×105至1×106个细胞进行椎管内细胞移植。尤瑟菲法德等人表明较高的细胞剂量(>3×106个细胞/kg)是移植的最佳选择。然而,少数研究表明,移植的干细胞存活数量存在一定阈值,移植细胞数量与功能恢复之间不存在相关性。需要进一步的研究来确定移植细胞数量的最佳范围,不仅在动物模型中,而且在人类中。
神经干细胞的细胞来源问题
最后,用于获取NSC的细胞来源也是SCI干细胞治疗的一个重要问题。已经测试了各种细胞来源。移植物存活、神经元分化和功能恢复已在大多数临床前研究中得到证实,其中来自胎儿大脑和脊髓的同种异体 NSC 以及人类NSC被移植到小鼠和大鼠模型中。到目前为止,似乎没有特定的NSC生产线比其他生产线表现出显着的比较优势。这意味着应进一步探索来自不同细胞来源和谱系的所有NSC的功效和安全性。致瘤性和免疫排斥是关于细胞来源的两个最重要的问题。
在致瘤性方面,需要考虑许多实验设计参数,包括动物模型的选择、研究持续时间、给药途径、测试的细胞数量、阳性对照选择以及阳性结果的定义。所选动物模型应允许干细胞产品充分存活,以便能够评估潜在的致瘤性。因此,免疫功能低下的啮齿动物经常用于此目的。同样,研究持续时间应足以允许检测潜在的肿瘤。监管机构已要求进行持续9-12个月的致瘤性研究。迄今为止,关于SCI动物模型中NSC治疗形成肿瘤的报道很少。
因此应该彻底研究有关免疫排斥的问题。免疫排斥问题使iPSC成为人们关注的焦点。凭借避免伦理问题的优势,自体iPSC已成为人类NSC最具吸引力的细胞来源之一。然而,需要大量研究来确保iPSC在SCI治疗中的有效性、可行性和安全性。
使用神经干细胞移植治疗脊髓损伤的临床试验
与相对丰富的SCI动物模型中NSCs移植的临床前研究相对丰富,文献中发表的NSCs治疗SCI患者的临床试验却很少(表2)。令人鼓舞的是,一些研究报告了其手术安全性以及SCI患者NSC移植后功能恢复的部分成功。但由于入组患者数量较少,且大多数试验仅纳入SCI的亚急性期(受伤后1周至6个月内)和慢性期(受伤后6个月以上)患者,因此,很难断定NSC的治疗效果,特别是在急性期SCI中。
| 学习 | 国家 | 临床阶段 | 受伤部位 | 治疗时机 | 细胞类型 | 细胞来源 | 给药途径 | 结果 |
|---|---|---|---|---|---|---|---|---|
| 莫维利亚等人。2009年 | 阿根廷 | 第一阶段 | 颈椎/胸椎 | 慢性的* | 自体 NSC | 供血动脉输液 | 5/8 的患者显示出功能恢复。 | |
| 申等人2015年 | 韩国 | 一期/二期 | 宫颈 | SCI 后 22–213 天 | 人NSPC | 人类胎儿大脑 | 病灶内注射 | 感觉运动功能的部分改善 |
| 戈布里尔等人2017年 | 美国 | 第二阶段 | 颈/胸 | SCI后至少4个月 | NSC (HuCNS-SC) | 人类胎儿大脑 | 病灶内注射 | 整体平均功能结果测量的改进 |
| 利维等人2018 | 美国 | 第一阶段 | 颈/胸 | SCI 后 4–24 个月 | NSC (HuCNS-SC) | 人类胎儿大脑 | 病灶内注射 | 手动注射技术安全可行 |
| 柯蒂斯等人2018 | 美国 | 第一阶段 | 胸椎 | SCI 后 1-2 年 | 神经干细胞 (NSI-566) | 人胎儿脊髓 | 病灶内注射 | 可以安全移植 |
| 利维等人2019 | 美国 | 第二阶段 | 宫颈 | SCI 后 4–24 个月 | NSC (HuCNS-SC) | 人类胎儿大脑 | 病灶内注射 | 治疗参与者的运动功能增强 |
结论
NSC是自我更新的多能干细胞,可以分化为神经谱系细胞。在过去的二十年里,许多临床前研究已经在多种SCI动物模型中测试了NSC的有效性和安全性。多项研究观察到成功的神经元分化、替代受损的神经组织和功能改善。此外,神经干细胞分泌神经营养因子,帮助保护或再生受伤的脊髓。
在临床前水平上,NSCs移植已被证明是治疗SCI的一种有前途的治疗方法。然而,一些NSCs的临床试验并没有显示出预期的足够疗效。这些结果表明需要进一步评估,并且应进一步探索 NSC 移植改善 SCI 后预后的确切机制。
展望未来,应通过未来的研究获取和验证进一步的数据,例如神经元再生和功能恢复方面的治疗益处、剂量和给药周期的调整、最佳注射途径、安全性以及最有希望获得NSC的细胞来源。此外,临床前动物模型与人类SCI的匹配是另一个需要克服的主要障碍。
最后,还需要强调的是,单一治疗方式可能不足以治疗SCI。除了细胞移植外,可能还需要神经营养和生长因子、支架的使用和神经康复等联合疗法。它们的最佳组合和功效也应该在未来的研究中得到验证。尽管存在这些不确定性,许多临床前研究和临床试验报告了神经干细胞治疗脊髓损伤的可喜结果。我们相信,NSC有潜力在不久的将来在SCI治疗方面取得重大突破。
参考资料:Advances in Neural Stem Cell Therapy for Spinal Cord Injury: Safety, Efficacy, and Future Perspectives
Neurospine. 2022;19(4):946-960. Published online November 10, 2022
DOI: https://doi.org/10.14245/ns.2244658.329免责说明:本文仅用于传播科普知识,分享行业观点,不构成任何临床诊断建议!杭吉干细胞所发布的信息不能替代医生或药剂师的专业建议。如有版权等疑问,请随时联系我。




 扫码添加官方微信
扫码添加官方微信