阿尔茨海默病 (AD) 是最常见的痴呆症类型,2019年导致超过121,499例AD死亡,使AD成为美国第六大原因。AD是一种进行性神经退行性疾病,其特征是记忆力下降和行为障碍,影响一个人独立运作的能力,最终导致死亡。当前对AD治疗的迫切需求干细胞治疗领域的进步,使得干细胞成为治疗阿尔茨海默病一个有前途的研究领域。
干细胞治疗阿尔茨海默病方面的进展:全面的临床试验回顾

尽管干细胞技术取得了进步,并通过鼓励在AD动物模型中使用干细胞来证实,但评估干细胞疗法疗效的临床试验数量有限,许多正在进行的AD细胞疗法临床试验的结果仍悬而未决。神经干细胞(NSC)一直是这些研究的主要焦点,报告了有关安全性的令人鼓舞的结果,但其功效尚未得到证实。
干细胞治疗阿尔茨海默病方面的进展:全面的临床试验回顾
在本文中,我们回顾了不同来源的干细胞治疗阿尔茨海默病的最新进展,并提供了国家和国际注册处每项可用临床试验的综合列表。我们的研究结果强调需要增加临床试验,以揭示移植细胞的作用方式和潜在治疗机制以及控制再生和神经元微环境的分子机制。
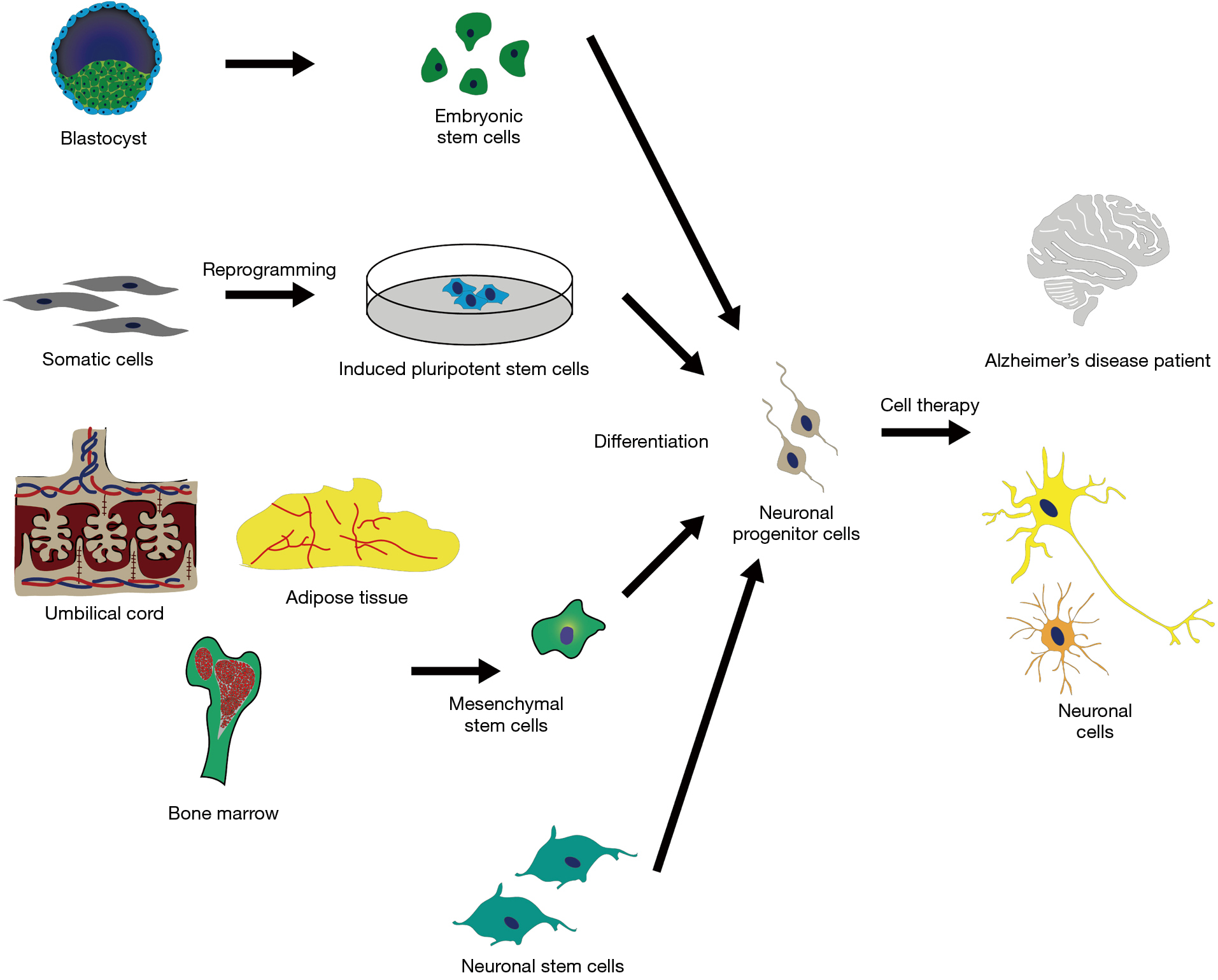
治疗阿尔茨海默病的干细胞类型有哪些
胚胎干细胞治疗阿尔茨海默病
胚胎干细胞在体外具有无限的增殖寿命,同时还具有在体内产生任何成体细胞的能力。限制ESC在临床试验中使用的障碍包括其纯化和保存过程、分离细胞多能性的验证、胚胎体形成、其致瘤能力以及使用人类ESC(hESC)所产生的伦理影响源于植入前胚胎。然而,它们作为AD啮齿动物模型细胞移植来源的作用已得到广泛研究。
胚胎神经干细胞也被研究为AD小鼠模型中治疗细胞的另一种可能来源。神经干细胞是多能神经前体细胞,在体外和体内均可分化为神经元、星形胶质细胞和少突胶质细胞。人们提出了解释NSC可能的疾病改善作用的不同机制,包括神经血管损伤修复、通过与小胶质细胞相互作用进行免疫调节、神经元替代、神经递质补充、促进突触可塑性和细胞存活的神经营养支持。NSC可以分化并产生成熟的神经元(直接神经发生),也可以首先分化为神经NPC(间接神经发生)。
胎儿和成人神经干细胞治疗阿尔茨海默症
仅在少数研究中,胎儿来源的人类中枢神经系统衍生的神经干细胞(huCNS-SC)一直是干细胞的主要来源。当移植到AD模型小鼠的侧脑室时,它们已表现出成功的植入、迁移和分化特性。观察到通过BASE1表达减少tau磷酸化和Aβ产生,小胶质细胞失活,随后神经炎症减少,以及细胞凋亡信号减弱,从而诱导突触可塑性。此外,与对照组相比,移植小鼠表现出空间记忆的改善。
仅在中国临床试验注册中心记录了测试这些类型干细胞的临床试验(表1)。
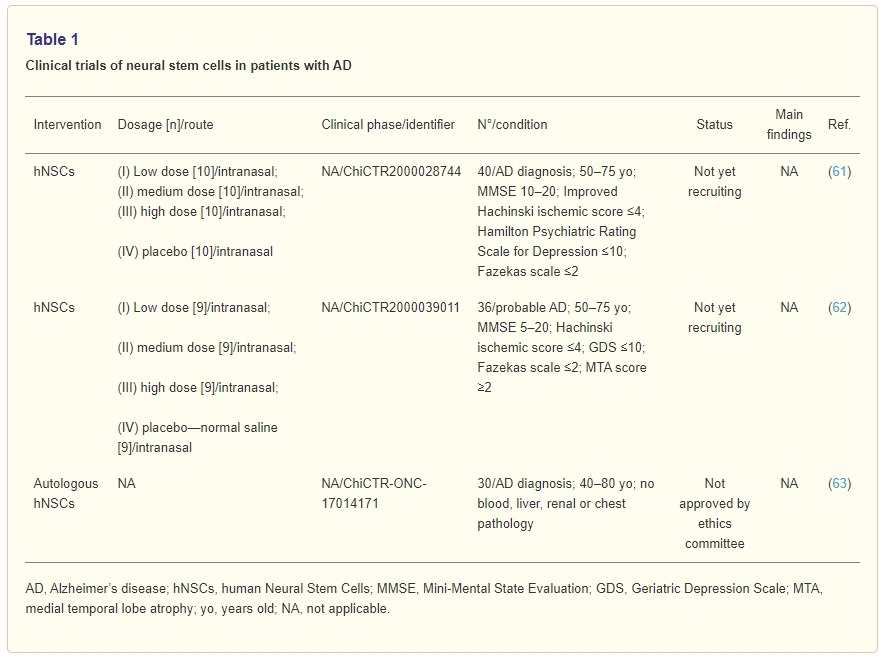
一项单中心随机双盲试验将评估ANGE004人类神经干细胞 (hNSC) (ChiCTR2000028744) 的安全性和有效性。分为三组,每组10名患者,将鼻内接受低、中或高剂量的hNSC,而另一组将接受安慰剂药物。主要和次要结果将包括不良事件和神经心理学措施。
另一项具有类似设计的随机双盲研究 (ChiCTR2000039011) 将招募36名患者并评估鼻内hNSC给药的安全性和有效性。值得注意的是,一项开放标签研究(ChiCTR-ONC-17014171)旨在检验自体NSC管理的可行性,但尚未获得伦理委员会的批准。
间充质干细胞和造血干细胞治疗阿尔茨海默症
在不同的成体干细胞系中,间充质干细胞和造血干细胞很容易获得,因此作为AD的可能治疗方法已成为研究最广泛的细胞系。MSC是分层的出生后干细胞,能够自我更新并保留多种分化能力。间充质干细胞可以从多种来源分离,并且可以分化成多种类型的组织,具有高扩增能力和低免疫原性和致癌潜力。
关于其在AD病理学中的作用,据报道,间充质干细胞可以通过释放神经营养因子来增强神经发生,增强Aβ清除率,通过上调IL-10等神经保护细胞因子来改变先天性和适应性免疫细胞反应,同时减少促炎细胞因子的量TNF-α和IL-1β。还观察到β-淀粉样蛋白沉积减少和小胶质细胞吞噬活性增加。
多项临床研究已记录了hUC-MSC对AD患者可能的治疗益处(表2)。
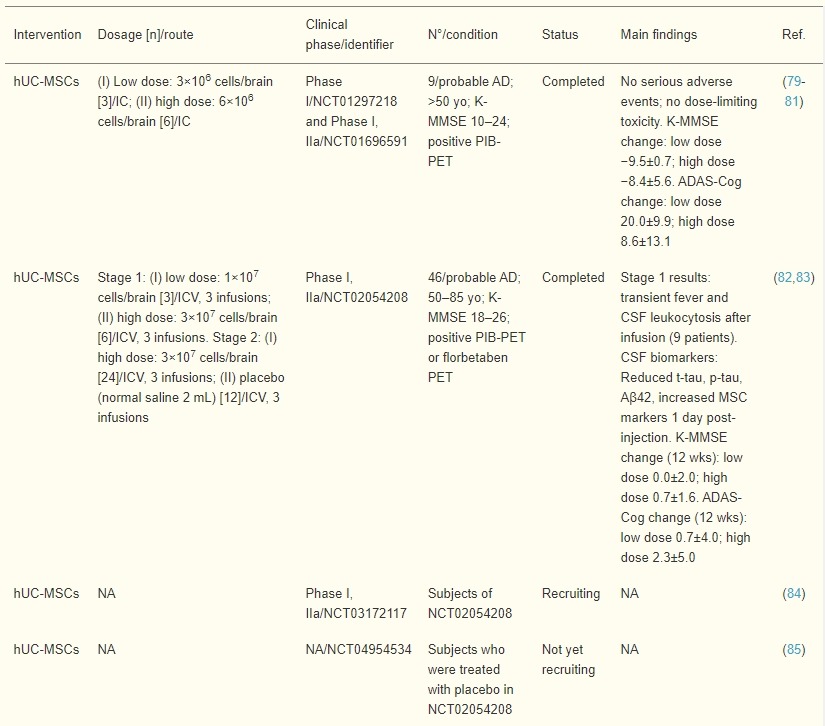

开放标签I期试验 (NCT01297218) 中的NEUROSTEM®-AD治疗(人脐带血衍生间充质干细胞)在前12周内没有出现严重不良事件,也没有剂量限制性毒性也不是在长期、24个月的随访期内,该随访期在I/IIa期 (NCT01696591) 临床试验中进行了评估。
此外,作者报告说,将hUCB-MSC立体定向施用到海马和楔前叶是可行的、安全的且耐受性良好。
另一项双盲、单中心、I/IIa期临床试验 (NCT02054208) 研究了NEUROSTEM®3次重复脑室内 (ICV) 给药的安全性、剂量限制毒性和探索性疗效。
这项研究由两个阶段组成:第一个阶段是开放标签,参与者被分为低剂量组和高剂量组。在第二个双盲随机阶段,患者被分配到高剂量组或安慰剂组。治疗后24周的不良反应和神经心理学评分修改(ADAS-Cog、MMSE等)是测量的结果。
迄今为止,该研究第一阶段的结果已经提供。有3名患者被分配到低剂量组,6名患者被分配到高剂量组。hUCB-MSC通过Ommaya储库直接注入右侧脑室3次,每4周一次。
- 没有记录到植入副作用,然而,所有参与者在hUCB-MSC给药后均出现发烧,且发烧持续时间不超过36小时,也没有导致并发症。脑脊液 (CSF) 中还发现短暂的白细胞增多,高剂量组的白细胞计数较高。这些免疫反应归因于间充质干细胞,尽管有证据表明它们具有低免疫原性潜力。
- 至于疗效,注射后1天观察到脑脊液生物标志物减少和MSC生物标志物(Galactin-3、sICAM-1、颗粒体蛋白前体、GDF-15)增加,但在注射后1天没有再次观察到。4周检查点,作者将其归因于MSC的寿命较短。
脂肪干细胞治疗阿尔茨海默病
脂肪源性干细胞 (ADSC) 已被广泛研究,因为脂肪组织是MSC的可利用储存库。通过MWM和新物体识别 (NOR) 测试评估,在APP/PS1小鼠脑内注射ADSC可减少Aβ沉积、激活小胶质细胞并增强认知功能。在AD模型小鼠中静脉输注人ADSC也表现出类似的效果,以及分泌抗炎和神经营养因子。
临床前证据已转化为多项正在进行的临床试验(表3)。
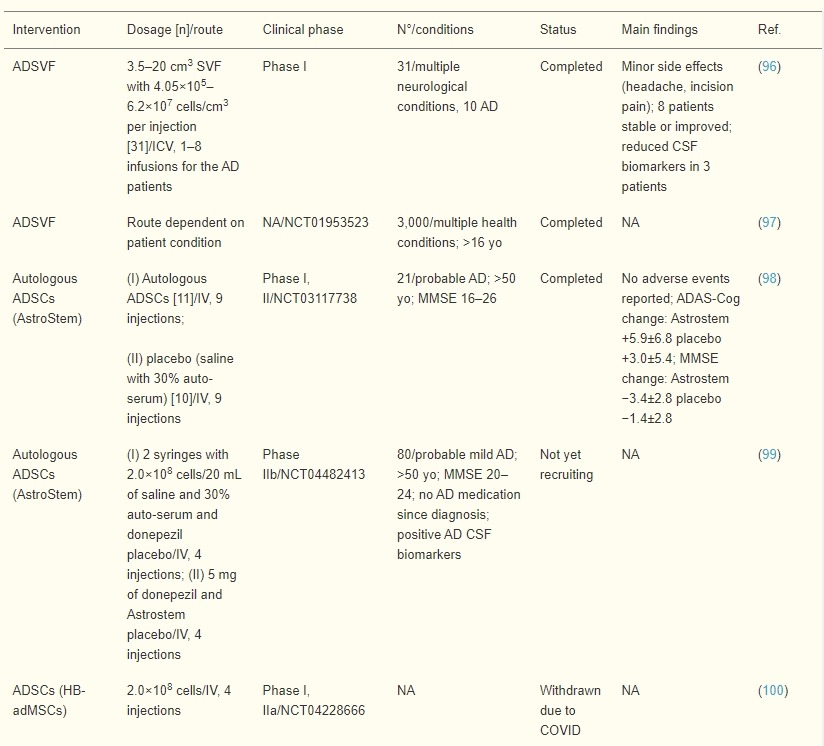

自体脂肪源性基质血管成分 (ADSVF)(ADSC和造血干细胞的来源)的I期试验研究了31名神经系统患者注射ICV的安全性,其中10名患有AD的患者此前所有可用的治疗方案都失败了。根据先前ADSVF安全性试验的标准选择患者,其中ADVSF是静脉内或关节内给药 (NCT01953523),但尚未发表结果。每2-3个月通过植入的Ommaya储库或通过现有的功能性VP分流器注射一次细胞。
据报道,唯一令人担忧的副作用是持续不到24小时的轻微头痛和手术切口疼痛。在AD患者中,8例在认知测试中保持稳定或改善,3例显示脑脊液中磷酸tau和Aβ负荷减少,并且在1例患者中,经过8次基质血管分数治疗后,海马体积从不到第5个百分位增加到第48个百分位(SVF)注射。
脂肪间充质干细胞外囊泡(也称为干细胞外泌体)的施用似乎是干细胞移植的一种有前途的替代方案。外泌体是天然存在的纳米大小的囊泡,由天然脂质双层组成,具有丰富的粘附蛋白,易于与细胞膜相互作用。
目前正在招募的两项研究,即开放标签I/II期 (NCT04388982) 和ChiCTR2000032579临床试验,将评估同种异体脂肪MSC衍生的外泌体 (MSC-Exos) 在50岁以上轻度或中度患者中的安全性和有效性AD(表3)。
骨髓间充质干细胞治疗阿尔茨海默症
由于其可及性,骨髓MSC (BM-MSC) 通常与ADSC一起作为干细胞治疗用于各种疾病模型。通过MWM测试检查,与盐水处理的小鼠相比,移植到3xTg-AD模型小鼠侧脑室的人类BM-MSC保留了其工作记忆。同时,在内嗅皮质中检测到Aβ56水平降低,谷氨酰胺合酶水平保持不变,而室下区 (SVZ) 则诱导神经发生。
这些令人鼓舞的临床前结果促进了众多临床试验的开展(表4)。
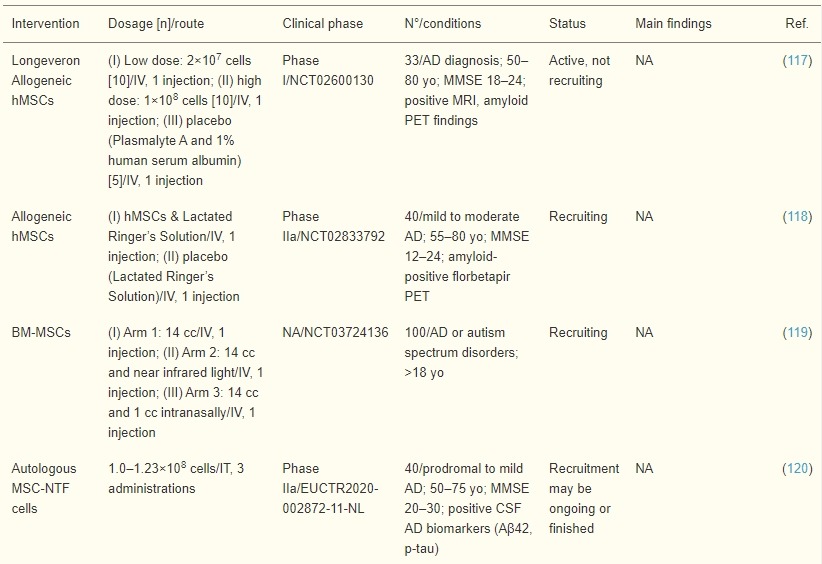

一项前瞻性、随机、双盲I期研究 (NCT02600130) 目前正在评估Longeveron同种异体人类间充质干细胞 (LMSC) 治疗临床诊断AD患者的安全性和有效性。33名50-80岁的参与者按照2:2:1的比例随机分配,分别接受低剂量(2000万)或高剂量(1亿)LongeveronMSC或安慰剂静脉注射。
治疗相关不良事件的发生率将被记录为主要结局,而初步疗效指标,包括ADAS-Cog评分、生活质量评估、血液和脑脊液生物标志物以及MRI容积测定,被定义为次要结局。
同种异体BM-MSC的效果也正在进行多中心、随机、单盲评估;交叉IIa期试验 (NCT02833792),使用抗缺血MSC。根据NINCDS-ADRDA标准诊断为轻度至中度痴呆且MMSE评分在12至24之间的55-80岁患者将在治疗后评估可能的不良事件和神经认知测试评分。
最后,一项开放标签IIa期研究将尝试评估NurOwn®自体MSC分泌神经营养因子(MSC-NTF细胞)的安全性和有效性 (EUCTR2020-002872-11-NL) 。将招募40名前驱或轻度AD患者,并通过鞘内注射3剂治疗方案。不良事件、功能和代谢改变将构成主要结果,而脑脊液和神经退行性变和炎症的血液生物标志物将构成次要结果。值得注意的是,Elecsys系统将用于量化AD生物标志物。
诱导多能干细胞治疗阿尔茨海默病
通过逆转至多能状态来重新编程体细胞的能力使我们能够生产iPSC。关于神经学应用,iPSC提出了NSC和NPC的可能来源,具有神经源性和胶质细胞生成潜力。
在AD动物模型中使用iPSC已显示出有希望的结果。当动物接受MWM测试时,将人iPSC转化为胆碱能NPC并移植到PDAPP转基因小鼠海马中,在空间记忆改善方面产生了显着结果。
结论和未来展望
阿尔茨海默病是一种进行性神经退行性疾病,由于干细胞具有独特的再生能力,因此它们可能成为一种有效的治疗选择。
通过临床前试验和临床实验表明,干细胞移植治疗阿尔兹海默症不仅可以调节脑内炎症的大环境,还能促进神经再生和突触连接,能够有效的改善患者病情,干细胞治疗阿尔兹海默症未来可期,能让更多老年痴呆患者病情得到控制和有效改善。
参考资料:Karvelas N, Bennett S, Politis G, Kouris NI, Kole C. Advances in stem cell therapy in Alzheimer’s disease: a comprehensive clinical trial review. Stem Cell Investig 2022;9:2.doi: 10.21037/sci-2021-063
免责说明:本文仅用于传播科普知识,分享行业观点,不构成任何临床诊断建议!杭吉干细胞所发布的信息不能替代医生或药剂师的专业建议。如有版权等疑问,请随时联系我。




 扫码添加官方微信
扫码添加官方微信