许多疾病的大多数获批疗法都是针对其潜在的病理生理学而开发的。因此,了解疾病的病理生理学对于成功开发临床实用药物至关重要。
人们普遍认为中风是导致全球成人残疾的主要原因,而缺血性中风是两种主要中风类型中最常见的一种。尽管脑卒中对健康和社会经济造成了沉重负担,但目前有效的药物疗法仍然很少。
在本综述中,我们将深入探讨缺血性中风的病因学和病理生理学,包括分子和细胞变化。随后重点介绍了已获批准或正在进行临床试验的治疗和控制缺血性中风的药物、细胞疗法和辅助药物。我们还确定了中风发病机制中尚未开发的潜在靶点,这些靶点可以通过新药开发和药物再利用来增加有效的抗中风和神经保护药物。
了解缺血性中风的病理生理学:当前疗法的基础和干细胞疗法的机遇
简介
三十多年来,研究人员在揭示中风后发生的分子和细胞变化方面取得了巨大成功。这一突破还准确识别了中风的各种危险因素。通常,中风是一种神经系统疾病,由大脑任何部分部分或完全供血不足引起。血液供应短缺通常是血流受阻(缺血性中风,IS)或脑血管破裂导致血液渗漏(出血性中风)的结果。在血液供应有限或缺乏的情况下,受影响的大脑区域会遭受氧气和营养缺乏并坏死。如果没有及时干预,该事件之后会发生一系列可能导致周围组织死亡的事件,称为缺血半暗带。
因此,中风治疗通过三种主要方法进行:预防措施、管理措施和中风后康复措施。阿替普酶是FDA和EU唯一批准用于IS治疗的药物,其时间窗口较短,为3-4.5小时,并且会留下脑出血的治疗后副作用。自二十多年前被发现以来,阿替普酶仍然是治疗急性IS最有效的溶栓剂。因此,迫切需要探索潜在的治疗方法。对缺血性中风的病因和病理生理学的清晰了解为开发针对该疾病的潜在疗法提供了独特的机会。在这篇综述中,我们深入研究了缺血性中风病理生理学,并确定了包括细胞疗法在内的新疗法的可能靶点。我们还对一些可能用于IS的现有药物的药物重新利用和重新设计提出建议。
缺血性中风的病因和病理生理学
缺血性脑卒中是由于心房颤动形成的血栓或动脉粥样硬化斑块形成的血栓堵塞了供应大脑的动脉,导致脑组织供血中断,几乎在几分钟内突然发生。受影响的脑区通常被视为缺血核心。在这里,大多数细胞在神经保护剂的作用确立之前就已经发生了不可逆的死亡。缺血核心周围是可挽救细胞的区域,称为缺血半影,通常是治疗干预的目标。复杂的分子和细胞机制相互作用,导致一些表型表现,包括偏瘫、截瘫、构音障碍和瘫痪。根据接受闭塞动脉供血的大脑区域不同,还可能出现其他表现。
与许多其他神经退行性疾病类似,缺血性脑卒中的特点是缺血核心区和周围半影区发生多种变化。这些宏观和微观变化通常被归类为五个主要术语:神经炎症、兴奋毒性、氧化应激、细胞凋亡和自噬(图1)。缺血性卒中的细胞死亡是由于这些独立但又相互加强的病理事件之间复杂的相互作用造成的。
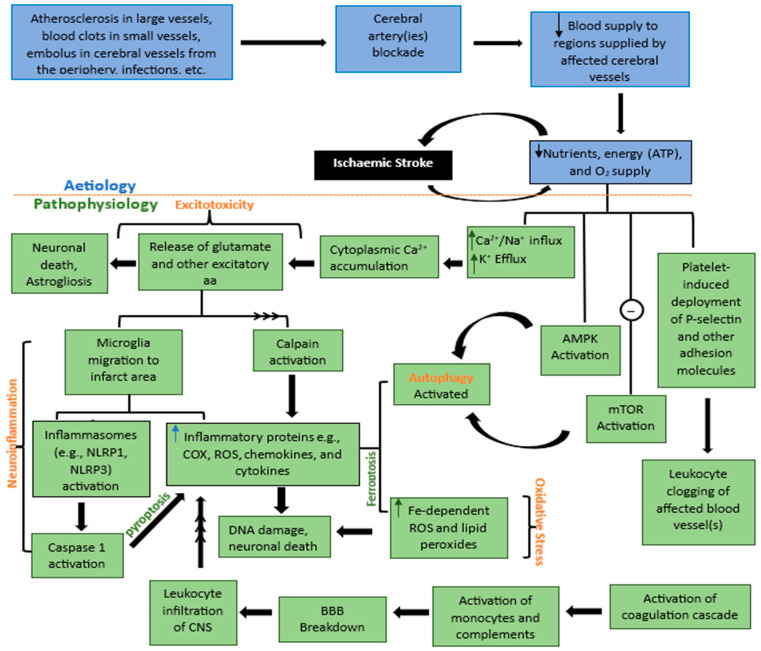
如果发生脑血管阻塞,血液供应就会停止,导致受影响大脑区域的能量 (ATP)、营养和氧气供应下降。因此,一系列事件发生——钙、钠和钾离子的不平衡、粘附分子的部署、AMPK 的激活以及 mTOR 激活的抑制。这些不同的事件导致钙积累,并随后导致兴奋性毒性、神经炎症、氧化应激、细胞凋亡和自噬,每一个事件单独发生并支持另一个事件导致细胞死亡。注释:aa=氨基酸、Fe=铁、ATP=三磷酸腺苷、Ca2+=钙离子、Na+=钠离子、钾离子=K+、COX=环氧合酶、ROS=活性氧、AMPK=单磷酸腺苷-激活蛋白激酶,mTOR=雷帕霉素的哺乳动物靶标,向上箭头=上升/增加/上调,向下箭头=下降/减少/下降/下调,多头箭头 = 系列事件。
目前缺血性中风的治疗方法及其目标
溶栓剂
急性缺血性卒中主要通过静脉溶栓治疗,有时随后进行血管内溶栓以增强血管再通。静脉溶栓(IVT)治疗模式最初是为了治疗冠状动脉溶栓而开发的,但后来发现对治疗中风患者有效。溶栓药物的疗效取决于许多因素,包括血栓的年龄、溶栓剂对纤维蛋白的特异性以及中和抗体的存在和半衰期。
静脉溶栓是使用第二代溶栓剂阿替普酶来溶解血栓。其他正在进行临床试验并显示出与阿替普酶相当的安全性和有效性的溶栓剂是尿激酶原、替奈普酶和葡萄激酶。除了尿激酶原(尿激酶原是一种动脉内溶栓剂)外,这些纤溶药物均通过静脉注射给药,是未来阿替普酶的潜在替代品。血管内溶栓用于疏通大血管,有时用作静脉溶栓的补充。通常,这些溶栓剂是纤溶酶原激活剂,旨在促进纤溶酶形成。它们通过将纤溶酶原转化为可溶性纤溶酶来发挥作用,这是一种蛋白水解酶,可以分解阻塞受影响脑血管的血栓中的纤维蛋白和纤维蛋白原。
除了血管内溶栓之外,机械血栓切除术(MT)在许多国家已成为治疗大血管闭塞(LVO)卒中的常规方法。尽管再通成功率很高(约85%),但约50%的患者在3个月后仍未达到功能独立。辅助抗血栓治疗可能通过降低远端栓塞和动脉再闭塞的风险来改善血管造影再灌注,但可能使患者面临更高的颅内出血(ICH)风险。此外,不完全微血管再灌注(IMR)的概念源自对局灶性缺血后局灶性无复流的观察,可能部分解释即使在快速且完全的近端再灌注后仍会出现不良结果。抗血栓药物的实验应用表明IMR降低并改善结果。
辅助治疗
IS攻击后受影响大脑区域的再灌注通常晚于防止周围组织损伤所需的最佳时间。由于较小且不可见的脑血管中存在血栓,从而导致缺血半暗带的形成,因此完全再通实际上变得不可能。许多治疗方法——抗血栓药物、细胞疗法和细胞保护剂——可以挽救缺血半暗带。这些策略提高了再灌注的速度和程度,促进神经修复和重塑,并预防或延缓缺血半暗带的恶化。
抗血栓剂:除了使用溶栓剂外,IS患者还可以服用其他称为抗血栓剂的药物,以防止新的血栓形成,从而增强阿替普酶和任何其他溶栓剂的疗效。这些药物通过抑制糖蛋白IIb/IIIa来防止血栓形成,从而确保血管完全再通。阿加曲班、格伦佐西玛、替罗非班和依替巴肽是处于不同临床试验阶段的抗血栓药物,用作阿替普酶静脉溶栓的辅助药物。
抗血小板治疗:该疗法用于急性IS管理和预防中风发生。它对于控制非心源性IS和短暂性脑缺血发作 (TIA) 也至关重要。阿司匹林、氯吡格雷和替格瑞洛等抗血小板药物是中风患者在发作后最初几天内最广泛使用的药物。它们通过抑制血小板聚集和防止血栓形成,在缺血性中风的治疗中发挥着至关重要的作用。这些药物主要通过干扰血小板活化和凝血级联起作用。
纤维蛋白原消耗剂:研究结果表明,中风患者的高纤维蛋白原水平一直与不良预后和不利的临床结果相关。纤维蛋白原消耗剂可降低血浆纤维蛋白原水平,从而降低血液粘稠度并增加血流量。它们还可以清除动脉中的血栓并恢复受影响的大脑区域的血流。尽管一些去纤维蛋白原治疗的随机临床试验确定了纤维蛋白原消耗剂对中风患者的有益作用,但其他试验未能显示出对中风后临床结果的积极作用。此外,一些研究报告用去纤维蛋白原剂治疗后出现出血。
- Ancrod是一种从蛇毒中提取的去纤维蛋白原剂,已对其在发病后三小时内治疗IS的能力进行了研究。Ancrod欧洲中风治疗试验 (ESTAT) 的结论是,以70mg/dL纤维蛋白原控制施用ancrod是有效、安全的,并且与较低纤维蛋白原水平相比,ICH患病率较低。
干细胞疗法治疗缺血性中风:一种范例方法
细胞疗法是缺血性中风治疗中需要考虑的重要治疗选择,因为它们在改善患者康复方面具有压倒性的作用。干细胞可以恢复受损的脑组织和神经元细胞损失,并减少神经炎症。
间充质干细胞、造血干细胞(血液干细胞)、神经干细胞和上皮干细胞构成干细胞治疗缺血性脑中风的四种主要细胞。
干细胞疗法的普及和普遍接受源于其促进组织修复和再生的独特优势,因为它们具有自我更新和多谱系分化的能力。干细胞疗法为中风患者提供了有前景的治疗机会、安全性和有效性。对胚胎干细胞、间充质细胞和诱导多能干细胞的研究评估了它们在组织再生、维持、迁移和增殖、神经回路重新布线以及身体和行为复兴方面的潜力。
最近,在结缔组织中发现了一种新型间充质干细胞(MSC),称为多谱系分化耐应激(Muse)细胞。这些细胞具有强大的再生能力,并已作为中风治疗方法进行了测试。将Muse细胞静脉移植到小鼠模型中后,发现它们植入受损的宿主组织并分化以提供宿主的功能恢复。干细胞疗法的精心实验设计和临床试验可能会通过促进神经发生、重建神经网络以及促进轴突生长和突触发生,开创中风治疗的新时代。此外,改善和抑制前面提到的一种或多种IS的总体成分构成了SCT的神经保护和神经修复特性的机制(表格1)。
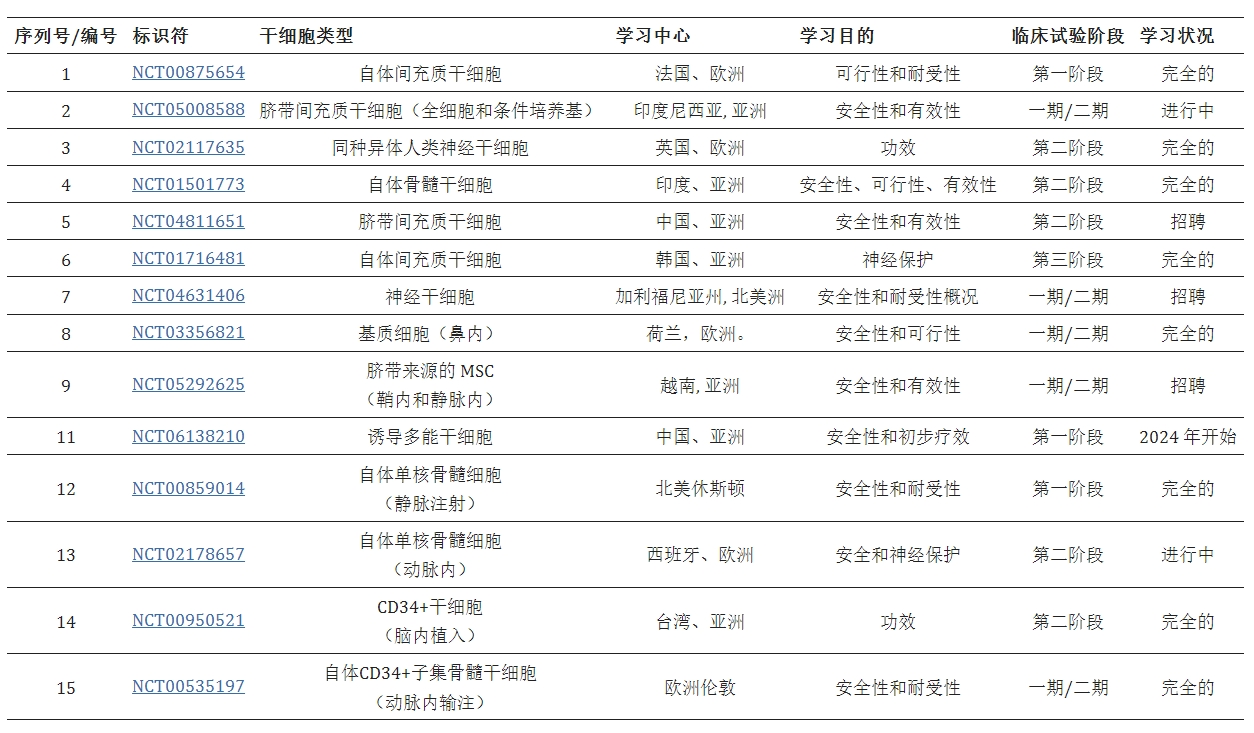
神经修复是神经保护的替代疗法。它用于在损伤已经造成时使组织恢复活力,因此没有时间限制,但在中风发作后24小时内使用最为有效。许多动物模型已被用来尝试刺激神经发生并启动神经元修复过程。神经修复利用干细胞疗法通过细胞整合到伤口中或使用神经营养因子来阻断神经元生长抑制剂来启动修复机制。这些细胞可以被引导到任何受损区域,以促进更大的突触连接。使用神经干细胞的临床试验已证明对中风患者有益。
该表总结了干细胞用于治疗缺血性中风的不同阶段的一些临床试验。这些试验主要集中在这些干细胞的安全性和有效性方面。
干细胞治疗的局限性和前进方向
IS的干细胞疗法虽然很有前景,但目前面临着一些限制,阻碍了其广泛应用。一项重大挑战是个体间观察到的不同疗效,并非所有患者都经历了实质性改善。影响这种变异性的因素仍然知之甚少。此外,对干细胞治疗安全性的担忧仍然存在,包括畸胎瘤形成和意外组织分化的可能性。确保干细胞治疗的长期安全性对于获得监管部门的批准和患者的接受至关重要。
确定干细胞给药的最佳时机、途径和剂量是另一个复杂的问题。有效治疗的治疗窗可能很窄,理想的干细胞剂量和类型仍在研究中。有人建议,慢性IS阶段优选使用较低的细胞剂量 (<107),反之亦然 。此外,当使用来自外国捐赠者的干细胞时,会出现免疫排斥的问题,可能需要使用免疫抑制药物并引入额外的风险和并发症。这引发了支持使用相近替代品的争论,例如干细胞来源的条件培养基和细胞外囊泡(例如外泌体和microRNA)。
使用胚胎干细胞需要考虑伦理问题,获得足够数量的成体干细胞用于移植也可能具有挑战性。虽然诱导多能干细胞(iPSC)提供了一种替代方案,但对其潜在致瘤性的担忧仍然存在。将干细胞输送到受损的脑组织也是一个需要改进的关键方面。确保移植干细胞正确迁移、整合和分化到受影响区域仍然是一项复杂的任务。科学家们正在探索基因改造、预处理和支持性因素的共同施用,以提高SCT的整体成功率。
治疗缺血性中风的新兴神经保护剂:病理生理学靶向疗法
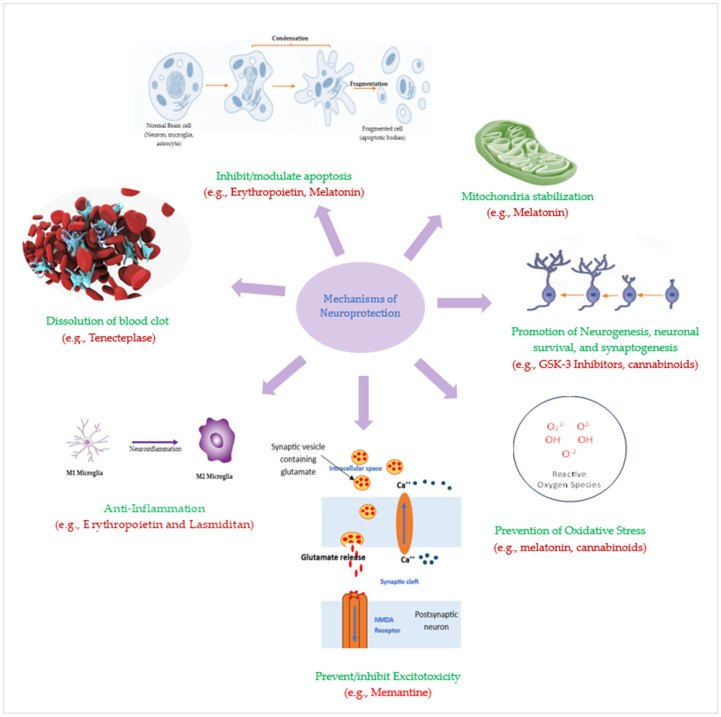
使用神经保护剂和最近的神经修复剂可确保缺血半暗带免受中风后退化和损伤。这些药物主要通过针对IS潜在病理生理学的一个或多个方面发挥作用,从而增加开发有效的附加神经保护疗法的可能性。在接下来的段落中,我们讨论针对IS病理生理学中各种级联反应的神经保护药物。
预防/减少神经炎症:防止促炎小胶质细胞表型的激活有望提供中风后神经保护。据报道,受损中枢神经系统中小胶质细胞、脑血管内皮细胞和浸润单核细胞表达的钙激活钾通道(KCa3.1)在神经炎症中发挥着加剧作用。该通道的抑制剂会导致小胶质细胞一氧化氮和环氧合酶2 (COX-2) 的产生显着减少。
抑制兴奋性毒性:为了最大限度地减少兴奋性毒性,研究人员通过防止钙流入神经元或使用电压门控Ca2+通道阻滞剂 (CCB)减少细胞外 Ca2+的可用性来靶向CNS(神经元和血管)中的Ca2+转运和螯合物。CCB可以减少脑损伤动物模型中的缺血性损伤。在另一项研究中,与利尿剂和β受体阻滞剂相比,这些阻滞剂能够将中风风险降低13.5%,这凸显了它们作为预防性中风治疗的潜力。
预防氧化应激:这是前瞻性IS疗法的一个强有力的目标。越来越多的证据表明,氧化应激和细胞凋亡是IS病理生理学中密切相关的现象。自由基靶向药物作为中风潜在神经保护剂的试验已取得进展。具有螯合铁或清除/捕获自由基能力的抗氧化剂已在实验IS模型中进行了检查,并作为神经保护剂进行了临床评估。
细胞凋亡抑制:IS后,缺血半暗带中的神经元通常会通过内在和外在机制发生凋亡。CDP-胆碱是神经细胞膜磷脂酰胆碱重要成分生物合成的关键中间体,在脑缺血中显示出抗凋亡作用。
线粒体稳定:线粒体通透性转换孔 (MPTP) 抑制剂已通过抑制细胞凋亡实现神经保护。线粒体被认为是细胞应激信号和程序性神经元死亡执行之间的主要联系。
此外,线粒体的动态形态通过两个相反的过程——裂变和融合——得以保留。虽然裂变过程涉及线粒体的收缩和裂解,但通过紧密相连的线粒体的连接和束缚而延长线粒体构成了融合过程。越来越多的证据表明,维持线粒体功能对于神经元存活和神经功能改善至关重要。
因此,靶向线粒体是中风治疗有前途的神经保护策略之一。动力相关蛋白1 (Drp1) 是一种线粒体结合GTP酶,可介导线粒体裂变。维持线粒体动力学已成为调节细胞生存和死亡的关键过程,特别是脑缺血后裂变过程先于神经元死亡。不出所料,Drp1抑制剂(例如mdivi-1、mdivi-A和mdivi-B)被证明可以减少局灶性脑缺血模型中的梗塞体积(图3)。
未来展望:药物再利用和重新设计
面对有限的时间和财政资源以及对新型IS疗法的迫切需求,药物再利用为快速开发安全有效的药物提供了机会,这些药物可用于急性IS治疗和中风后遗症的最佳治疗。这种方法是将已获准用于治疗某些疾病的药物用于病理生理学相似的另一种疾病/失调,或者将在一种疾病中未能改善临床疗效的安全药物用于不同但相关的疾病。
目前可用的许多神经保护药物都是通过药物重新定位发现的。去铁胺、柠檬胆碱、环孢素A和尼莫地平等药物分别用于治疗铁中毒、帕金森氏症、移植后免疫抑制剂和缺血性心脏病,现在也被用作IS患者的神经保护剂。目前正在考虑将多种药物类别用于IS的治疗和管理。抗糖尿病药、免疫调节剂、钙通道阻滞剂(CCB)、钾通道阻滞剂(PCB)、阿片类拮抗剂、抗生素和黄嘌呤氧化酶抑制剂等药物类别中的一些药物已被用于治疗IS。
二甲双胍、格列本脲、格列本脲和沙格列汀是抗糖尿病药物,有望用作中风后神经保护剂。这些药物通常通过调节氧化应激和调节AMPK /mTOR信号通路来提供神经保护。
此外,纳洛酮、纳曲酮、β-富纳曲胺和别嘌呤醇是其他据报道在IS中具有神经保护潜力的药物(表2)。
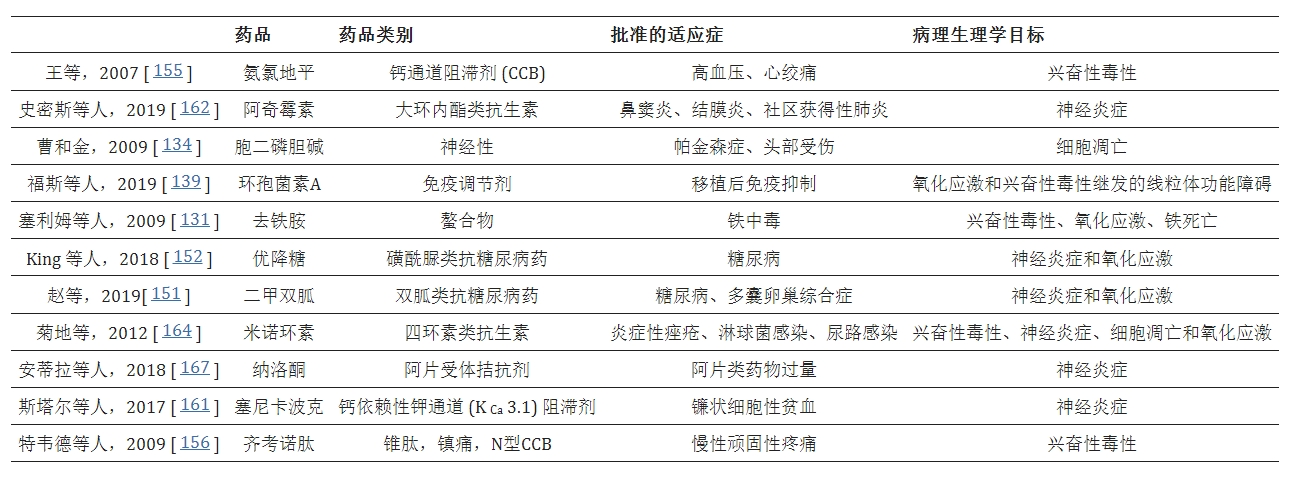
该表强调了一些已用于治疗中风后后遗症的药物的某些特征。这些药物通过针对缺血性中风的至少一种主要发病途径发挥作用。
结论
缺血性损伤的复杂性、患者群体的异质性、有效保护神经的治疗窗口期有限以及不可预见的副作用等因素使得将实验结果转化为临床疗法成为一项挑战。考虑到缺血性损伤的多因素性质,探索同时针对多种途径的联合疗法可能会提高临床转化成功的可能性。
此外,完善临床前中风模型以更好地模拟人类中风的复杂性,可提高临床前研究的预测价值。尽管如此,对缺血性中风病理生理学的全面了解一直并将继续激励着治疗中风的新药研发。在可对无数药物进行高通量筛选的硅学药物设计时代,从现有药物和新合成药物中发现IS药物变得更加容易。因此,增加预防和治疗IS的有效疗法的希望并未破灭。
参考资料:Salaudeen MA, Bello N, Danraka RN, Ammani ML. Understanding the Pathophysiology of Ischemic Stroke: The Basis of Current Therapies and Opportunity for New Ones. Biomolecules. 2024 Mar 4;14(3):305. doi: 10.3390/biom14030305. PMID: 38540725; PMCID: PMC10968326.
免责说明:本文仅用于传播科普知识,分享行业观点,不构成任何临床诊断建议!杭吉干细胞所发布的信息不能替代医生或药剂师的专业建议。如有版权等疑问,请随时联系我。




 扫码添加官方微信
扫码添加官方微信