Meta描述:《欧洲药理学杂志》最新综述深度解读:细胞疗法如何通过多靶点干预治疗阿尔茨海默病?间充质干细胞、神经干细胞的研究进展与临床试验现状,附当前挑战与患者理性就医建议。
干细胞治疗阿尔茨海默病最新进展:机制、临床数据与未来展望(2026)
引言:细胞疗法为阿尔茨海默病带来新希望
近日,《欧洲药理学杂志》刊发题为“从机制到治疗:细胞疗法在阿尔茨海默病治疗中日益重要的作用”的研究综述[1]。综述结果表明:细胞疗法能够对阿尔茨海默病进行多靶点干预。细胞疗法通过调节小胶质细胞/星形胶质细胞来调节神经炎症。其中,间充质干细胞在阿尔茨海默病治疗中展现出巨大的临床转化潜力。

该文系统梳理了多种细胞类型在阿尔茨海默病(AD)治疗中的作用机制与研究进展,涵盖了近期临床前与临床研究的最新成果,评估了间充质干细胞(MSCs)、神经干细胞(NSCs)等不同细胞类型在修复神经损伤、促进神经再生及改善认知功能方面的潜力。
一、老龄化浪潮下的疾病重负
人口老龄化是21世纪最紧迫的社会挑战之一,同时老年人群中各种神经退行性疾病的发病率也急剧上升。值得注意的是,阿尔茨海默病(AD)的患病率随年龄显著增加。AD的主要临床表现是进行性认知功能障碍和行为障碍。早期通常表现为短期记忆丧失。

随着疾病进展,多种认知领域可能出现缺陷,包括语言能力、执行功能和视觉空间技能,并伴有神经精神症状,最终导致丧失日常生活能力。来自《2025年中国阿尔茨海默病报告》和《2025年阿尔茨海默病事实与数据》(阿尔茨海默病协会, 2025)的最新报告数据显示:随着全球老龄化的加剧,阿尔茨海默病的患病率持续攀升,使其成为一项重大的公共卫生挑战,并带来沉重的社会经济负担。
二、阿尔茨海默病的发病机制:从“蛋白质病变”到“网络病理学”
人们对阿尔茨海默病(AD)发病机制的理解正从传统的“蛋白质病变假说”(主要关注β-淀粉样蛋白(Aβ)沉积和过度磷酸化的tau蛋白)转向系统层面的视角。因为针对Aβ和tau这两个靶点的药物多次在临床试验中失败,促使研究者从系统层面重新审视这个病。
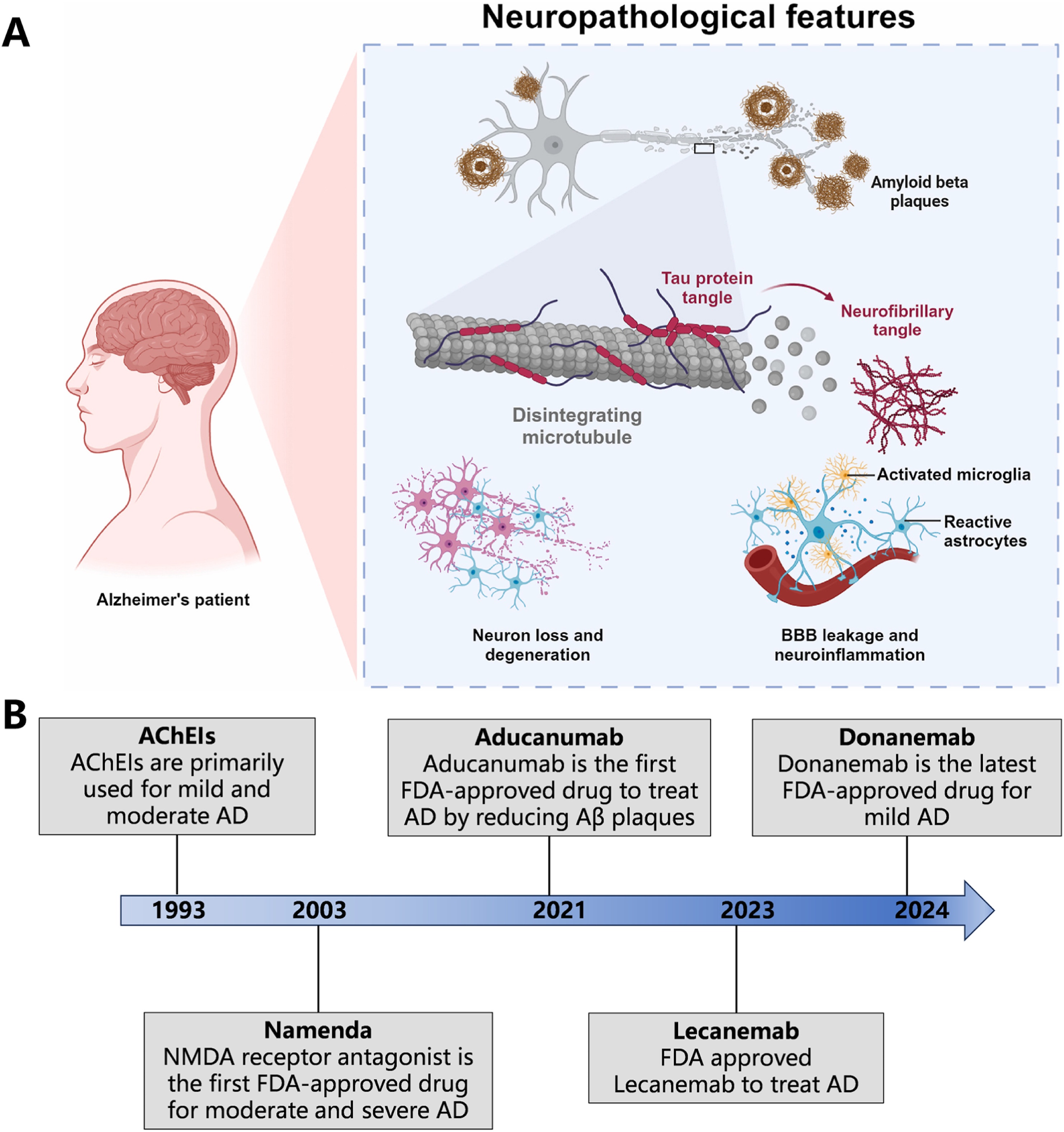
现在倾向于把AD理解成一个由多系统功能失调驱动的复杂网络疾病,而神经炎症被认为是这个网络的核心枢纽。异常的胶质细胞活化不仅会加重蛋白质沉积,还会与TREM2、APOEε4这类遗传风险因素相互作用,扰乱免疫和代谢的稳态。
除此之外,脂质代谢紊乱和全身–中枢之间的耦合异常(比如类淋巴系统功能障碍、血脑屏障破坏、肠脑轴失衡)也成了关键驱动因素。在细胞层面,衰老、能量危机、铁死亡等应激反应会引发氧化损伤和细胞凋亡的自我强化级联。通过整合转录组学和蛋白质相互作用网络的生物信息学分析,研究者发现自噬、衰老等关键过程之间存在错综复杂的交互,由此提出了一个整合神经免疫、代谢和血管维度的 “网络病理学假说”。
三、传统治疗策略的困境:为什么需要细胞疗法?
在治疗策略方面,目前临床仍主要依赖两类传统药物:乙酰胆碱酯酶抑制剂与NMDA受体拮抗剂,有时二者联用。这些药物仅能暂时缓解部分认知症状,无法改变疾病根本进程。
近年来备受关注的抗Aβ单克隆抗体——Aducanumab虽作为里程碑式药物获批,后因疗效争议撤市;后续的Lecanemab与Donanemab虽能清除淀粉样斑块并在早期患者中延缓认知衰退,但其引发的淀粉样蛋白相关影像学异常(如脑水肿或出血)风险及高昂费用,限制了广泛应用。
可见,无论是传统对症药物还是新一代Aβ抗体,均远未满足临床需求。研究者因此呼吁发展多靶点、精准的综合干预策略,借助网络药理学框架绘制复杂干预措施的多靶点调控机制,以同步调节神经炎症、代谢与细胞凋亡等高度关联的网络节点。
在上述新兴再生策略中,细胞疗法因其固有的多靶点潜力而备受关注。该疗法与AD的“网络病理”框架高度契合,通过同时作用于多个病理通路,克服了传统单靶点药物的根本局限。例如,干细胞可促进神经再生、增强神经元功能与完整性,并通过免疫调节与减轻神经炎症来修复受损脑区。细胞疗法的目标不仅是缓解症状,更在于改善疾病进程,有望通过从根本上干预潜在病理并提供持续疗效,以延缓或改变疾病发展轨迹。
四、干细胞治疗阿尔茨海默病的四大核心机制
4.1 神经保护与再生:旁分泌主导的修复策略
干细胞移植的核心目标是挽救丢失的神经元并重建神经网络。然而,这一目标并非主要依赖移植细胞的直接替代——在人体复杂的皮层网络中,大规模细胞替代并不现实。真正发挥主导作用的是旁分泌效应:移植细胞持续释放脑源性神经营养因子、胶质细胞系衍生神经营养因子等活性分子,通过激活TrkB等受体,促进神经元存活、增强突触可塑性并抑制凋亡。
同时,这些旁分泌因子能重塑病理微环境,例如上调小胶质细胞中的胰岛素降解酶与脑啡肽酶,从而加速Aβ清除。更重要的是,干细胞通过分泌血管内皮生长因子与胰岛素样生长因子1,激活Wnt/β-catenin信号通路,显著刺激宿主海马齿状回的内源性神经发生,促进新生神经元生成与突触重塑。
核心结论:激发宿主自身修复能力,比外源细胞替代更具临床可行性。
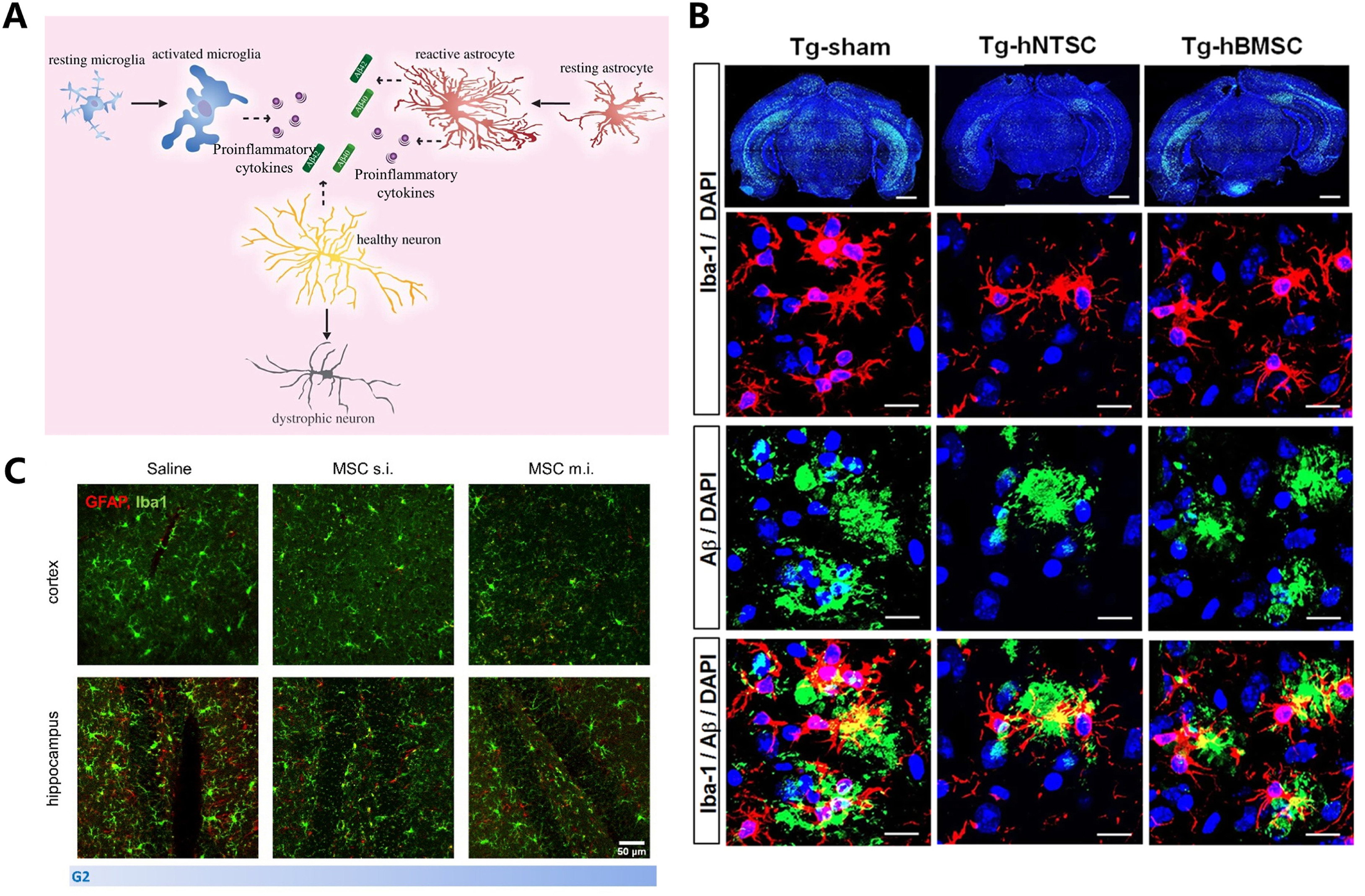
4.2 免疫调节:逆转神经毒性微环境
慢性神经炎症主要由小胶质细胞和星形胶质细胞的持续过度激活驱动,是阿尔茨海默病病理级联反应中的关键加速器。干细胞疗法的核心功能之一,在于将失调的免疫状态从神经毒性转向神经支持。
移植的MSCs、NSCs或造血祖细胞能够精准调控小胶质细胞与星胶细胞的表型。实验证据表明,移植后:
- 促炎因子(IL-6、TNF-α)水平下降
- 抗炎因子(IL-4、IL-10、精氨酸酶1)表达升高
- 反应性星形胶质细胞的标志物GFAP显著下调
此外,干细胞释放的细胞外囊泡(如富含microRNA-146a的外泌体)可抑制星形胶质细胞中NF-κB介导的炎症反应,甚至通过调节外周调节性T细胞与记忆B细胞群来恢复全身免疫稳态。
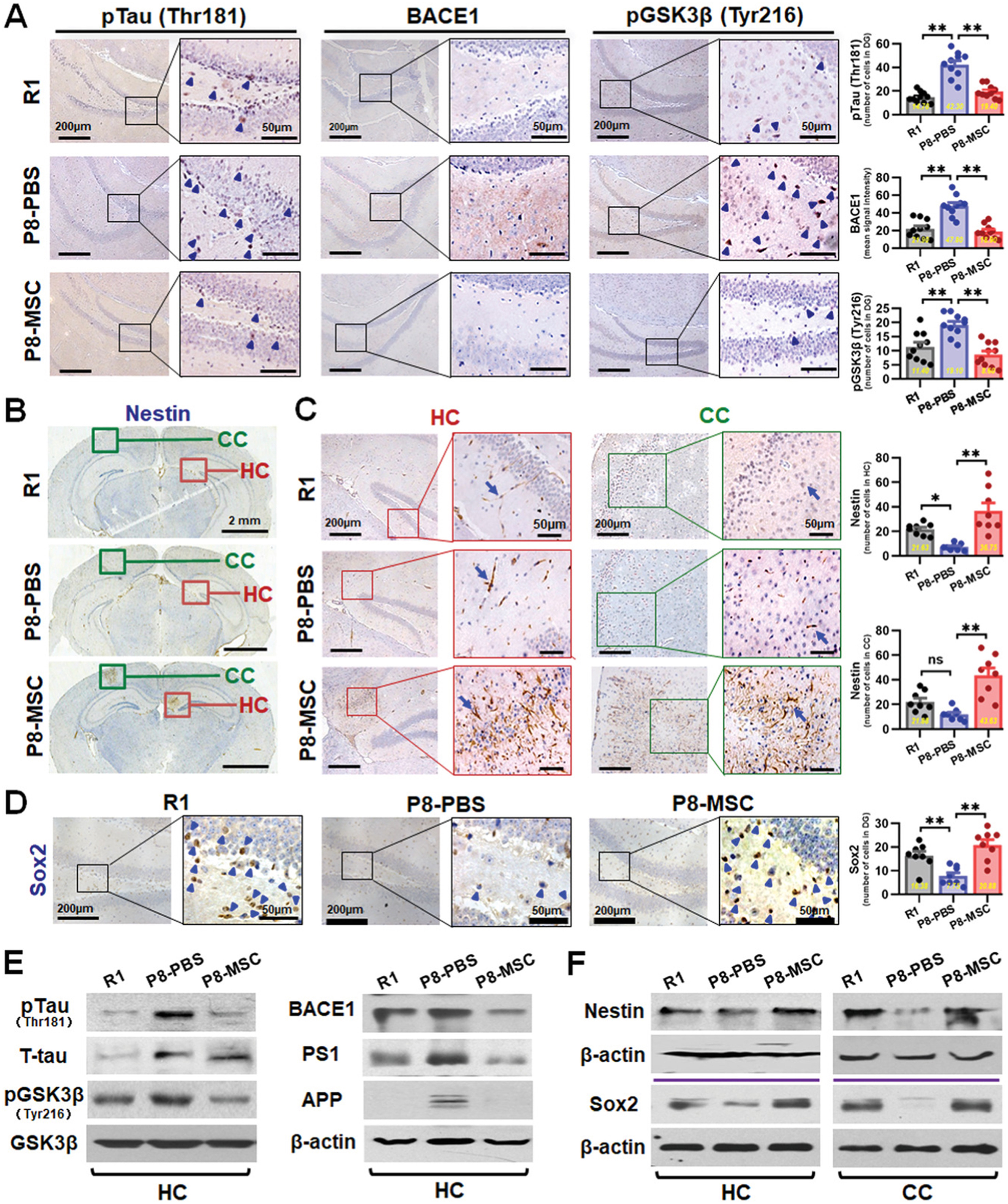
4.3 病理蛋白清除:多通路协同降解
干细胞疗法通过多层次、多通路的协同机制清除Aβ斑块与过度磷酸化的tau蛋白:
- 增强细胞外降解酶系统:上调脑啡肽酶与胰岛素降解酶的表达与活性
- 激活自噬-溶酶体通路:上调beclin 1、Rab-7蛋白或抑制mTOR信号传导
- 直接吞噬作用:移植的小胶质细胞样细胞可直接迁移至Aβ斑块附近进行吞噬
- 源头减少生成:抑制BACE1活性或降低APP表达,减少Aβ生成;通过抑制GSK3β或调节PI3K/Akt/GSK3β通路降低tau蛋白磷酸化水平
这些机制通常协同发挥作用,而非依赖单一途径。
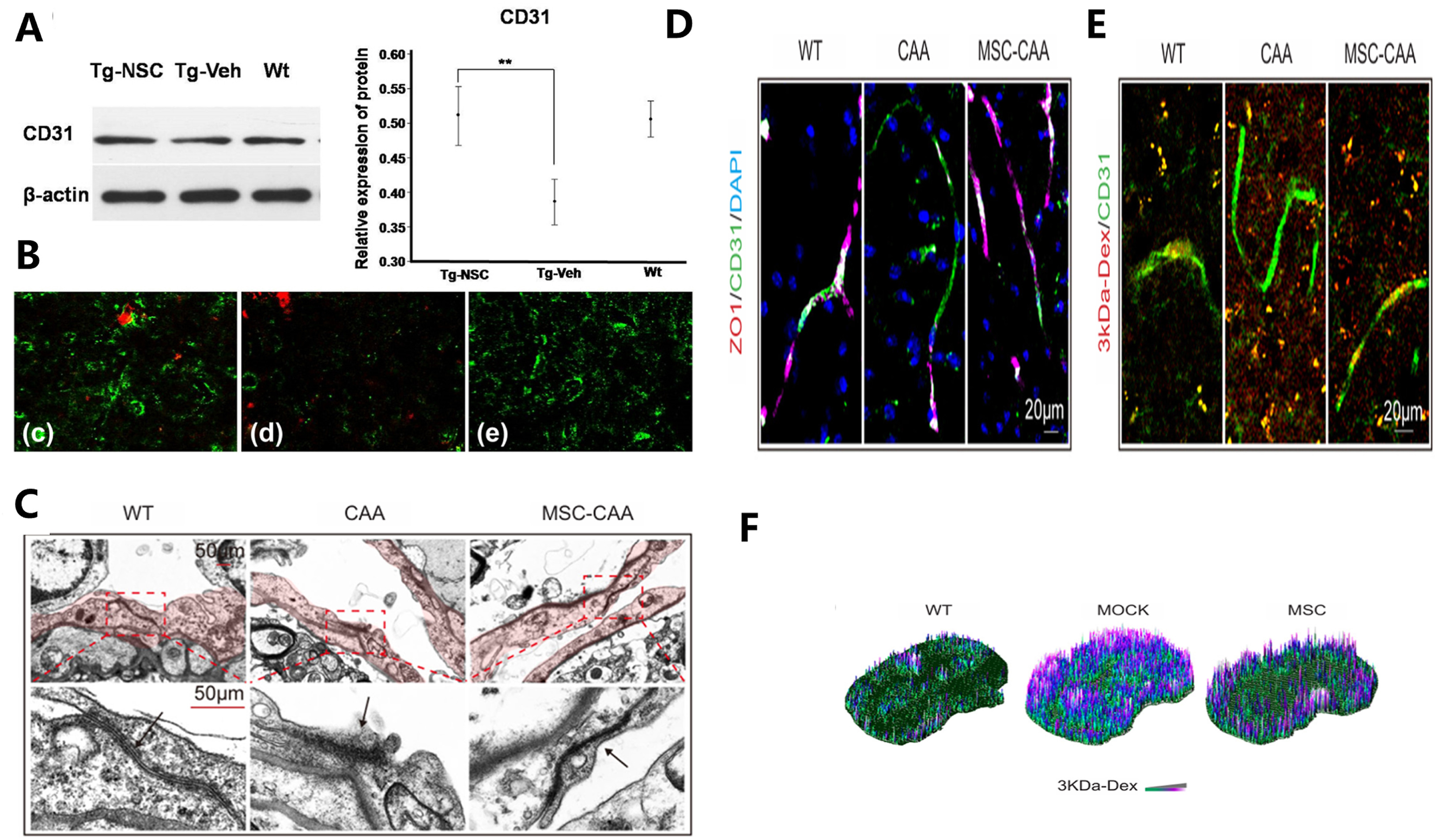
4.4 血脑屏障修复:重建中枢稳态屏障
血脑屏障功能障碍既是AD的病理特征,也是Aβ清除受损与慢性炎症恶性循环的关键环节。干细胞疗法从多个层面修复这一结构:
- 释放血管内皮生长因子,激活Ang1/Tie2信号通路,促进脑血管生成
- 上调紧密连接蛋白ZO-1的表达,减少屏障渗漏
- 恢复周细胞功能,增强屏障完整性
五、治疗阿尔茨海默病的主要细胞类型及研究进展
5.1 间充质干细胞(MSCs):最具临床前景的多面手
基本特性:在AD细胞治疗领域,MSCs因其来源广泛、免疫原性低及多方面的修复能力,被认为是最具临床应用前景的细胞类型之一。需要指出的是,国际细胞与基因治疗学会主张更准确地将其称为“间充质基质细胞”,因为移植后的MSCs在复杂的AD病理微环境中很少分化为神经细胞,其治疗作用主要通过旁分泌机制介导。
不同来源的特异性优势:
| 细胞来源 | 核心优势 |
|---|---|
| 骨髓来源MSCs | 血管修复与免疫调节研究最广泛 |
| 脐带来源MSCs | 清除病变与修复突触能力卓越 |
| 脂肪组织来源MSCs | 易于获取,高表达脑啡肽酶,适合个体化治疗 |
| 牙髓、羊膜等 | 丰富治疗选择 |
临床试验的规模、给药途径与标准化:目前利用MSCs治疗AD的全球临床试验多为I/II期研究,主要关注安全性与初步疗效,形成了自体脂肪干细胞与异体人脐带MSCs两大细胞来源范式(表2,试验较多只展示部分)。
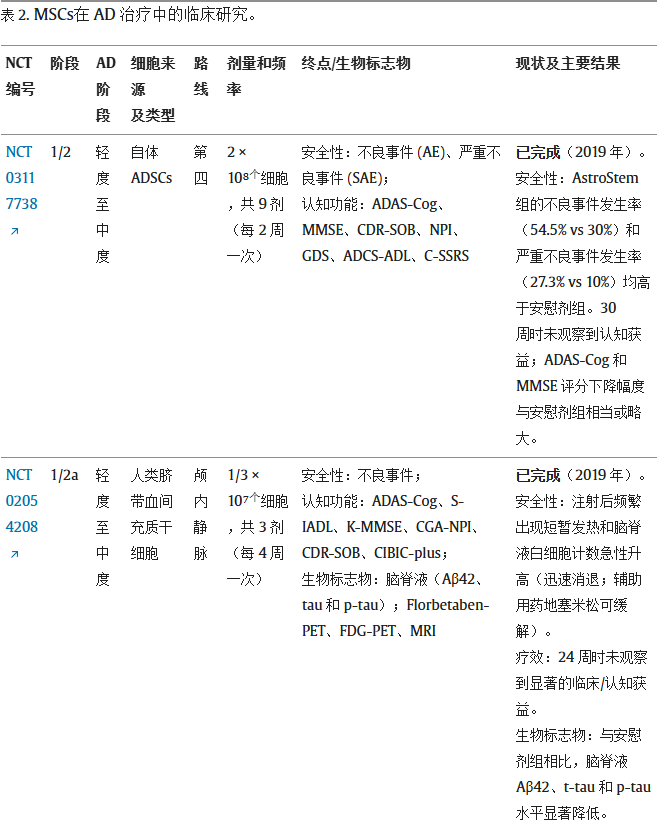
给药途径方面,静脉输注因微创性最为常用,同时脑室内注射与鼻内给药等靶向中枢神经系统的方法也在积极评估中。然而,当前临床研究的一个关键局限是产品特性报告不足——细胞传代次数、活力检测、免疫表型谱与分泌组效力等关键细节经常被遗漏,导致跨试验比较困难,模糊了细胞质量与临床结果之间的关系。
疗效、安全性挑战与数据透明度:临床前证据虽表明MSCs能调节神经炎症并减轻病理负担,但人体试验显示生物标志物的改善并未持续转化为显著的认知获益。
例如,近期I/IIa期试验发现,脑室内注射MSCs虽能显著降低脑脊液中Aβ与tau蛋白水平,但在24周时未观察到显著的认知改善。更重要的是,人体试验对MSCs普遍良好的安全性假设提出了质疑:重复静脉注射与更高的总体不良事件及严重不良事件发生率相关;靶向中枢神经系统给药常引发宿主急性免疫反应(如短暂发热、脑脊液白细胞升高),局部给药还带来手术相关并发症。
此外,部分已完成试验的结果尚未发表,数据透明度存在显著差距。当前的关键挑战在于:标准化产品表征、优化细胞来源与递送策略的匹配、确定治疗时间窗、建立预测疗效的生物标志物系统。
5.2 神经干细胞(NSCs):重建神经回路的希望之光
NSCs与MSCs不同,其核心治疗优势在于能够直接补充丢失的神经元并重建受损的神经回路。临床前研究显示,NSCs展现出多方面的修复能力:细胞替代、病理蛋白清除、免疫微环境调节以及血管与血脑屏障修复。它们可分化为功能性神经元与胶质细胞,并直接整合至宿主神经网络。
5.3 其他细胞类型:精准靶向的特化工具
除MSCs与NSCs外,一系列功能特化的细胞类型在探索AD细胞疗法方面展现出独特的治疗价值。这些细胞并非旨在进行全面修复,而是利用其独特的生物学特性,在精确调控神经免疫微环境与修复神经血管单元方面发挥关键作用。
根据核心治疗机制,这些细胞主要分为三类。
免疫调节细胞是该类别中最活跃的一支,通过重塑AD脑内失调的免疫反应发挥治疗作用,包括小胶质细胞、调节性T细胞(Tregs)、双阴性T细胞及单核细胞/巨噬细胞等,它们通过清除病理蛋白与调节炎症细胞因子平衡来改善神经炎症环境。
血管修复细胞专注于重建AD中受损的脑稳态屏障,包括内皮祖细胞(EPCs)与周细胞,通过增强血脑屏障功能与促进微血管生成来改善脑环境。
此外,特殊分泌功能细胞(如脐带血谱系阴性干细胞、脉络丛上皮细胞、胰岛β细胞)通过分泌独特的神经营养因子或降解酶,提供神经保护与病理清除等辅助支持。
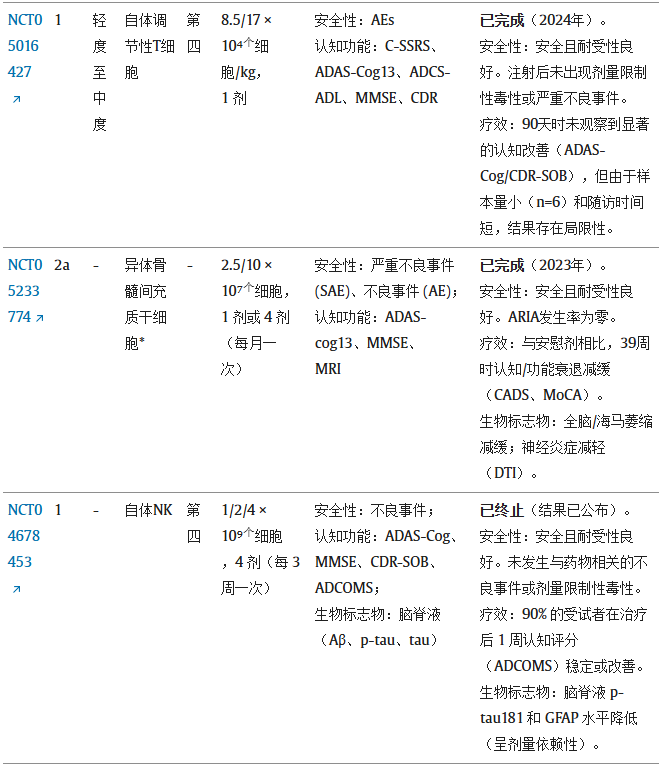
在临床转化方面,基于这些细胞的治疗策略已进入早期探索阶段。过继性NK细胞疗法成功进入II期临床试验,Treg细胞疗法的开创性I期临床试验,验证了利用先天性与适应性免疫成分治疗AD的可行性。与MSCs广泛的系统性调控及NSCs的细胞替代策略相比,上述细胞类型代表了一种更为精准且功能性的治疗方法——它们更像是针对复杂AD病理网络中特定节点的特化工具,各自发挥在靶向免疫抑制、清除毒性聚集体或血管修复方面的独特优势(表3)。
六、结论与展望:从症状控制走向神经功能恢复
细胞疗法为阿尔茨海默病(AD)的治疗提供了一种全新的战略范式。如图5所示,其核心价值在于同时进行多靶点干预,从而实现神经保护、免疫调节和清除病理蛋白。与传统的单靶点药物不同,移植的细胞能够建立持续的治疗微环境,为AD的疾病改善带来新的希望。
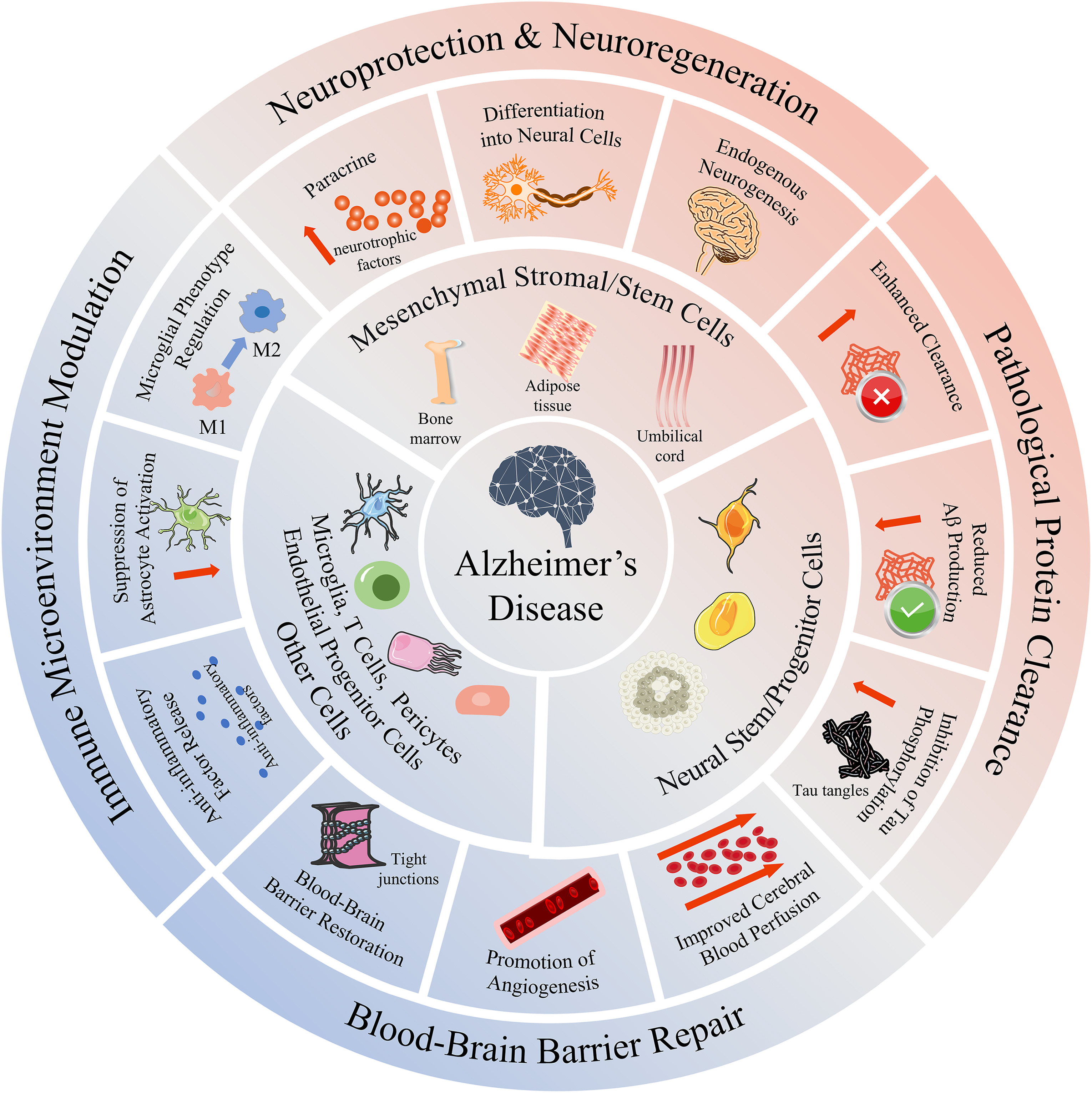
未来的发展路径将由多个关键领域的协同关注所塑造。重点工作将集中在精准医疗上,利用生物标志物指导患者分层和个性化干预,并辅以基因编辑和外泌体递送等技术的进步,以提高治疗的有效性和安全性。此外,通过融合细胞疗法和药物疗法的联合治疗实现协同效应,并建立健全的质量控制和规范化转化体系,是推动进展的另一重要支柱。
随着研究的深入,细胞疗法有望超越单纯的症状控制,走向神经功能的恢复,从而在AD的综合治疗格局中发挥日益重要的作用。
七、常见问题解答(FAQ)
参考资料
[1] From mechanism to therapy: The emerging role of cell therapy in Alzheimer’s disease management. European Journal of Pharmacology.
https://www.sciencedirect.com/science/article/abs/pii/S0014299926003493免责说明:本文仅用于传播科普知识,分享行业观点,不构成任何临床诊断建议。本文内容不能替代医生或药剂师的专业建议。如有具体医疗需求,请务必咨询正规医疗机构专科医生。杭吉干细胞所发布的信息仅供参考。如有版权等疑问,请随时联系。




 扫码添加官方微信
扫码添加官方微信