近日,《糖尿病、肥胖和代谢》跨学科期刊发表了一篇干细胞疗法治疗糖尿病慢性微血管和大血管并发症的疗效的文章,临床研究表明,基于间充质干细胞治疗可有效提高视力,改善多发性神经病和足部溃疡,阻止糖尿病肾病的发生和进展,或减轻糖尿病引起的心肌细胞肥大。
糖尿病期刊综述:干细胞治疗糖尿病慢性微血管和大血管并发症的疗效
糖尿病是一种高度流行的疾病,其特征是高血糖会损害血管系统,导致微血管疾病(视网膜病变、神经病变、肾病)和大血管疾病(心血管疾病)。还有糖尿病的继发并发症(心肌病、勃起功能障碍或糖尿病足溃疡)。
基于干细胞的疗法已成为针对糖尿病症状及其慢性并发症的有前途的工具。在所有干细胞中,脂肪源性间充质干细胞(ADMSC)因其丰富、非侵入性分离且不受伦理限制而具有重要意义。ADMSCs具有广泛的免疫调节特性和通过分泌一系列生长因子、趋化因子、细胞因子、血管生成因子和抗凋亡分子的旁分泌活性,使其成为基于细胞的治疗的良好候选者。此外,移植后,ADMSCs表现出强大的离体扩增能力和向其他细胞类型的分化能力,包括胰岛素产生细胞、心肌细胞、软骨细胞、肝细胞样细胞、神经元、内皮细胞、感光样细胞或星形胶质细胞。在这篇综述中,我们全面总结了脂肪间充质干细胞在治疗微血管和大血管糖尿病并发症中发挥有益作用的当前进展、治疗潜力和潜在机制。
间充质干细胞在缓解糖尿病长期并发症方面的作用
糖尿病不仅干扰血糖调节,还会引发有害的碳水化合物、蛋白质和脂质代谢紊乱,导致不同器官的各种并发症。多系统慢性并发症包括微血管疾病(即视网膜病变、神经病变和肾病)和大血管疾病(即CVD、冠状动脉疾病、外周动脉疾病、心肌梗塞或中风)。DM还有一些其他继发并发症,如骨关节炎、抑郁症、ED、足部溃疡和糖尿病心肌病 (DCM)。因此,糖尿病患者的生活质量和预期寿命严重下降。
近年来,脂肪源性间充质干细胞成为有效治疗糖尿病及其长期并发症的潜在策略。众所周知,ADMSC的有益作用源于生物制剂的旁分泌释放和/或具有旁分泌作用的大囊泡的释放,而不是替换受损细胞。许多临床前研究已证实脂肪源性间充质干细胞疗法可以有效改善多种微血管和大血管并发症(图1)。
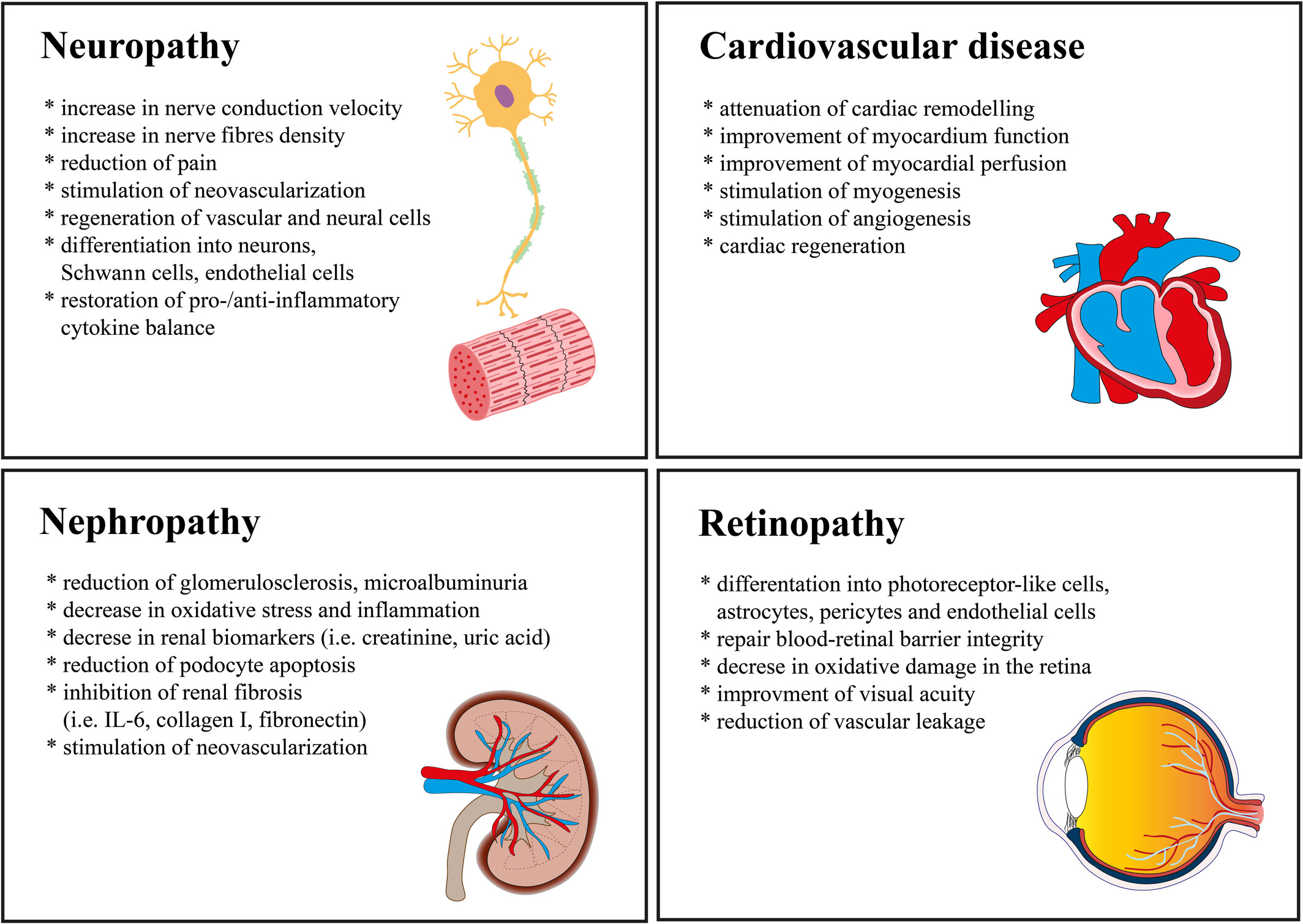
通过血管生成和神经营养作用,脂肪间充质干细胞可以逆转微血管(即视网膜病变、神经病变和肾病)和大血管糖尿病并发症(即心血管疾病)的各种功能和形态学表现。
重要的是,基于间充质干细胞治疗糖尿病动物模型中具有多种优势,因为它提供了治疗益处的证据,但也显示了动物和治疗相关因素的影响,例如动物选择、糖尿病模型、细胞类型、组织来源、剂量和输注糖尿病并发症治疗的有效性。
糖尿病微血管并发症
糖尿病的慢性并发症因糖尿病类型、病程和血糖控制程度而异,最常见的是视网膜病变(47%),其次是神经病变(25%)和糖尿病肾病(17%)。
01干细胞治疗糖尿病视网膜病变
糖尿病视网膜病变(DR)的特点是眼部血管异常和视网膜一系列神经退行性病变。
临床上,DR分为非增殖性DR和增殖性DR。在1型糖尿病中,增殖性视网膜病变是主要的视网膜疾病,而在2型糖尿病中,黄斑水肿是最常见的。具体来说,T1DM患者出现更严重的视网膜并发症和视力丧失的风险更高。非增殖性DR的最早临床症状,例如微动脉瘤、视网膜毛细血管的小突出和视网膜血管通透性改变,几乎所有患者都会在T1DM发病后25年内出现。
目前DR的大多数治疗选择除了维持血压和血糖控制外,还包括皮质类固醇、抗VEGF注射、玻璃体视网膜手术或激光光凝。然而,所有这些方法都针对已经发生重大损害后的疾病末期。
近年来,许多研究表明,间充质干细胞除了分泌营养因子和重塑细胞外基质外,还具有整合到视网膜微血管系统中并呈现周细胞样形态的能力,因此,干细胞治疗视网膜损伤可能是有前景的治疗方式。
迄今为止,只有一项积极招募介入性1期临床研究,调查静脉内和眼球筋膜下输送同种异体成人MSC(脐带来源的MSC)用于治疗眼部疾病(包括DR)的安全性和有效性(www.clinicaltrials.gov)。
然而,根据ClinicalTrials.gov的报道,在几项临床研究中,人们对基于ADMSC的疗法产生了浓厚的兴趣,以促进干眼、色素性视网膜炎、眼科疾病、角膜基质营养不良等其他眼部疾病的眼部再生。鉴于大量的临床前数据,ADMSC可能是DR的一种治疗选择,但将这些发现转化为临床试验的效果相当有限。
02干细胞治疗糖尿病神经病变
糖尿病神经病(DN)是一种周围神经系统的神经退行性疾病,包括感觉轴突和自主轴突,其次是运动轴突。DN是糖尿病最常见的并发症之一,占T1DM的66%和T2DM的59%。进行性轴突萎缩、脱髓鞘、神经纤维丧失和神经再生迟缓,导致感觉丧失、疼痛和自主神经功能障碍,是DN的一些标志。这些临床表现,加上神经性溃疡、心血管疾病和勃起功能障碍(ED),会严重影响患者的生活质量。
DN的发病机制是多因素的,其中两个众所周知的因素是糖尿病病程和错误的血糖控制,它们是神经病变的主要预测因素。来自糖尿病动物模型和糖尿病患者的证据表明,其他几个因素,包括代谢和血管成分,如血管功能不全、缺血、缺氧、代谢综合征和高水平的氧化应激,与慢性促炎微环境相结合,有助于DN的发生和进展。为了开发有效的治疗方法,治疗方式应针对血管生成和神经营养过程。
从这个意义上说,间充质干细胞作为糖尿病肾病的治疗剂非常受关注,因为间充质干细胞分泌多种对于血管或神经元再生至关重要的抗炎、抗凋亡、血管生成和神经营养因子。间充质干细胞不仅能分泌多种生物活性因子,还能分化为神经元、雪旺细胞和内皮细胞,恢复神经传导速度、神经纤维结构,增加受损神经的血流量。考虑到这些特性,ADMSC或其分泌体移植代表了一种有前途的DN治疗方法。
近年来各国学者对间充质干细胞治疗糖尿病有深入研究。截至2023年12月,在“clinicaltrials.gov”上登记,在中国范围内开展的干细胞治疗糖尿病神经病变临床项目共有9项,有一项已完成。
全球范围内干细胞治疗糖尿病神经病变的临床试验共计51项,墨西哥、美国、德国等先后完成了干细胞治疗糖尿病神经病变的临床研究共16项。
例如,开罗大学对MSCs的作用以及神经再生作用开展研究,研究人员将间充质干细胞分两次静脉移植给10例年龄在18~65岁、无其他合并症的糖尿病神经病变患者,其中4名女性和6名男性,移植前,移植后7、90d通过ELISA方法测定血清碱性成纤维细胞生长因子(FGF)和血管内皮细胞生长因子(VEGF)的表达,结果显示,移植后7dBFGF及VEGF较移植前有明显升高。
03干细胞治疗糖尿病肾病
糖尿病肾病(DKD)及其最严重的表现,即终末期肾病,仍然是糖尿病患者过早发病和死亡的主要原因。尽管DKD是一种多因素疾病,但高血糖是导致氧化应激产生、促纤维化途径激活和足细胞功能障碍的最重要因素之一,从而导致DKD的发生和进展。DKD的一个早期临床症状是微量白蛋白尿,它会发展为蛋白尿并导致肾功能下降。
此外,微量白蛋白尿与心血管疾病和中风等大血管并发症的风险增加密切相关,这强调了早期识别、预防和治疗糖尿病患者的重要性。建议采用当前旨在控制血糖和血压的治疗策略来预防DKD的进展。除了这些疗法之外,基于干细胞的疗法可能有望预防DKD的进展。现有证据表明,ADMSCs可以通过趋化性和归巢受损肾组织以及分泌多种生物活性旁分泌生长因子、细胞因子和趋化因子来改善代谢异常并促进内源性肾组织修复。利用这些特性的MSC可以减少肾小球硬化、微量白蛋白尿、间质纤维化、炎症和氧化应激,从而改善DKD动物模型的肾功能。
在临床前研究中,基于MSC的疗法以及细胞衍生产品显着改善了肾功能,减少了与DKD发病机制和进展相关的肾损伤,同时促进糖尿病动物肾脏的促修复作用。实验模型的见解促成了两项临床试验的启动。
- 第一个是正在进行的I期临床试验,评估慢性肾病患者同种异体ADMSC疗法的安全性和耐受性。受试者被分为两组。第一组在研究开始时和3个月后接受两次75×106细胞的ADMSC输注,而第二组接受单次静脉输注150×106细胞剂量的同种异体ADMSC (NCT04869761)。
- 第二项临床试验是一项单中心、开放标签、剂量递增研究,评估自体ADMSC在30名进行性DKD患者中的安全性、耐受性、剂量效应和疗效 (NCT03840343)。一半患者以2.5×105个细胞/kg的剂量接受两次ADMSC输注,而另外15名患者在0个月和3个月后接受两次5×105个细胞/kg的输注。第一次细胞给药后对患者进行了15个月的监测。然而,研究结果尚未发表。目前的研究强调ADMSCs可能是预防和治疗DKD的细胞疗法的候选者。
糖尿病大血管并发症
糖尿病及其持续的大血管并发症构成了全世界主要的健康问题之一。长期高血糖会导致早发和进行性心血管疾病的高发病率,增加冠状动脉疾病、外周动脉疾病、心肌梗塞、中风或心力衰竭的风险。流行病学和观察性研究表明,无论男性还是女性,糖尿病患者发生心肌梗死的风险大约是普通人群的三倍。心血管并发症的高发生率与高血糖引起的氧化应激和炎症、内皮功能障碍或血管修复失败有关,导致血管重塑异常和新生血管形成受损。目前,对有CVD风险的糖尿病患者的治疗包括控制血糖、服用降压药、降脂药或抗血小板药。
CVD的巨大负担迫使人们付出巨大努力来开发新的治疗方法,包括间充质干细胞疗法。ADMSC是在临床前和临床环境中研究用于修复心血管系统的几种干细胞之一。移植的间充质干细胞分化成多种谱系,包括心肌细胞、血管内皮细胞或平滑肌细胞,最初被认为是其治疗心血管疾病的主要机制。然而,由于新分化细胞的数量太少,不足以证明功能改善的合理性,因此有益效果可能取决于其他机制。
最近,旁分泌机制被认为是最相关的,因为旁分泌因子的强劲分泌对于新血管形成、细胞保护和内源性心脏再生至关重要。ADMSCs已被证明可有效改善主要在非糖尿病条件下的大血管糖尿病并发症。
糖尿病继发并发症
04干细胞治疗糖尿病心肌病
临床上,DCM被定义为糖尿病患者在没有其他心脏危险因素(如冠状动脉疾病、高血压或瓣膜性心脏病)的情况下发生心力衰竭的心室功能障碍。糖尿病人群心功能不全的发生率很高;在T1DM中约占14.5%,在T2DM中约占35.0%。此外,DCM和心力衰竭的风险与糖化血红蛋白水平相关,即在T1DM中,糖化血红蛋白每增加1%,DCM风险就会增加30%,而在T2DM中,糖化血红蛋白每增加1%,DCM风险就会增加30%。增长8%。
驱动DCM发生和进展的主要病理机制是慢性高血糖,它会上调晚期糖基化终产物的产生,导致氧化应激和内质网应激增加以及多种炎症途径的激活。这些作用共同诱导心肌重塑,其特征是心脏肥大、心肌细胞凋亡以及细胞外基质的数量和组成的变化。重要的是,对患有T1DM和T2DM的啮齿动物进行的实验研究提供的证据表明,两种类型的糖尿病之间,参与DCM发展的关键机制(特别是在其早期阶段)可能有所不同。在糖尿病患者中,T1DM相关DCM的特点是心肌细胞自噬增强、左心室重塑和收缩功能障碍。相比之下,T2DM中DCM的临床特征包括心脏肥大和舒张功能障碍。DCM的黄金标准治疗是改善血糖控制并减少心脏中过量的脂肪酸氧化和脂毒性。然而,仍然没有有效的方法来预防DCM心肌纤维化的进展。
最近,基于干细胞的治疗被认为是改善心脏功能和治疗扩张型心肌病的替代方案。ADMSC治疗后心脏功能的改善归因于不同血管生成、促有丝分裂和抗凋亡因子的释放,这些因子减轻了心脏结构损伤并增加了新血管形成、心脏细胞存活和心肌收缩力。
迄今为止,还没有临床试验研究基于MSC的疗法治疗DCM的安全性和有效性。这可能部分是因为DCM在早期通常是一种无症状疾病,并且常常伴有糖尿病引起的其他并发症,这使得做出准确诊断甚至选择患者进行临床试验变得更加困难。
05干细胞治疗糖尿病性勃起功能障碍
ED是糖尿病的常见并发症,影响35%-90%的男性糖尿病患者。T1DM 和T2DM中ED的患病率似乎相似。糖尿病ED (DED) 的发病机制非常复杂,涉及神经源性、内皮和平滑肌功能障碍。从临床角度来看,血管内皮功能障碍,包括血管收缩、促血栓和促炎症状态,在糖尿病患者 ED的早期发展中起着重要作用。最广泛使用的治疗ED的药物是磷酸二酯酶5抑制剂;然而,它们在糖尿病人群中的使用效果较差,并且常常伴有副作用。
近年来,各种临床前和临床研究已经确定了干细胞疗法治疗ED的安全性和有效性。尽管不同类型的干细胞(从不成熟的干细胞到成熟的干细胞)代表了治疗DED的有前途的治疗选择,但它们的作用机制是相似的。它是由于内皮功能的改善、平滑肌再生、神经元细胞恢复、炎症细胞因子产生的抑制、间充质干细胞归巢和海绵体细胞凋亡的减少所致。
在一项I期临床试验 (NCT02240823) 中,ADMSC治疗纳入了30名前列腺切除术后出现ED的患者,这些患者没有出现自发勃起,并且对药物治疗没有反应。此外,在一项单中心试点研究中,将ADMSC悬浮在血小板裂解液中,并给予因DM等原因而患有器质性ED的患者。由于血小板裂解物含有大量生长因子,如VEGF、IGF-1、TGF-1β、PDGF 或血小板源性血管生成因子,与ADMSC结合使用,是血管生成治疗的理想来源。结果,经过1个月和3个月的随访后,所有患者的阴茎三轴均得到改善,晨勃也有所增加。
06干细胞治疗糖尿病足溃疡
糖尿病足溃疡 (DFU) 是增长最快的糖尿病慢性并发症,20%的糖尿病患者会出现这种情况。目前DFU的治疗方法包括清创、血运重建、感染管理、足部减负和血糖控制。然而,据估计,3年后,DFU的复发率>50%。MSC可能在治疗DFU方面具有广阔的前景,因为它们可以调节伤口的炎症微环境,促进细胞外基质重塑、血管生成、神经再生并防止细胞凋亡。除了这些作用外,ADMSC还可以通过分化为肌成纤维细胞、角质形成细胞、周细胞和内皮细胞来帮助改善糖尿病伤口。许多临床前动物模型分析了ADMSC治疗足部溃疡的安全性和有效性。
鉴于大量的临床前数据,人们对使用间充质干细胞治愈糖尿病患者的皮肤伤口产生了浓厚的兴趣。迄今为止,已经注册了多项使用ADMSC治疗DFU的临床试验(www.ClinicalTrials.gov;NCT03183726、NCT04497805、NCT03370874、NCT03865394、NCT05595681、NCT04466007、NCT02831075)。
Uzun等人在一项随机对照、单盲临床研究中,评估了病灶内同种异体 ADMSC在慢性DFU中的应用。137名患者被分为对照组(n=10)和研究组(n=10),对照组(n=10)采用灭菌、清创和敷料覆盖作为治疗,研究组(n=10)采用标准糖尿病治疗,将同种异体ADMSC注射到真皮表皮交界处和整个伤口表面。平均随访时间为48.0个月。研究组的9名患者和对照组的8名患者实现了伤口闭合;研究组伤口愈合时间为31.0±10.7天,对照组为54.8±15.0天。三名患者进行了小截肢(研究组一名患者,对照组两名患者)。同种异体ADMSCs在治疗慢性DFU方面具有积极的治疗效果,并且优于标准的常规治疗。
除了上述结果外,重复肌内注射脂肪间充质干细胞被证明是严重肢体缺血患者安全有效的治疗选择。15名患者中,有3名患有糖尿病并发症足部溃疡。ADMSCs注射剂量为3×108下肢肌肉60个点的细胞/毫升。经过6个月的随访,15名患者中有10名出现临床改善。此外,三分之二的DFU患者的溃疡愈合情况有所改善。138尽管现有研究报告了相对积极的临床结果,但最佳疗效仍需探索。特别是像糖尿病患者,高血糖和慢性炎症会严重降低MSC的修复效率。因此,在治疗DFU时,应在MSC治疗的同时仔细监测血糖水平和炎症。
间充质干细胞治疗的安全性
总体而言,临床数据证明了自体和同种异体间充质干细胞移植治疗糖尿病并发症的安全性和有效性。例如,El-Badawy和l-Badri在系统评价和荟萃分析中评估了524名糖尿病患者(22项临床试验)基于MSC的疗法的安全性。他们认为基于MSC的治疗通常耐受性良好,尽管一些诊断为糖尿病酮症酸中毒的患者对该治疗反应不佳。此外,大约22%的糖尿病患者在细胞移植后出现副作用,并且没有死亡报告。
结论
毫无疑问,基于脂肪源性间充质干细胞的疗法因其丰富、标准化且简单的组织收集过程而成为临床应用的有吸引力的候选者,且不存在伦理问题。它们的多能特性、自我更新能力和分泌多种旁分泌因子(包括生长因子、细胞因子和免疫调节分子)的能力,使它们适合缓解长期糖尿病并发症。大量临床前研究已证实脂肪源性间充质干细胞可以有效改善多种微血管和大血管糖尿病并发症。重要的是,没有观察到动物死亡或任何严重的副作用。
尽管存在障碍,通过动物模型进行的体外和体内研究以及初步临床试验表明,脂肪源性间充质干细胞在治疗糖尿病及其并发症方面具有巨大潜力,但需要进一步对照和大规模试验来证实其疗效。
参考资料:Mikłosz, A, Chabowski, A. Efficacy of adipose-derived mesenchymal stem cell therapy in the treatment of chronic micro- and macrovascular complications of diabetes. Diabetes Obes Metab. 2023; 1-16. doi:10.1111/dom.15375
免责说明:本文仅用于传播科普知识,分享行业观点,不构成任何临床诊断建议!杭吉干细胞所发布的信息不能替代医生或药剂师的专业建议。如有版权等疑问,请随时联系我。




 扫码添加官方微信
扫码添加官方微信