作为全球第二大中老年“大脑杀手”,帕金森病的根源在于大脑深处的一群“发电站”——中脑黑质多巴胺能神经元正在不可逆转地枯萎、倒下。长期以来,我们主要依靠左旋多巴药物或深部脑刺激(DBS)。这就像是给动力不足的旧机器“加点油”或者“修修电路”,虽然能显著缓解手抖、僵直等症状,却无法阻止那群“发电站”继续走向荒废。
帕金森病治疗的未来:调控还是修复?——DBS与干细胞移植的比较与前瞻
难道我们就只能眼睁睁看着神经元凋亡吗?近年来,以干细胞移植为代表的再生医学带来了曙光。它不再满足于“修电路”,而是尝试“种下新种子”,让健康的功能细胞在受损处生根发芽,推动治疗从“对症调控”迈向“对因修复”的新纪元。
正是在这种医学范式的交替时刻,2026年2月5日,《神经再生研究》(Neural Regeneration Research)杂志发表了一篇重磅综述,深度探讨了那个令无数患者和医生关注的话题:“帕金森病治疗的未来:我们该选择精准电控,还是生物修复?” [1]

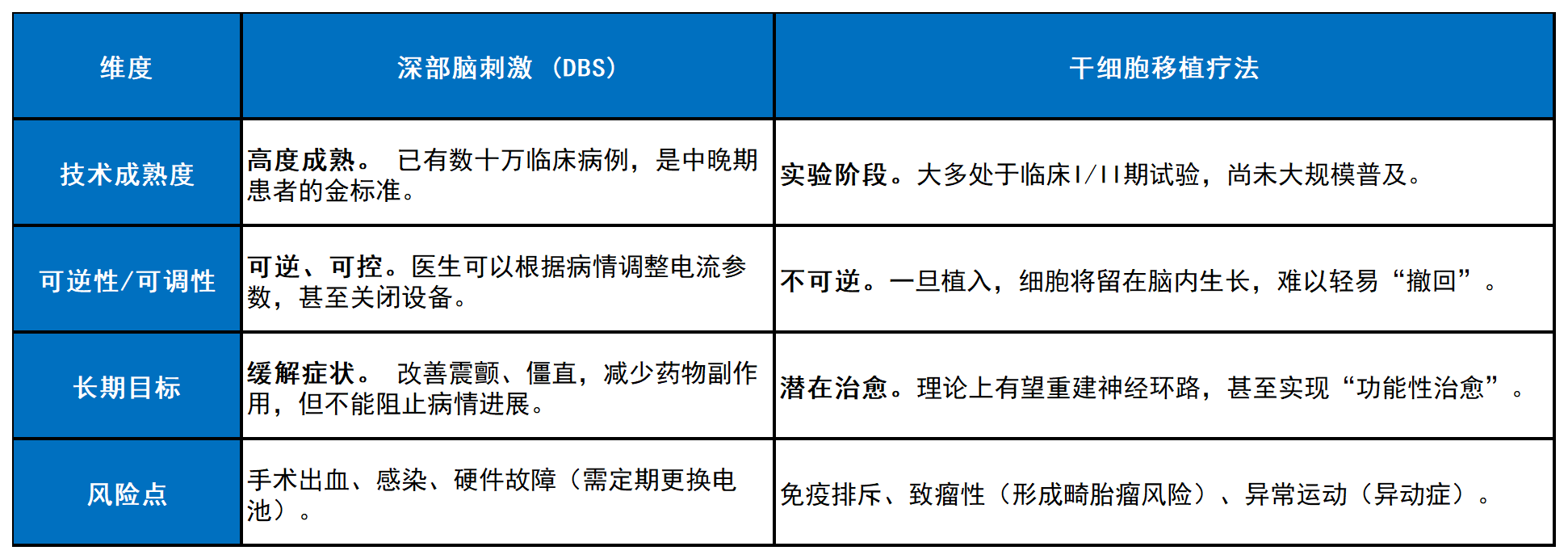
本文从作用机制、临床证据、技术瓶颈及未来走向四个维度,回答治疗帕金森病选择DBS还是干细胞移植?对深部脑刺激与干细胞移植两种疗法进行系统比较。分析认为:短期内,深部脑刺激仍将是中晚期帕金森病治疗的“金标准”;长期看,干细胞疗法承载着治愈疾病的终极希望;而未来的治疗格局,更可能走向基于患者病理特征的个体化组合策略。
一、引言:药物遭遇瓶颈,外科干预如何破局?
帕金森病影响着全球超过1000万人,是仅次于阿尔茨海默病的第二大神经退行性疾病。其病理核心在于中脑黑质致密部多巴胺能神经元的进行性丧失,导致纹状体多巴胺耗竭,进而诱发震颤、僵硬、运动迟缓等核心运动症状。
自20世纪60年代左旋多巴问世以来,药物治疗始终是帕金森病治疗的基石。然而,随着病程推进,长期用药不可避免带来“剂末现象”、异动症等运动并发症,单纯药物已难以维持稳定的症状控制。在此背景下,外科干预逐渐从幕后走向台前。
当前,帕金森病的外科治疗呈现两条截然不同的技术路线:
一是以深部脑刺激(deep brain stimulation, DBS)为代表的神经调控路径,通过植入电极调节异常神经环路;
二是以干细胞移植为代表的神经修复路径,试图在脑内“重植”丢失的多巴胺能神经元。两条路径孰优孰劣?未来的主流方向究竟是调控还是修复?这正是本文试图回答的核心命题。

二、核心机制对比:调节异常环路vs重建多巴胺源泉
深部脑刺激:神经调控的艺术
深部脑刺激自20世纪80年代末进入临床,2002年获FDA批准用于帕金森病治疗。其工作原理并非修复死亡神经元,亦非促进多巴胺分泌,而是通过在基底节运动环路植入电极、释放高频电脉冲,“重置”异常神经放电模式。
常见刺激靶点包括丘脑底核(STN)和苍白球内侧部(GPi),二者在皮质-纹状体-丘脑-皮质运动环路中扮演关键角色。高频刺激通过抑制病理性簇状放电、恢复生理性放电模式,进而改善运动控制。简言之,DBS如同一位“交通指挥员”,在紊乱的神经环路中重建秩序。
该疗法具有鲜明特点:可逆、可调、个体化。刺激参数可根据患者症状变化进行后期调整,电极亦可必要时取出,为患者保留了治疗调整的灵活性。
干细胞移植:再生医学的梦想
干细胞移植的核心理念更为直接:既然帕金森病的根源在于多巴胺能神经元丢失,那么直接在脑内“补种”新神经元,重建多巴胺分泌源泉便成为逻辑必然。
与DBS不同,干细胞移植追求结构性修复。移植细胞在宿主脑内存活、分化、成熟为功能性多巴胺能神经元,并与宿主神经环路建立连接,实现生理性多巴胺释放。这是一种试图逆转病程的治疗策略,而非仅控制症状。
正如《Cell》一篇临床试验论文所言:“虽然多巴胺能细胞移植目前被视为部分多巴胺补偿的对症治疗,但它与传统疗法不同之处在于,能够补充丢失的多巴胺能神经元,并在生理相关的纹状体区域实现持续、空间靶向的多巴胺释放。”

从机制层面看,两种疗法的哲学差异已然清晰:DBS是“治标”的集大成者,干细胞移植则是“治本”的希望之星。
三、临床证据与成效:成熟与希望的对望
深部脑刺激:三十年积淀的“金标准”
深部脑刺激是迄今神经调控领域最成功的临床应用之一。全球已有数十万患者接受治疗,长期随访数据充分。EARLYSTIM临床试验证实,在出现早期运动并发症的患者中,接受DBS较单纯药物治疗可获得更显著的生活质量改善。
临床实践表明,DBS对帕金森病核心运动症状——震颤、僵硬、运动迟缓——改善显著,能有效延长“开”期时间,减少左旋多巴等效日剂量。对于药物难治性震颤,DBS更是不可替代的治疗选择。
技术进步持续赋能DBS疗效。近年问世的方向性电极可实现电流精确导向,在保证疗效的同时最大限度减少刺激扩散带来的副作用(如言语障碍、感觉异常)。国内同济医院近期完成的“四通道双靶点全方向电极”DBS手术,正是这一技术方向的临床实践。
更值得期待的是自适应DBS(aDBS)的兴起。传统DBS采用“开环”模式,持续输出固定频率刺激;而aDBS可根据脑内局部场电位中的生物标志物(如与运动迟缓相关的β频段振荡)实时调整刺激强度,实现“按需刺激”。一项Delphi专家共识预测:未来十年内,aDBS将成为临床常规,其优势在于减少过度刺激、延长设备寿命、改善患者舒适度。
干细胞移植:重启的“希望之星”
干细胞治疗帕金森病的探索并非始于今日。20世纪80年代,科学家尝试移植人胎儿腹侧中脑组织,虽在开放标签研究中显示一定疗效,但后续双盲试验结果不一,且面临伦理争议、组织来源有限、细胞异质性等问题,最终未能走向临床。
转机来自多能干细胞技术的突破。1998年人胚胎干细胞(hESC)的分离培养,2006年诱导多能干细胞(iPSC)的问世,为帕金森病细胞治疗提供了理论上无限、质量可控的细胞来源。
2025年是干细胞治疗帕金森病的里程碑之年。这一年,《Nature》背靠背发表两项独立临床研究,首次以高级别证据确立干细胞疗法的临床可行性:
- 拜耳集团旗下BlueRock Therapeutic的hESC来源多巴胺能神经元前体细胞(BRT-DA01)Ⅰ期试验显示:12例中重度患者双侧移植高剂量细胞后18个月,MDS-UPDRS第三部分评分平均降低23分,“关”期时间每日减少2.7小时,且未见移植物相关运动障碍。FDA据此授予其再生医学先进疗法资格,允许跳过Ⅱ期直接进入Ⅲ期注册临床,预计2026年申报上市。
- 京都大学团队采用HLA配型的异体iPSC来源多巴胺能祖细胞,对病程超过10年的7例患者进行单侧壳核移植。24个月随访显示:患者多巴胺前体摄取增加56%,运动症状评分(“关”期)降低38%,首次证明iPSC来源产品可长期安全存活并发挥生理功能。
与此同时,韩国研究团队在《Cell》发表的hESC来源多巴胺能祖细胞(A9-DPC)移植研究也传来佳音:12例中重度患者接受双侧壳核移植后12个月,高剂量组运动功能改善更为显著,多巴胺转运蛋白PET示踪剂摄取增加,提示移植物存活良好。
在我国,干细胞治疗帕金森病的临床转化亦稳步推进。上海瑞金医院、复旦大学附属华山医院、苏州大学附属第二医院、华中科技大学附属同济医院等多家中心已启动iPSC衍生多巴胺能神经元移植临床试验,初步随访数据显示安全性与早期疗效信号。
四、局限与挑战:理想与现实的鸿沟
深部脑刺激的痛点
尽管DBS技术成熟,其局限性同样不容忽视。
首先是硬件相关风险:电极植入可能带来出血、感染等手术并发症;脉冲发生器需定期更换(通常3-5年),意味着患者需接受多次手术;电极移位或断裂虽不常见,却可导致疗效丧失。
其次是适应症限制:DBS主要对以震颤、僵硬为主的运动症状有效,对中轴症状——如冻结步态、平衡障碍、言语吞咽困难——效果有限。更重要的是,DBS不适用于存在严重认知障碍或精神疾病的患者,而这类人群在晚期帕金森病中并不少见。
此外,DBS无法阻止疾病进展:随着多巴胺能神经元持续丢失,即使刺激参数不断调整,患者最终仍可能面临轴性症状加重与生活质量下降。
干细胞移植的难点
干细胞移植虽前景广阔,距离常规临床应用仍有重重关卡。
安全性是第一道门槛:致瘤风险——移植细胞中残留的未分化多能干细胞可能形成畸胎瘤——是干细胞疗法最令人担忧的隐患。尽管当前分化工艺已能将此风险降至极低,但长期安全性仍需更大样本、更长随访的验证。
免疫排斥是第二道关卡:异体干细胞移植后,患者需接受至少12个月的免疫抑制治疗,这本身带来感染、肾毒性等风险。自体iPSC移植可规避免疫排斥,但定制化细胞制备流程耗时(通常超过半年)、成本高昂,难以大规模推广。
有效性验证需要时间:移植细胞能否在衰老、可能存在病理性α-突触核蛋白聚集的脑环境中长期存活?能否与宿主环路实现精确功能整合?这些问题尚需5-10年的长期随访数据回答。
历史教训值得警醒:早年胎儿组织移植的长期随访发现,部分移植的神经元竟出现了与宿主脑相同的路易小体病理改变——这意味着病理性α-突触核蛋白可能从宿主扩散至移植物。这一现象提示,单纯“补种”神经元,若不改变宿主脑的病理微环境,新移植的细胞仍可能重蹈覆辙。
五、未来趋势:竞争还是互补?
技术迭代:各显神通
展望未来,两种疗法均在快速迭代,各自拓展技术边界。
DBS的未来在于更智能、更精准、更微创:自适应闭环系统将实现“按需刺激”,根据实时神经信号调整参数,提升疗效的同时降低副作用。方向性电极和多模态影像融合技术将进一步优化靶点选择和电流导向,实现真正意义上的个体化治疗。而磁共振引导聚焦超声(MRgFUS)作为一种无创lesioning技术,为不适合手术的患者提供了替代选择,但其不可逆性决定了应用场景有限。
干细胞的未来在于更纯的细胞、更精的移植、更广的适用:基因编辑技术(如CRISPR)可用于构建“通用型”低免疫原性细胞,解决异体移植的免疫排斥问题。类脑器官和微组织移植有望实现更复杂的神经环路重建。而结合神经营养因子共移植、抗炎干预等策略,可能为移植细胞创造更友好的存活微环境。
治疗格局:从对立走向协同
将DBS和干细胞移植视为非此即彼的对立选项,恐怕是一种思维定式。更可能的未来,是基于患者病理特征的个体化组合治疗。
从治疗时机看,干细胞移植更适合早中期患者:此时患者基底节神经网络尚未严重退化,移植的神经元有更好的“土壤”进行功能整合;而DBS更适合中晚期药物难治性患者,此时神经元丢失已不可逆,但神经环路尚存,DBS可发挥最大调控价值。
从治疗逻辑看,干细胞移植旨在修复“硬件”,DBS旨在优化“软件”:可以设想这样的场景:未来先用干细胞移植重建基底节多巴胺能输入,再用DBS微调残留的环路异常——二者协同,相得益彰。
正如一篇关于手术方法比较的综述所言:“治疗帕金森病的干预措施将需要长期随访(即5-10年)来分析疾病修饰效果与对症治疗的差异。通过机制性方法实现疾病修饰的侵入性手术治疗的前景,受到将这些概念转化为有效临床试验的现实约束。”
结论
帕金森病治疗的未来,不是深部脑刺激与干细胞移植的零和博弈。
深部脑刺激历经三十余年临床验证,技术成熟、证据充分,在可预见的未来仍将是中晚期帕金森病治疗的“中坚力量”。其不断智能化、精准化,将为患者带来更优的症状控制与生活质量。
干细胞移植承载着几代科学家“治愈”帕金森病的梦想。2025年里程碑式的临床进展表明,这一梦想正从科幻走向现实。但要真正实现安全、有效、可及的细胞治疗,仍需攻克致瘤风险、免疫排斥、长期存活等重重难关。
未来的治疗格局,不会是单一技术的垄断,而是基于患者病程阶段、病理特征、基因背景的个体化组合治疗。有的患者可能仅需DBS调控,有的或可受益于干细胞修复,更有患者需要二者协同——先用干细胞重建源泉,再用DBS调节水流。
帕金森病治疗的下一站,不是“DBS还是干细胞”的选择题,而是“DBS和干细胞如何协同”的论述题。而这道题的答案,正在全球科研人员和临床医生的共同努力下,一步步揭晓。
参考资料:
[1]:王军* ;王怀远;刘济源;朱,陈;欧绍武. 帕金森病治疗的未来方向是什么:深部脑刺激疗法还是干细胞移植疗法?. 神经再生研究(Neural Regeneration Research):10.4103/NRR.NRR-D-25-01747,2026年2月5日。| DOI: 10.4103/NRR.NRR-D-25-01747
免责说明:本文仅用于传播科普知识,分享行业观点,不构成任何临床诊断建议!杭吉干细胞所发布的信息不能替代医生或药剂师的专业建议。如有版权等疑问,请随时联系我。




 扫码添加官方微信
扫码添加官方微信