2025年12月4日,武汉大学人民医院在国际知名期刊《Sec. Neuropharmacology》上发表了一篇名为“Application of neural stem cells in the treatment of intracerebral hemorrhage: a systematic review(神经干细胞在脑出血治疗中的应用:系统评价)”的研究成果。[1]
该研究全面梳理并评估了神经干细胞的来源、输送途径、脑出血动物模型、治疗机制以及临床试验进展,系统总结了神经干细胞移植治疗脑出血的最新研究动态,并对未来发展方向进行了展望。

一、脑出血的治疗困境
脑出血是指脑内血管破裂导致的自发性出血,通常由高血压、脑血管淀粉样变性或血管结构异常(如动脉瘤、动静脉畸形)等因素引发。这是一种极其危重的疾病,早期死亡率高达30%-47%,约三分之二的幸存者将面临死亡或遗留永久性神经功能残疾。
目前,脑出血的临床标准治疗(包括外科手术、控制颅内压及康复训练等)主要目标是阻止血肿扩大和减轻继发性脑损伤。然而,由于人类中枢神经系统的自我修复与再生能力极为有限,这些手段对于已造成的严重神经损伤往往收效甚微,导致患者长期预后不佳。
因此,如何修复受损的神经组织,成为改善脑出血患者结局的关键挑战和前沿研究方向。

二、神经干细胞移植:脑出血治疗的新希望
干细胞疗法,特别是神经干细胞移植,为上述困境提供了充满潜力的解决方案。
神经干细胞是一类存在于神经系统中的成体干细胞,具有自我更新和多向分化的独特能力。它们能够根据周围环境的信号,分化成神经元、星形胶质细胞和少突胶质细胞等所有主要的中枢神经细胞类型。
这意味着,移植的神经干细胞有望直接替代脑出血中受损或死亡的神经细胞。
更重要的是,其治疗作用远不止“细胞替代”。研究发现,神经干细胞还能通过分泌多种营养因子,发挥抑制炎症、保护现存神经元、促进内源性神经发生(生成新的神经细胞)和改善局部微环境等多重修复功能。
这些特性共同构成了神经干细胞修复脑损伤的核心基础,使其成为治疗脑出血极具前景的策略。
三、神经干细胞的来源:内源激活与外源移植
用于修复脑出血等脑损伤的神经干细胞(NSC)主要有两类来源:体内自带的(内源性)和外部输入的(外源性)。无论哪种,都能分泌有益的生长因子、抑制炎症并帮助受损神经恢复,但各有优缺点。
1.大脑自带的修复力量:内源性神经干细胞
我们的大脑里在特定区域(如海马和脑室下区)保留有少量神经干细胞,它们平时大多处于“休眠”状态。在受伤或发炎时,这些细胞可以被激活,向伤处迁移、增殖并分化,参与修复。
一些非药物方法(比如适度运动、经颅磁刺激)或基因信号(如HIF-1α上调)可以增强它们的活性。
优势:因为是“原装”的,所以非常安全,没有排异或致癌风险。像特定的磁刺激、体育锻炼等方法,已被证明能激活它们。
挑战:这些细胞数量太少,且被激活后,迁移到正确位置并成功“转正”为功能细胞的过程效率不高,单靠它们往往不足以完成重大修复。
2.引入外援:外源性神经干细胞
当自身的修复力量不够时,科学家们尝试从外部补充“援军”,即通过培养获得神经干细胞进行移植。
主要获取途径:
- 从早期胚胎或脑组织直接提取:最直接,但面临细胞来源有限、培养困难及伦理争议。
- 由“万能细胞”定向诱导:科学家可以将皮肤细胞等普通体细胞“重置”为诱导多能干细胞,再将其诱导成神经干细胞。这避免了伦理问题,是当前主流研究方向,但技术复杂,且需确保其安全性(如避免癌变)。
- 将其他细胞直接“变身”:一种更前沿的技术是尝试将间充质干细胞等,直接转化为神经干细胞或神经元,步骤更简洁。
优势:能在体外大量培养,提供充足的细胞数量用于移植。
挑战:面临免疫排斥、潜在安全风险(如肿瘤形成),以及复杂的生产工艺和伦理规范要求。
总结:内源性NSC像身体自带的“维修工”,安全但人手少;外源性NSC像外聘的工人,能做更多事但需要更严格的质量和安全把控。当前研究正努力把两者优势结合起来:既激活体内的修复能力,又改进外源细胞的制备与投放方式,朝着更安全、更有效的脑出血修复方法前进。
四、神经干细胞移植给药途径比较,哪种效果更好?
将NSC有效送达病灶是治疗成功的关键。目前主要有以下几类途径,各有优劣:
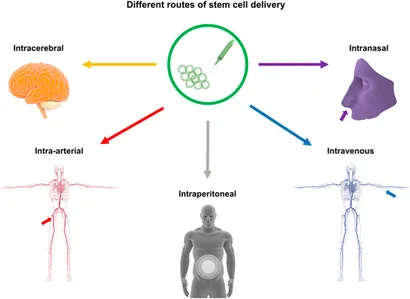
1.脑内立体定向注射:最直接的方式,将细胞悬液精准注入血肿腔或周边。优点是靶向性强、局部浓度高;缺点是手术有创,且血肿腔内的恶劣微环境(如血液降解产物、炎症反应)可能导致移植细胞存活率低。
2.经脑脊液途径移植:包括腰椎穿刺(鞘内注射)和脑室注射。细胞可随脑脊液循环分布,创伤较小,但细胞在病灶区域的归巢和驻留效率不稳定。
3.血管内注射:包括静脉和动脉注射。静脉注射最为简便无创,但绝大多数细胞会被肺、肝等器官截留,能通过血脑屏障进入脑部的比例极低。动脉注射(如经颈动脉)可提高脑部递送效率,但存在细胞团聚引发微栓塞的风险。
4.鼻内给药:一种新兴的无创方式,细胞通过嗅神经通路迁移入脑。在动物模型中显示出潜力,但其在人类中的输送效率和安全性仍需进一步验证。
总体而言,尚无一种途径被公认为最优,选择需权衡靶向性、创伤性、安全性与细胞存活率。
五、临床前研究的基石:脑出血动物模型
为验证NSC疗效,研究者开发了多种脑出血动物模型,以模拟人类疾病的不同方面。
常用 ICH模型包括自体血注入、胶原酶诱导、血管损伤、球囊模型及自发性高血压模型;以啮齿类(大鼠/小鼠)为主。动物研究显示:
NSC 移植能降低炎症、减少凋亡、促进血管再生与神经发生,并在行为学评分上改善功能(时间窗、剂量与模型类型影响显著)。
作用机制并非单一替代,而是以旁观者效应(分泌神经营养因子/外泌体)和免疫调节为主,细胞替代与突触整合虽存在但有限。
六、神经干细胞移植治疗脑出血是如何发挥作用的?
早期认为NSC主要通过分化为神经元来替代死亡细胞。然而,越来越多证据表明,其疗效可能更多源于复杂的“旁观者效应”:
- 免疫调节与抗炎:NSC能分泌多种因子,抑制小胶质细胞/巨噬细胞的过度活化,下调白细胞介素-1β(IL-1β)、肿瘤坏死因子-α(TNF-α)等促炎因子,减轻继发性脑损伤。
- 神经营养与保护:NSC可分泌脑源性神经营养因子(BDNF)、胶质细胞源性神经营养因子(GDNF)等,支持现存神经元存活,促进突触重塑。
- 促进血管新生:通过分泌血管内皮生长因子(VEGF)等,改善病灶周边微循环,为神经修复创造有利环境。
- 刺激内源性修复:移植的NSC可能通过信号传递,激活宿主自身的内源性神经发生与修复程序。
值得注意的是,基因修饰(如过表达BDNF、VEGF等)的NSC在动物实验中显示出更强的修复能力。
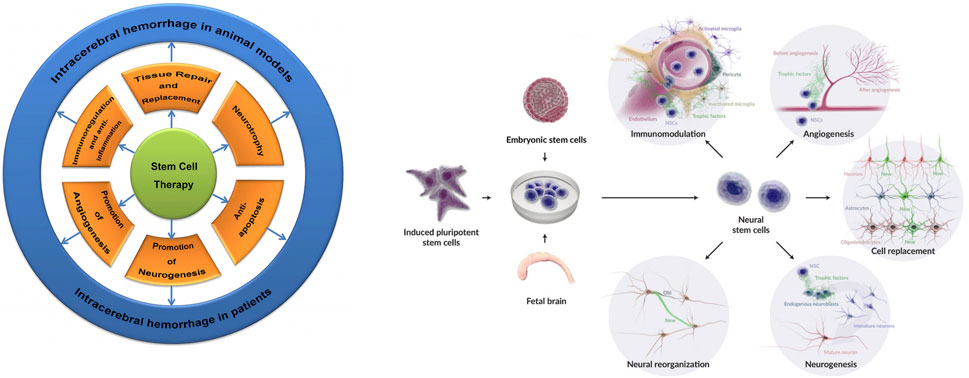
七、神经干细胞移植治疗脑出血的主要疗效亮点
根据20项左右的基础研究,神经干细胞移植在修复脑出血损伤中展现出多方面的积极作用,核心疗效可归纳为以下三个相互协同的方面:
1.有效减轻炎症与免疫损伤
神经干细胞能显著抑制脑出血后过度激活的小胶质细胞,减少白细胞介素-1β(IL-1β)、肿瘤坏死因子-α(TNF-α)等有害炎性因子的释放,从而保护血脑屏障,减轻继发性脑水肿与神经损伤。
其作用机制涉及对NF-κB等关键炎症信号通路的调控。经基因工程修饰、过表达脑源性神经营养因子(BDNF)等因子的神经干细胞,抗炎与修复效果更为显著。
核心作用:抑制有害炎症 → 保护脑组织 → 为修复创造条件
2.促进神经再生与功能重塑
神经干细胞能够在损伤区域分化为新的神经元,并尝试整合到宿主神经网络中,部分替代受损细胞的功能。
同时,它们通过分泌神经营养因子,有效激活并增强大脑自身的修复能力,促进内源性神经干细胞的增殖与迁移,并驱动突触连接的重塑。这些过程共同支撑了运动、感觉及认知功能的恢复。
核心作用:替代细胞 + 激活内源修复 → 重建神经网络 → 恢复神经功能
3.促进血管新生,改善局部循环
神经干细胞可通过分泌血管内皮生长因子(VEGF)等信号,促进损伤脑区新生血管的形成,提高微血管密度。这有助于重建血液供应,改善局部缺氧环境,为神经修复提供必要的营养支持,并促进神经血管单元的整体修复。
核心作用:重建微循环 → 保障修复“后勤” → 加速组织恢复
总体结论:综上所述,基础研究证实,神经干细胞移植通过 “抗炎—促神经再生—促血管新生” 三重协同机制,在多环节上促进脑出血后的脑组织修复与功能恢复。尽管将其转化为广泛应用的临床疗法仍需更多研究,但其多靶点、整体性的修复策略,已使其成为治疗出血性脑卒中极具潜力的未来方向。
八、未来展望与核心挑战
尽管前景广阔,但NSC治疗脑出血走向广泛应用仍面临多重挑战:
- 机制与标准化:NSC发挥作用的精确分子机制尚未完全阐明。治疗方案的标准化(包括最佳细胞来源、剂量、移植时机和途径)是当前研究的焦点。
- 安全性与免疫:异体移植的免疫排斥风险,以及iPSC/ESC来源细胞可能存在潜在的致瘤性,是必须严格监控的安全红线。开发更安全的细胞制备工艺和免疫调控策略是关键。
- 临床转化瓶颈:动物模型与临床患者的生理差异、缺乏大规模长期随访的III期临床试验数据,是阻碍转化的主要壁垒。
- 伦理与监管:特别是涉及胚胎来源细胞时,需遵循严格的伦理规范。监管机构需要建立适应这类活细胞产品的审评路径。
结语
神经干细胞移植为脑出血这一致死致残率高的疾病带来了革命性治疗的希望。从激活内源性修复到移植外源性细胞,从基础机制探索到早期临床试验,该领域已积累了丰富的科学证据。
尽管存在挑战,但随着再生医学、基因工程和材料科学的交叉融合发展,神经干细胞疗法有望在未来成为脑出血综合治疗策略中的重要一环,最终目标是改善患者的长期神经功能预后与生活质量。未来的研究需要跨学科合作,着力推动严谨的临床转化研究,以弥合实验室发现与临床需求之间的鸿沟。
参考资料:
[1]Song P, Shafiq Z, Jiang H and Cai Q (2025) Application of neural stem cells in the treatment of intracerebral hemorrhage: a systematic review. Front. Pharmacol. 16:1660614. doi: 10.3389/fphar.2025.1660614
免责说明:本文仅用于传播科普知识,分享行业观点,不构成任何临床诊断建议!杭吉干细胞所发布的信息不能替代医生或药剂师的专业建议。如有版权等疑问,请随时联系我。




 扫码添加官方微信
扫码添加官方微信