炎症性肠病 (IBD) 是一种由一系列免疫和病理生理因素引起的持续性胃肠道疾病,患者常常会遭受持续性疼痛,并面临更高的肿瘤发展风险。在临床中,柳氮磺吡啶是治疗IBD的最常用药物之一,但这种疗法除了疗效相对较差外,还可能产生一系列副作用。在某些难治性病例中,患者必须接受手术切除受累组织,这凸显了开发更安全、更有效的替代疗法的必要性。

间充质干细胞 (MSC) 近期已被证明具有强大的免疫调节活性和分化潜力,因此可能成为治疗IBD的有效工具。无独有偶,针灸作为传统中医瑰宝,也显示出成为IBD有效治疗选择的潜力,在某些临床试验中其效果优于药物治疗。值得注意的是,针灸能够促进内源性MSC的增殖和归巢,使这些细胞更有效地迁移至目标病变部位并促进组织修复。
1+1>2!针灸和间充质干细胞疗法相结合有望成为治疗炎症性肠病的良方!
基于这些发现,天津中医药大学实验针灸科学研究中心联合天津中医药大学临床医学系等机构人员在知名期刊《世界干细胞杂志》上发表了一篇题为“针灸和间充质干细胞疗法相结合有望成为治疗炎症性肠病的良方”的综述[1]。

该综述系统性地阐释了将两种疗法结合的潜在价值。首先,文章详细剖析了IBD复杂的发病机制,这为理解MSCs的治疗靶点提供了理论基础。
间充质干细胞作为治疗炎症性肠病的前景
炎症性肠病的发病机制:炎症性肠病(IBD)是一种自身免疫性疾病,患者因有害免疫反应的不适当激活和相关免疫细胞浸润而出现慢性肠道炎症和组织损伤(图1)。
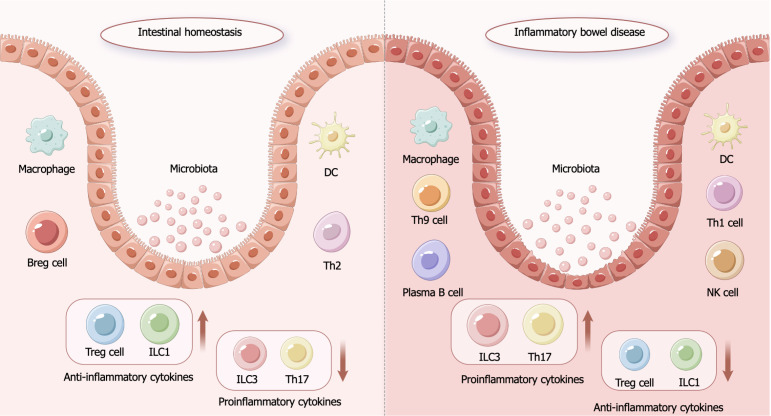
在肠道稳态下,结肠上皮结构完整,微生物被肠道屏障与肠道隔绝,机体免疫系统处于平衡状态,肠道微环境处于稳态。在炎症性肠病状态下,结肠上皮结构被破坏,肠道屏障功能丧失,肠道内微生物暴露于黏膜下,促炎相关因子表达增多,从而破坏了免疫平衡和肠道微环境的稳态。
IBD的发病源于遗传易感个体、环境因素、肠道微生物群和免疫系统之间复杂的相互作用。具有特定遗传背景的个体,在饮食、压力或抗生素等环境因素触发下,其肠道屏障功能出现缺陷,导致肠道内的微生物群及其产物更容易穿透肠黏膜。这打破了肠道内固有的免疫耐受,不恰当地激活了先天性和适应性免疫系统,从而启动了有害的免疫炎症反应。
免疫反应的核心是多种免疫细胞的活化和细胞因子网络的失调。特别是Th17细胞通路被证实是驱动炎症的关键,与之相关的细胞因子(如IL-1β, IL-6, IL-23)大量产生,形成强烈的促炎环境。同时,多种趋化因子(如CXCL家族)浓度升高,像化学信号一样引导中性粒细胞、巨噬细胞和淋巴细胞等免疫细胞向肠道壁浸润和聚集,进一步放大并维持了慢性的炎症状态,导致组织损伤。
此外,氧化应激也是IBD发病机制中的一个关键环节。被激活的免疫细胞(如中性粒细胞)会产生大量的活性氧(ROS),压倒体内的抗氧化防御系统(如超氧化物歧化酶SOD)。这种氧化与抗氧化平衡的破坏会直接损伤肠上皮细胞,破坏细胞间的紧密连接,加剧肠道屏障的渗漏,形成一个促进炎症持续存在的恶性循环,共同导致IBD的典型病理变化。
鉴于IBD发病机制的复杂性,理想的治疗策略需要同时具备免疫调节、抗氧化、抗炎和组织修复等多重功能。而间充质干细胞(MSCs)正因其具备这些全面的生物活性而成为极具前景的治疗工具。
间充质干细胞的治疗功能
间充质干细胞是一种分布广泛的干细胞类型,可从脂肪组织、骨髓、子宫内膜息肉、经血甚至脐带组织等组织中分离。除了易于获取之外,MSCs还具有其他优势,包括出色的自我更新能力和强大的分化潜力。MSCs能够分化成多种细胞群,包括脂肪组织细胞和骨组织细胞。MSCs还具有强大的抗炎和免疫调节活性,能够抑制各种炎症疾病的症状,包括炎症性肠病 (IBD) 。
MSCs的这些有益作用是通过其调节氧化应激相关信号、抑制炎症和促进组织修复的能力来实现的,最终有助于减少疾病相关的炎症和氧化应激。MSCs还能够保护肠道神经系统并促进肠道屏障修复。因此,MSCs是治疗包括IBD在内的炎症性疾病的理想工具,因为它们具有多方面的治疗效果。
间充质干细胞的抗氧化作用
间充质干细胞(MSCs)能够通过调控NF-κB与Nrf2信号通路实现抗氧化,从而缓解炎症性肠病的病理过程。一方面,NF-κB在氧化应激条件下被激活,促进炎症因子的释放和组织损伤,而MSCs及其外泌体可通过抑制NF-κB p65磷酸化、下调NLRP3炎症小体的活性,从而减少炎症反应。另一方面,MSCs可以激活Nrf2通路,促进HO-1等抗氧化因子的上调,增强机体清除自由基和维持氧化还原平衡的能力。研究还显示,当Nrf2被敲低时,MSC外泌体的抗氧化功能显著减弱,进一步证明了Nrf2在该机制中的关键作用。
在IBD的动物模型中,MSCs的抗氧化效应表现为减少氧化应激水平、保护肠道神经元并缓解因慢性炎症导致的组织损伤。这一过程不仅体现了MSCs通过抑制炎症因子释放+增强抗氧化防御的双重作用,还突出了其在维持肠道稳态、减轻组织损害方面的重要价值。因此,MSCs的抗氧化机制是其治疗IBD的核心途径之一,也是其潜在临床应用的理论基础。
间充质干细胞的抗炎作用
间充质干细胞(MSCs)能够通过多层次的免疫调节机制发挥抗炎作用,从而缓解炎症性肠病(IBD)的病理过程。
首先,MSCs可以迁移至肠道炎症部位,直接抑制Th1和Th17等效应T细胞的活化与增殖,减少TNF-α、IFN-γ、IL-2、IL-17等促炎细胞因子的分泌;同时促进Th2细胞功能增强和IL-4的释放,并通过分泌IL-10诱导Tregs的扩增,形成抗炎性免疫微环境。MSCs还能通过分泌PGE2抑制CD3、TNF-α、IL-2的活性,限制炎症反应的扩大。此外,MSC分泌的IL-10、TGF-β等因子可重塑免疫应答模式,进一步推动免疫稳态的恢复。
其次,MSCs能通过与其他免疫细胞的相互作用实现间接的抗炎效应。它们可以诱导树突状细胞(DC)向调节性表型分化,从而减弱抗原递呈和T细胞活化,改善实验性结肠炎模型的病理表现。MSCs还能抑制NK细胞的增殖及TNF-α、IFN-γ的释放,这一过程部分依赖于PGE2和IDO等可溶性因子。
与此同时,MSCs还能调节巨噬细胞表型,使促炎性的M1型向抗炎性的M2型转变,并通过PGE2、IDO等信号通路促进Tregs增多,进一步缓解结肠炎症。综合来看,MSCs通过抑制促炎细胞活性、增强免疫耐受、重塑细胞间信号网络等多重机制,实现了其在IBD治疗中的显著抗炎作用。
间充质干细胞的修复作用
间充质干细胞(MSCs)在炎症性肠病(IBD)修复中的作用主要依赖于其归巢能力和促进组织再生的特性。MSCs在CXCL12、CXCL4和CXCL7等趋化因子的引导下迁移至炎症和损伤部位后,可启动修复程序。
其一方面通过促进肠上皮细胞(IEC)的增殖并抑制凋亡,恢复肠道的结构和功能;
另一方面,MSC分泌的因子如IGF-1可激活PI3K/AKT信号通路,增强IEC的修复和再生能力,从而改善DSS或TNBS诱导的结肠炎小鼠的结肠完整性与功能。此外,MSC的条件培养基也表现出类似的促进肠道愈合作用,进一步证明了其通过旁分泌机制介导修复的潜力。
最后,也是至关重要的一点,MSCs能增强和恢复肠道屏障的完整性。它们通过来源的外泌体(如含有miR-181a)等方式,上调紧密连接关键蛋白(如ZO-1和Claudin-1)的表达。这些蛋白是维持肠道上皮细胞之间紧密连接的核心,它们的恢复能有效修复被破坏的肠道物理屏障,防止有害物质和微生物泄漏,从而从根本上改善IBD的病理状态。
这些机制共同表明,MSCs通过促进上皮再生+恢复屏障稳态的双重作用,为IBD的修复治疗提供了重要支持。
针刺联合间充质干细胞疗法在IBD治疗中的协同机制
针刺联合间充质干细胞(MSC)治疗炎症性肠病(IBD)的协同作用可能涉及多层次的免疫调节和组织修复。针刺激活迷走神经-胆碱能抗炎通路,抑制脾脏和肠系膜淋巴结中促炎细胞因子(如IL-6、TNF-α)的释放,同时增强MSC增殖。该过程进一步调节MSC分泌IL-10等抗炎介质,从而恢复肠道免疫稳态。
此外,联合疗法表现出双重抗氧化增强作用。针刺刺激显著降低髓过氧化物酶和丙二醛(MDA)水平,而间充质干细胞(MSC)通过抑制Nrf2/NF-κB/NLRP3信号通路来缓解氧化应激。同时,针刺激活PI3K/AKT轴,促进肠道屏障完整性的恢复。MSC归巢至受损肠黏膜后,通过刺激肠上皮细胞(IEC)增殖启动修复功能。
这些研究结果共同表明,针刺联合MSC疗法的多靶点修复能力可确保肠道屏障的结构重建。
针灸与间充质干细胞结合可达到更佳治疗效果的机制
MSCs能够归巢至损伤部位是其发挥治疗作用的前提,但其全身性给药的归巢效率较低是影响疗效的关键挑战。针灸则能从以下三个方面显著提升MSCs的功能:
第一,针刺能够通过激活SDF-1/CXCR4信号轴来诱导MSCs的归巢。研究显示,电针刺激可以显著上调损伤组织和MSC表面SDF-1与CXCR4的表达,形成趋化因子梯度,从而增强MSCs的迁移能力和定向性。这种调节不仅改善了MSCs的归巢效率,还促进其在损伤区域的富集(图2)。
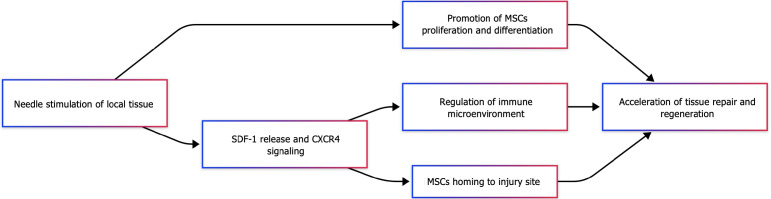
第二,针刺还可通过增强生长因子的分泌来间接促进MSCs的归巢与存活。电针刺激能够诱导MSCs分泌表皮生长因子等旁分泌因子,改善局部微环境,调节受损组织周围细胞的增殖与存活,从而为MSCs的黏附和整合提供有利条件。
第三,更重要的是,针刺与MSC治疗具有协同抗炎作用。电针能够降低NF-κB的活化和下游炎症因子(如IL-6、TNF-α)的水平,与MSC的免疫调节作用相叠加,显著减轻炎症反应。这种双重作用既优化了MSCs的归巢微环境,也使MSCs在局部能够更好地发挥功能。
综上所述,针刺对MSCs的促进作用体现在三个方面:
提升外源性MSCs疗效:在脊髓损伤等动物模型中,电针不仅能提高移植MSCs的存活率,还能激活局部微环境,促进神经营养因子(如NT-3)的释放,从而显著增强MSCs向功能细胞分化的能力。
动员内源性MSCs:刺激特定穴位(如LI-11, Du-20等)可促使骨髓中的MSCs释放到外周血液循环中,为组织修复提供了额外的细胞来源。
优化IBD治疗微环境:在IBD治疗中,它通过上述SDF-1/CXCR4轴提高MSCs的归巢效率,并通过调节炎症微环境(如增强抗炎的Treg细胞和IL-10,抑制巨噬细胞活化)来为MSCs的存活和分化创造有利条件。针刺既能直接改善肠道环境,又能增强内源性和外源性MSCs的修复功能,共同促进肠黏膜屏障的修复。
迄今为止已发表的研究已证明,针灸与间充质干细胞 (MSC) 疗法相结合能够有效治疗炎症性肠病 (IBD),针灸能够促进MSC的增殖、分化和移植。针灸可诱导损伤部位局部释放SDF-1并使其进入血液,从而诱导MSC表达CXCR4,从而提高其归巢和分化能力。除了各自的益处外,MSC与针灸相结合疗法还可以通过针灸刺激和动员内源性MSC和其他具有修复功能的细胞,显著改善肠道环境(图3)。
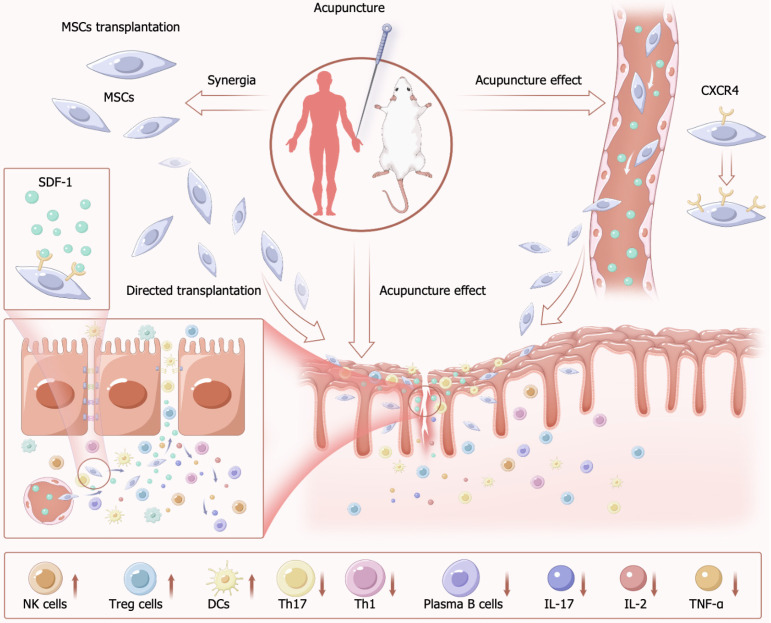
针灸能够直接改善肠道微环境,调节炎症活动。它还可以增强MSC反应,通过直接增强Treg和IL-10反应来抑制炎症,同时抑制巨噬细胞的活化,从而促进肠粘膜和附近血管的修复。因此,针灸可以改善IBD症状,同时促进更有效的MSC移植。
总结与展望
回顾现有文献发现,针灸作为一种拥有三千多年历史的传统中医疗法,在治疗炎症性肠病(IBD)方面可取得显著疗效,其镇痛、抗炎和免疫调节机制已得到现代研究的证实。已证实 MSCs 因其抗氧化、抗炎和神经营养活性以及修复肠道屏障的能力而在治疗IBD时发挥其治疗益处,针灸治疗IBD的能力也是如此。
因此,将MSCs与针灸相结合可提供治疗IBD的协同方法,解决MSCs迁移效率低的难题,并通过多靶点、多层次的作用机制,实现1+1>2的治疗效果,为未来IBD的治疗提供了极具转化潜力的新方向。
参考资料:
[1]:Ma WG, Si YX, Zhang YL, et al. Combining acupuncture and mesenchymal stem cell therapy offers promise as a treatment for inflammatory bowel disease. World Journal of Stem Cells. 2025 Jul;17(7):105371. DOI: 10.4252/wjsc.v17.i7.105371. PMID: 40740536; PMCID: PMC12305152.
免责说明:本文仅用于传播科普知识,分享行业观点,不构成任何临床诊断建议!杭吉干细胞所发布的信息不能替代医生或药剂师的专业建议。如有版权等疑问,请随时联系我。




 扫码添加官方微信
扫码添加官方微信