在神经科学与再生医学不断交织发展的前沿领域,对于帕金森病治疗方法的探索始终是研究的重中之重。过去几十年间,科学家们在理解帕金森病的发病机制方面取得了显著进展,明确了多巴胺能神经元的进行性退变是导致该病的核心病理改变。
基于此,众多治疗策略相继涌现,药物治疗在早期虽能改善症状,但长期使用往往伴随着诸多副作用,且无法阻止疾病的恶化;手术治疗如深部脑刺激等也存在一定局限性。随着干细胞技术的迅猛发展,间充质干细胞凭借其多向分化潜能、免疫调节特性以及低免疫原性等优势,逐渐成为攻克帕金森病难题的新焦点。
帕金森病治疗:基于间充质干细胞改造的应用与突破探寻
在神经退行性疾病的治疗探索领域,帕金森病(PD)一直是备受关注的焦点之一。作为一种与年龄密切相关,主要困扰65岁以上人群的复杂疾病,PD因黑质中多巴胺能神经元的退化,导致纹状体多巴胺(DA)水平下降,从而引发了一系列运动和非运动障碍。过往的治疗多围绕药物缓解症状展开,却难以从根本上解决问题。
相比之下,治疗帕金森病的细胞疗法旨在为患者提供长期症状缓解并替换退化的神经元。
已研究了四种类型的干细胞用于治疗帕金森病:间充质干细胞 (MSC)、神经干细胞 (NSC)、诱导性多能干细胞 (iPSC) 和胚胎干细胞 (ESC) 。其中,MSC因其多能性、免疫调节作用、自我更新能力、迁移能力、长期存活和没有伦理问题而具有独特的优势。
但不可忽视的是,基于间充质干细胞治疗帕金森病的疗法面临着诸多阻碍,从技术层面到安全性考量都有待完善。
基于间充质干细胞治疗帕金森病:未来这些经过处理改造的方法,很关键!
近日,医学杂志《Stem Cell Research & Therapy》发表了一篇“经处理的间充质干细胞疗法在治疗帕金森病中的应用”的期刊综述,在这篇综述文章中,我们评估了这些改进间充质干细胞治疗帕金森病的方法。

本文献综述着重围绕经改造的间充质干细胞在治疗帕金森病中的应用展开(图1),力求在重重困难中找寻其突破的路径,为改善帕金森病治疗现状贡献力量。
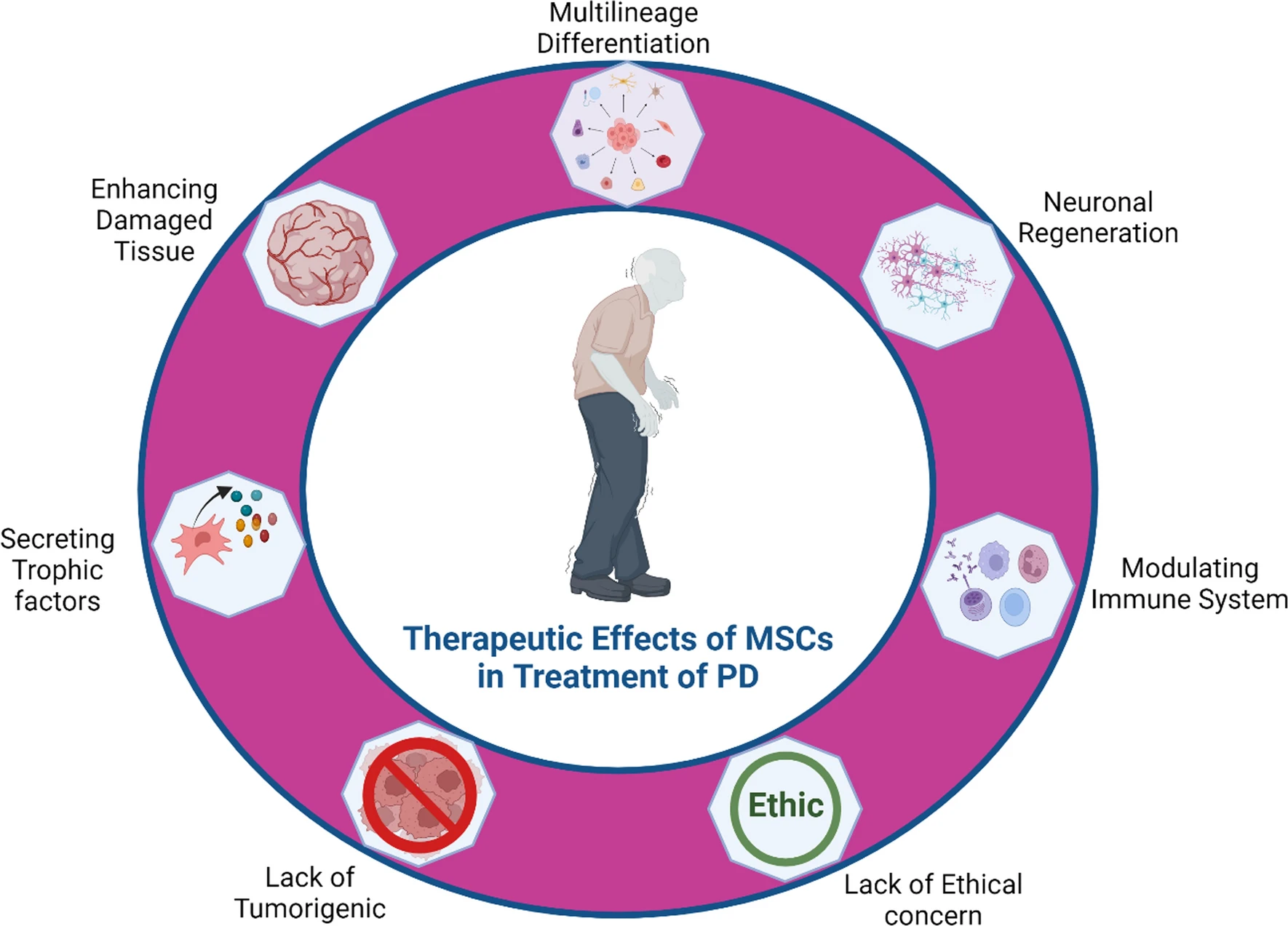
MSC分泌营养因子和细胞因子,有助于组织修复和再生。它们还通过与免疫细胞相互作用和调节抗炎作用来调节免疫系统,并促进神经发生,这有助于失去的神经元的功能恢复,而不会引起PD患者的伦理问题和致瘤方面的问题。
间充质干细胞治疗帕金森病的临床前研究简要概述
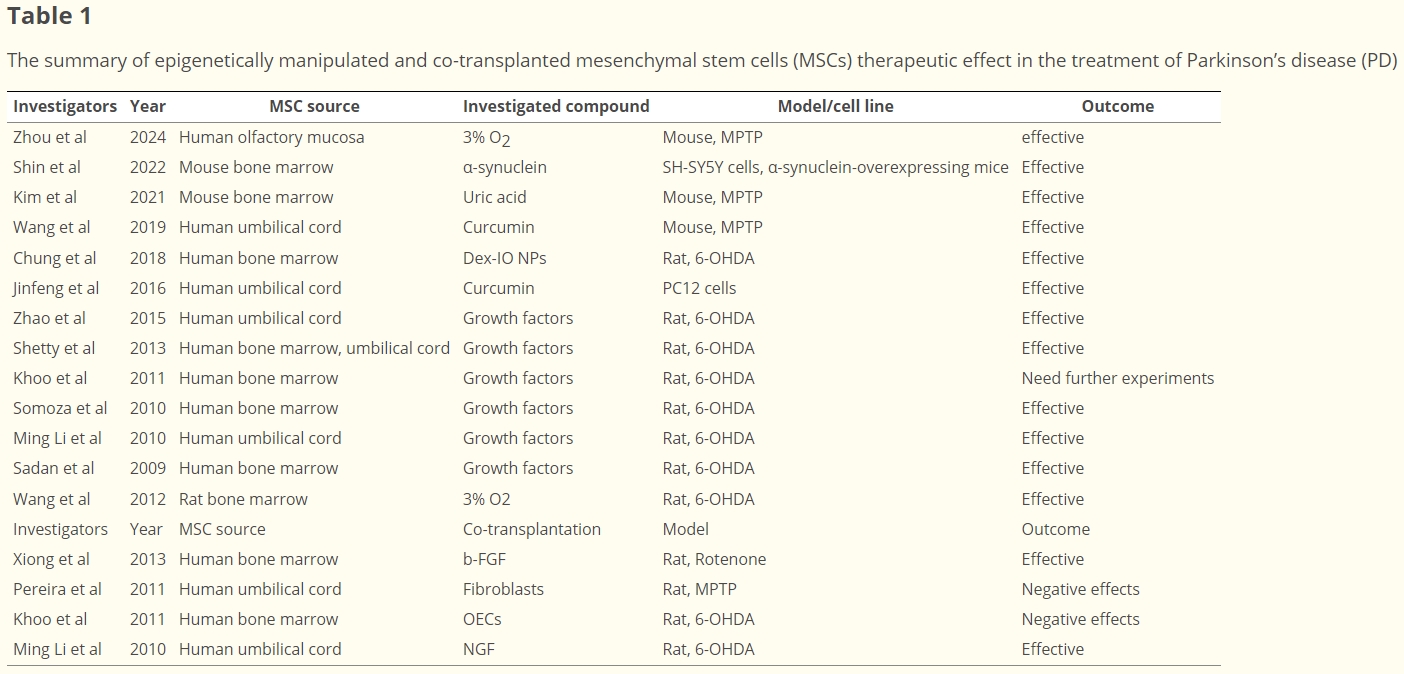
- 骨髓间充质干细胞(BMSC)在小鼠模型中的应用:2001年,Li等选用成年雄性C57BL/6小鼠的骨髓间充质干细胞(BMSC)对MTPT帕金森病模型展开治疗。通过立体定向手术将BMSC注入小鼠纹状体,在移植一个月后,这些细胞呈现出酪氨酸羟化酶(TH)免疫反应性,同时小鼠的行为与神经功能均得到改善和恢复。
- BMSC在大鼠模型中的应用及分化诱导:2004年,Dewaza等先是通过转染 Notch胞内结构域(NICD)基因,并结合碱性成纤维细胞生长因子(bFGF)、福斯高林和睫状神经营养因子等营养因子对大鼠和人类BMSC进行处理,使其分化为功能性多巴胺能神经元,随后通过纹状体内途径将其注射到6-羟基多巴胺(6-OHDA)帕金森病大鼠模型中,最终实现了对运动行为的改善。
间充质干细胞发挥治疗帕金森病的相关作用机制探究
抗炎细胞因子的作用:Kim等人通过研究发现,MSCs的治疗效果与分泌组中的抗炎细胞因子密切相关。该研究采用抗炎途径,证实了人类骨髓间充质干细胞(hBMSCs)对多巴胺能系统具备保护作用。
不同来源间充质干细胞及多种给药途径的尝试
- 人类MSC在6-OHDA动物模型中的纹状体内注射:Blandini及其同事在6-OHDA动物模型中进行人类MSC的纹状体内注射,结果显示移植后MSCs能够存活下来,并且整合到病变区域,减轻了损伤,最终呈现出明显的治疗效果。
- 大鼠BMSC静脉注射:Ahmed等人的研究表明,在鱼藤酮PD动物模型中,采用静脉(IV)注射大鼠BMSC的方式,使得巢蛋白基因表达增加,同时脑内酪氨酸羟化酶(TH)和多巴胺(DA)水平也有所升高。
- 鼻腔内注射MSC的探索:Salama等人针对通过鼻腔内(IN)注射鱼藤酮建立的大鼠模型,注射了莫里尼克微米氧化铁(MPIO)标记的MSCs。经过神经行为评估发现治疗组有所改善,而且普鲁士蓝染色呈阳性,意味着MSCs已成功输送至脑部,减少了多巴胺能神经元的退化。
2010-2022年期间:间充质干细胞治疗帕金森病的临床试验简要概述
2010年,Venkataramana在印度开展了一项研究项目,通过将患者自身的骨髓细胞直接移植到大脑的侧脑室下区,测试了PD的干细胞疗法。在7名患者中,有3名在10至36个月的随访期内通过统一PD评分量表 (UPDRS)、Schwab和England (S&E) 量表以及Hoehn和Yahr (H&Y) 量表评估运动能力有所改善。此外,两名患者显著减少了左旋多巴的剂量。该治疗似乎是安全的,整个过程中没有出现重大并发症。
2011年,Qiu等人通过颈动脉注射向8名确诊为PD的患者(4名男性和4名女性)注射了人脐带间充质干细胞 (hUC-MSC)。治疗一个月后,患者的UPDRS评分下降,表明震颤和僵硬等症状有所改善。这项研究没有观察到副作用。
2014年,Wang等人对15名PD患者进行了hUC-MSC移植。研究指出,移植一个月后症状缓解,且没有重大副作用,表明干细胞疗法具有潜在益处。
2016年,Canesi等人探索了MSC疗法治疗进行性核上性麻痹 (PSP) 的疗效,PSP是帕金森病的一种变体,目前尚无有效的治疗干预措施。五名患者接受了来自骨髓的MSCs,并将其注入脑动脉。除一名死于跌倒的患者外,所有患者都保持稳定或表现出运动和平衡等运动功能有所改善。
同样在2016年,一项有限的研究通过静脉注射了同种异体hUC-MSCs给五名PD患者。这导致三名患者的UPDRS评分在三个月内得到临床改善。
2020年,Boika及其同事在一项有限的研究中招募了12名PD患者,其中自体骨髓衍生的MSCs通过静脉和鼻腔内注射。治疗后一个月和三个月时观察到运动和非运动症状均显着改善。
2021年,Schiess等人在20名PD参与者中评估了同种异体hBMSCs的安全性和潜在益处。该研究根据细胞治疗后一年随访期的UPDRS结果证实了同种异体间充质干细胞的益处。
2022年初,Shigematsu等人在三名PD患者中重复静脉输注自体脂肪干细胞 (ADSC) 五到六次。在六个月的观察期内,未报告任何不良副作用,所有参与者的运动能力均有所改善(图2)。

各种临床前和临床研究都调查了 MSC治疗的安全性和有效性。MSC已从骨髓、脐带、脂肪组织和结膜等各种来源分离出来,并通过不同的给药途径给药,例如在PD动物模型中通过纹状体内 (IS)、鼻内 (IN) 和静脉内 (IV) 给药,在PD患者中通过侧脑室下区 (SVZ)、动脉内 (IA)、静脉内 (IV) 和鼻内 (IN) 给药
一、帕金森病相关转录因子作为一种有前景的治疗策略
了解与PD相关的复杂分子因素可为研究人员提供精确的线索和新见解,以操纵MSCs,特别是在表观遗传和遗传水平,以产生多巴胺能神经元并减缓疾病进展。
首先,一些转录因子与多巴胺能神经元产生密切相关。
- 像ASCL1、FOXA2、PITX3、LMX1A,在经Metadichol处理的人类真皮成纤维细胞中表达显著增加,且参与多巴胺能神经元的产生。NURR1可调节多巴胺合成和储存关键基因表达,与FOXA2协同作用能增强PD小鼠模型中多巴胺能神经元的存活率,FOXA2作为辅助激活因子可放大 NURR1 的作用。Pitx3对中脑多巴胺能神经元发育、终末分化及维持很关键,不过PD患者体内其表达明显降低,且基因变异与相关帕金森病类型有关。
其次,部分转录因子在PD发病机制及影响神经元存活方面有重要作用。
- 例如P53在细胞应激源(如线粒体功能障碍、氧化应激)作用下被激活,PD患者大脑中其与凋亡相关蛋白水平升高,针对它治疗有望减少神经元丢失。DLX1与NuRD复合物成分相互作用,影响染色质重塑和基因抑制,其表达变化关乎多巴胺能神经元存活,NuRD的表观遗传调控作用影响PD神经退行性进展。KLF7对神经元正常发育重要,促进相关转录,支持神经元健康和发育,可能影响PD疾病情况。
综上所述,这些转录因子在PD的发生发展过程中有着不同程度的影响,基于它们来优化MSC功能,或许能为PD的治疗干预开辟一条全新且有效的途径,为众多PD患者带来新的希望。
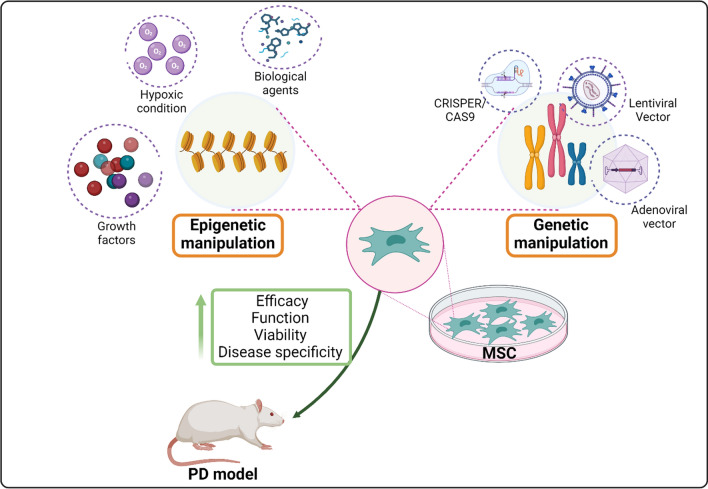
二、利用生长因子、生物制剂、缺氧和基因工程对MSCs进行操作
MSCs的操作和预激活是解决干细胞治疗中遇到的挑战的战略方法,例如移植效果差、存活率低以及在年龄、疾病和免疫反应等各种宿主条件下疗效有限。这些预激活策略旨在增强移植后MSCs的功能、活力、疗效和疾病特异性,从而降低健康风险和相关成本。
可以使用各种化学、物理和生物制剂或通过特定条件对MSCs进行遗传和表观遗传改造,以提高其疗效和安全性。MSC可用于治疗不同类型的疾病,包括神经退行性、自身免疫性、炎症、皮肤、呼吸道、神经肌肉和血液系统疾病。
生长因子对MSCs的操作及影响
多种生长因子作用:用生长因子启动MSCs能增强损伤和疾病愈合、促进血管生成等,改善其整体生物学功能。
- 例如,FGF-2可调节人牙髓来源MSCs中细胞因子和趋化因子表达,影响再生及治疗潜力,在启动MSC进行软骨形成方面也有重要作用;
- TGF-α预处理MSC可改善缺血后心肌功能、减少炎性细胞因子产生;FGF-2、BMP-2和IGF-1等预先处理MSCs,能增强心脏转录因子表达,促进心肌源性分化,改善心肌损伤治疗效果;同时向MSCs注射VEGF可降低细胞应激标志物,促进梗死心脏生长和存活;
- SDF-1预先激活MSCs能增加VEGF分泌,利于血管生成;
- KGF在用相关细胞因子预先激活后,对介导冷冻保存的无异种人类MSCs的保护作用很关键,有助于治愈特定损伤。
生物制剂对MSCs的操作及影响
草药提取物及生物化合物作用:草药提取物和生物化合物(如维生素E、姜黄素等)可增强MSCs对氧化应激的抵抗力并支持组织修复,提高其治疗潜力。
缺氧对MSCs的操作及影响
缺氧预激活的优势及机制:内源性MSCs天然微环境氧含量低,缺氧预激活可使MSCs保留干细胞特性,促进基因稳定性,增强旁分泌、增殖、存活、迁移和归巢能力等,减少DNA损伤,还可导致表观遗传修饰,影响基因表达和功能特性。
基因工程对MSCs的操作及影响
操作方法分类:MSC的基因工程包括使用病毒(如慢病毒、逆转录病毒、腺病毒、腺相关病毒等)和非病毒(如电穿孔、核转染、脂质聚合物剂、树枝状聚合物、无机纳米颗粒等)方法修改其遗传物质。
具体应用及效果:使用安全载体过表达粘附分子基因改造的MSC可加速伤口愈合并增强血管生成;经过基因改造表达生长因子的MSC,其相应因子产生和分泌增加,再生潜力提高,如表达hBMP-2的MSC可促进骨再生和修复;血管生成素修饰的MSCs在缺氧条件下存活率提高,能提高急性心肌梗死大鼠模型的存活率;表达多神经营养因子的 MSCs可实现神经元存活和轴突生长。
总之,通过上述不同方式对MSCs进行操作,能从多方面增强其功能、疗效以及安全性等,使其在多种疾病的治疗应用中发挥更大作用。
三、表观遗传操控间充质干细胞疗法在帕金森病治疗中的应用
缺氧预处理的人类嗅粘膜间充质干细胞治疗帕金森病的应用
在2024年,Zhou等人开展的研究中:针对PD患者的临床试验:选取了5名年龄处于50至80岁、确诊患有PD超过5年且Hoehn和Yahr分级为3或更高的志愿者,对他们实施鞘内注射来自自身嗅粘膜的自体人类嗅粘膜间充质干细胞(hOM-MSC)。
最终结果显示,志愿者的运动功能、情绪以及日常活动都得到了改善,所需的左旋多巴口服维持剂量也显著减少,并且在随访期间没有发现严重不良事件。同时,脑脊液和血清分析表明,多巴胺、TGF-β1、IL-4以及IL-10的水平有所升高,而TNF-α 和IL-1β的水平则出现降低。
α-突触核蛋白刺激MSC的应用
2022年Shin等人的研究发现:对MSC干性能力及相关调节的影响:利用α-突触核蛋白刺激MSC,能够上调如NANOG、八聚体结合转录因子4(OCT4)、Kruppellike因子4(KLF4)和神经源性位点Notch同源蛋白(Notch)等转录因子,以此增加其干性能力。而且这种刺激还增强了自噬调节微小RNA(miRNA),这些miRNA对于细胞健康和功能十分关键,特别是在PD这类神经退行性疾病中。
在细胞模型及小鼠模型中的作用体现:与未处理的幼稚MSC相比,在α-突触核蛋白过表达的帕金森病细胞模型(SH-SY5Y细胞)中,经α-突触核蛋白处理的MSC展现出更高的神经元活力,自噬标志物(如BECN1调节的自噬蛋白1(AMBRA1))也有所升高。将α-突触核蛋白引发的MSC注射到α-突触核蛋白过表达的PD小鼠模型中,能够对多巴胺能神经元起到显著的保护作用(表1)。
四、基因改造间充质干细胞在帕金森病治疗中的应用
在2022年,Jiang等人开展的研究中:
基因改造及分化确认:对人脐带间充质干细胞(hUC-MSC)进行基因改造,使其能够表达脑源性神经营养因子(BDNF),以此增强治疗潜力。随后诱导这些经过基因改造的hUC-MSC分化为多巴胺样神经元,并且确认了核受体相关因子1(Nurr1)以及酪氨酸羟化酶(TH)等神经元标志物的表达情况。
在大鼠PD模型中的效果:将改造后的干细胞移植到6-羟基多巴胺(6-OHDA)大鼠PD模型体内,结果显示,大鼠纹状体和黑质中的多巴胺(DA)浓度有所增加,同时这些改造的干细胞还发挥了神经保护作用,使得大鼠的运动功能得到了改善。
同样在2022年,Li等人的研究情况如下:
基因改造内容:利用慢病毒载体对hUC-MSC进行改造,使其能够合成参与多巴胺(DA)产生的三个关键基因,即酪氨酸羟化酶(TH)、GTP环水解酶1(GCH1)以及芳香族氨基酸脱羧酶(AADC)。其中,TH负责催化从氨基酸酪氨酸转化生成左旋多巴(L-DOPA),AADC可将L-DOPA转化为DA,而GCH1能够产生四氢生物蝶呤,它是TH酶的辅因子。
在动物模型中的成效:当把这些经过改造的、能够合成相关关键基因的干细胞(被称为DOPA-MSC)移植到Sprague–Dawley大鼠以及恒河猴的PD模型体内时,观察到纹状体中的DA水平出现升高,并且动物的运动技能和相关症状也得到了长期的改善(图3)(表2)。
人们已经研究了各种方法,尤其是MSC的遗传和表观遗传操作,用于治疗PD。通过转导各种基因进行遗传操作,以及通过与生物制剂(如姜黄素和各种生长因子或缺氧条件)共培养进行表观遗传操作,可以改善其功能、移植的功效和安全性以及其在PD治疗中的治疗特性。
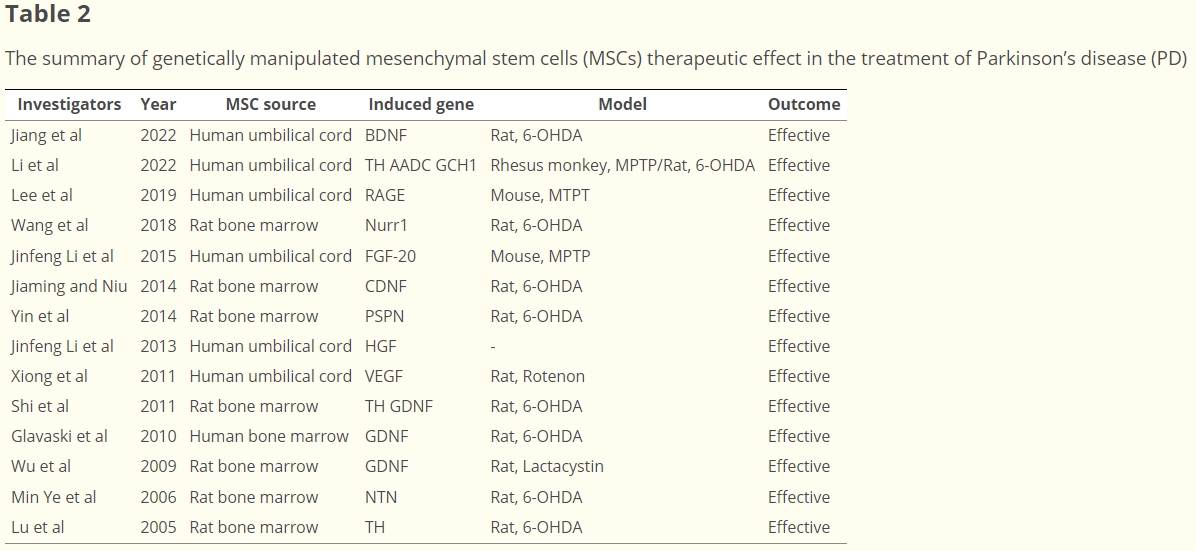
总体而言,通过对MSC进行不同方式的基因改造,并将其应用于PD动物模型中,都在一定程度上提高了模型体内多巴胺水平、改善了运动功能等,这为后续利用基因改造MSC治疗PD的临床研究提供了有价值的参考依据。
五、间充质干细胞联合移植治疗帕金森病
Pereira等人通过鼻腔内注射神经毒素MPTP诱导出实验性PD模型。一周后进行细胞移植操作:
- 操作及目的:将人脐带间充质干细胞(hUC-MSC)以及50%人脐带间充质干细胞(UC-MSC)与50%成纤维细胞的混合物分别注入大鼠右纹状体,旨在评估细胞纯度在治疗过程中的重要性。
- 结果呈现:在未混入成纤维细胞时,能观察到UC-MSC移植产生的治疗效果。
Xiong及其团队围绕碱性成纤维细胞生长因子(b-FGF)对人骨髓间充质干细胞(hBMSC)的影响展开研究,分体外和体内两部分:
- 体外部分:将不同剂量(10、20、50和100ng/ml)的b-FGF与hBMSC共培养48小时,经MTT测定发现细胞的增殖和活力有显著增加。
- 体内部分:进一步探究hBMSC与b-FGF共移植对鱼藤酮诱发的PD大鼠模型的治疗效果,结果显示 hBMSC促进了神经分化,并且在行为评估中大鼠的旋转次数有所减少。
总体来看,间充质干细胞联合移植治疗帕金森病的效果因联合的细胞类型、具体操作方式等因素而有所不同,部分联合方式能取得积极效果,如提高细胞存活率、促进神经分化、改善运动功能等,但也存在像引发炎症反应、无法改善细胞存活与分化等情况,还需要进一步深入研究探索更有效的联合移植策略。
结论
间充质干细胞具有独特的特性,包括分泌营养因子、调节免疫系统、增强受损组织以及不存在伦理问题,因此作为一种再生医学形式具有重大前景。然而,仍然存在一些挑战,例如移植后存活率低、植入不良和生长动力学有限。
因此,以各种方式操纵MSCs对于克服这些障碍至关重要,使间充质干细胞的临床应用更接近现实,特别是在治疗帕金森病方面。
基于MSCs的治疗方法有望为PD患者提供长期有效的症状缓解,甚至有可能从根本上修复受损的神经组织,改善患者的病情。这将极大地改善PD患者的生活质量,减轻社会的医疗负担,为神经退行性疾病的治疗开辟新的道路。
参考资料:Ekrani ST, Mahmoudi M, Haghmorad D, et al. Manipulated mesenchymal stem cell therapy in the treatment of Parkinson’s disease. Stem Cell Research & Therapy. 2024 Dec;15(1):476. DOI: 10.1186/s13287-024-04073-9. PMID: 39696636; PMCID: PMC11657756.
免责说明:本文仅用于传播科普知识,分享行业观点,不构成任何临床诊断建议!杭吉干细胞所发布的信息不能替代医生或药剂师的专业建议。如有版权等疑问,请随时联系我。




 扫码添加官方微信
扫码添加官方微信