摘要:帕金森病(PD)的干细胞替代疗法虽前景广阔,但移植后多巴胺能(DA)神经元极低的存活率(>90%的丢失)严重阻碍其疗效。本文聚焦于这一核心挑战,综述了近期突破性研究揭示的细胞死亡关键机制——TNFα-NFκB-p53信号轴,并提出了两项核心解决方案:
- 1)短期使用临床批准的TNFα抑制剂(如阿达木单抗) 以阻断该死亡通路;
- 2)利用特定细胞表面标志物(CD49e^low/CD184^high)进行无基因工程化的DA神经元纯化,以消除非目标细胞带来的风险。
这两大策略相辅相成,为提升移植细胞存活率、推动PD细胞疗法走向安全有效的临床转化提供了明确路径。
干细胞治疗帕金森病:提高人干细胞源多巴胺能神经元存活率的两种方法
帕金森病(PD)作为第二常见的神经退行性疾病,其核心病理特征是中脑黑质多巴胺(DA)能神经元的进行性退化,导致运动功能严重受损。现有药物如左旋多巴仅能对症治疗,无法逆转疾病进程。基于人多能干细胞(hPSC,包括胚胎干细胞和诱导多能干细胞)的细胞替代疗法,旨在通过移植新的DA神经元从根本上恢复神经环路功能,被视为极具前景的治愈性策略,并已进入临床试验阶段。
然而,该疗法的转化面临严峻挑战。其中最突出的是移植后DA神经元的存活率极低,超过90%的细胞在移植后死亡,导致疗效不稳定且不可预测。同时,移植产物中混杂的非DA细胞(如血清素能神经元)可能引发移植物诱导的运动障碍等副作用。因此,如何提高移植DA神经元的存活率并确保产物纯度,成为领域内亟待解决的核心科学问题。

核心挑战剖析:移植神经元为何大量死亡?
近期研究为揭示细胞死亡机制带来了突破。Kim等人(2024)利用体内CRISPR-Cas9筛选技术发现,肿瘤抑制蛋白p53是限制移植后DA神经元存活的关键因子(图1)。这一发现与PD病理中p53水平升高的现象相吻合。进一步研究发现,在移植早期,肿瘤坏死因子-α(TNFα) 通过激活核因子κB(NFκB)信号,进而上调并激活p53,最终启动DA神经元的程序性死亡。值得注意的是,这种TNFα不仅来源于宿主免疫反应,移植的DA神经元自身也会表达TNFα,形成一种自我限制的“细胞自主性死亡”环路。
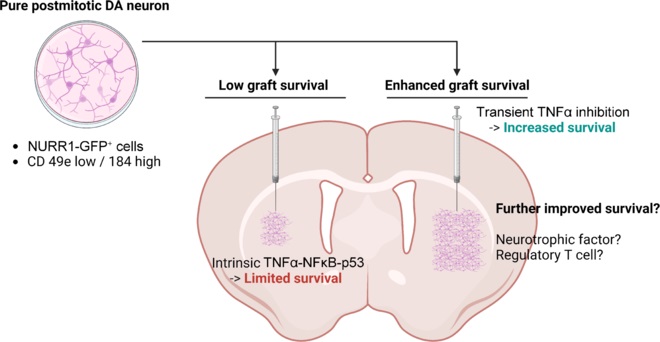
解决方案一:靶向死亡通路——短暂抑制TNFα信号
既然TNFα-NFκB-p53轴是导致死亡的关键通路,抑制该通路就成为提高存活率的直接策略。研究表明,在移植后关键窗口期,短期使用临床已广泛应用的TNFα抑制剂(如阿达木单抗),能显著提高临床前动物模型中移植DA神经元的存活率,并伴随运动功能的改善。
此策略的优势在于:
- 1)转化速度快:阿达木单抗等药物安全性已知,“老药新用”可大幅缩短研发周期;
- 2)治疗窗口明确:仅在移植前后短期给药,即可有效阻断早期死亡潮,避免长期免疫抑制的潜在风险。
解决方案二:优化移植细胞产品——无基因标记的DA神经元纯化
提高存活率不仅需要“救活”细胞,还需从源头优化移植细胞本身。传统依赖遗传报告基因(如NURR1-GFP)的纯化方法因涉及基因工程而不适于临床。为解决此问题,研究者通过筛选鉴定出一组细胞表面标志物组合:CD49e (低表达) 和 CD184 (高表达)。利用流式细胞术分选该标志物阳性的细胞,即可在不进行基因改造的前提下,高效富集到高纯度的、有丝分裂后的DA神经元。
这一纯化策略的意义重大:
- 1)临床兼容性好:适用于任何hPSC/iPSC系,为自体或异体治疗提供了通用方案;
- 2)提升安全性与疗效:去除非目标细胞,降低了运动障碍等副作用风险,并可能富集对PD治疗至关重要的、易受损的A9亚型DA神经元;
- 3)保证产品一致性:为标准化细胞制剂生产奠定了基础。
临床转化前景与综合应用
将上述两大策略——围移植期短期TNFα抑制与移植前基于表面标志物的DA神经元纯化——相结合,构成了一个协同增强的解决方案。前者为移植细胞创造了初始生存窗口,后者则提供了最优化的“种子”细胞。
这一策略的价值不仅限于PD。TNFα介导的炎症性死亡是许多细胞移植面临的共性障碍,因此该方案为其他疾病的细胞治疗(如视网膜细胞治疗黄斑变性、胰岛细胞治疗糖尿病)提供了重要参考。此外,流行病学数据提示,长期使用TNFα抑制剂的患者PD发病率降低,暗示该策略可能对原生神经元也有保护作用,或有利于移植物的长期整合。
未来展望与待解问题
尽管前景光明,仍有诸多问题有待探索:
首先,TNFα抑制仅解决了约30%的细胞死亡,其余死亡机制(如移植过程中的缺氧应激)需要进一步阐明。
其次,需要优化TNFα抑制剂的最佳给药方案(时机、剂量、疗程)。
最后,探索将上述策略与神经营养因子输送、或与具有免疫调节功能的细胞(如调节性T细胞)共移植等联合方案,有望进一步优化移植微环境,实现存活率的阶梯式提升。
结论
综上所述,通过精准解析移植后DA神经元死亡的核心通路(TNFα-NFκB-p53轴),并据此开发出药理学干预与细胞产品工程化的双轨策略,我们为突破帕金森病干细胞疗法存活率低的瓶颈提供了清晰、可转化的路径。这些进展不仅推动了PD细胞治疗向临床现实迈进,也为整个细胞替代治疗领域树立了攻克移植存活难题的典范。
参考资料:
Gantner CW, de Luzy IR, Kauhausen JA, Moriarty N, Niclis JC, Bye CR, Penna V, Hunt CPJ, Ermine CM, Pouton CW, Kirik D, Thompson LH, Parish CL (2020) Viral delivery of GDNF promotes functional integration of human stem cell grafts in Parkinson’s disease. Cell Stem Cell 26:511–526.
Kamath T, Abdulraouf A, Burris SJ, Langlieb J, Gazestani V, Nadaf NM, Balderrama K, Vanderburg C, Macosko EZ (2022) Single-cell genomic profiling of human dopamine neurons identifies a population that selectively degenerates in Parkinson’s disease. Nat Neurosci 25:588–595.
Kikuchi T, Morizane A, Doi D, Magotani H, Onoe H, Hayashi T, Mizuma H, Takara S, Takahashi R, Inoue H, Morita S, Yamamoto M, Okita K, Nakagawa M, Parmar M, Takahashi J (2017) Human iPS cell-derived dopaminergic neurons function in a primate Parkinson’s disease model. Nature 548:592–596.
Kim TW, Koo SY, Studer L (2020) Pluripotent stem cell therapies for Parkinson disease: present challenges and future opportunities. Front Cell Dev Biol 8:729.
Kim TW, Piao J, Koo SY, Kriks S, Chung SY, Betel D, Socci ND, Choi SJ, Zabierowski S, Dubose BN, Hill EJ, Mosharov EV, Irion S, Tomishima MJ, Tabar V, Studer L (2021) Biphasic activation of WNT signaling facilitates the derivation of midbrain dopamine neurons from hESCs for translational use. Cell Stem Cell 28:343–355.
Kim TW, Koo SY, Riessland M, Chaudhry F, Kolisnyk B, Cho HS, Russo MV, Saurat N, Mehta S, Garippa R, Betel D, Studer L (2024) TNF-NF-kappaB-p53 axis restricts in vivo survival of hPSC-derived dopamine neurons. Cell 187:3671–3689.
Kirkeby A, et al. (2023) Preclinical quality, safety, and efficacy of a human embryonic stem cell-derived product for the treatment of Parkinson’s disease, STEM–PD. Cell Stem Cell 30:1299–1314.
Park S, Kim J, Chun J, Han K, Soh H, Kang EA, Lee HJ, Im JP, Kim JS (2019) Patients with inflammatory Bowel disease are at an increased risk of Parkinson’s disease: a South Korean nationwide population-based study. J Clin Med 8:1191.
Park TY, Jeon J, Lee N, Kim J, Song B, Kim JH, Lee SK, Liu D, Cha Y, Kim M, Leblanc P, Herrington TM, Carter BS, Schweitzer JS, Kim KS (2023) Co-transplantation of autologous T(reg) cells in a cell therapy for Parkinson’s disease. Nature 619:606–615.
Peter I, Dubinsky M, Bressman S, Park A, Lu C, Chen N, Wang A (2018) Anti-tumor necrosis factor therapy and incidence of Parkinson disease among patients with inflammatory bowel disease. JAMA Neurol 75:939–946.
Poewe W, Seppi K, Tanner CM, Halliday GM, Brundin P, Volkmann J, Schrag AE, Lang AE (2017) Parkinson disease. Nat Rev Dis Primers 3:17013.
Probert L (2015) TNF and its receptors in the CNS: the essential, the desirable and the deleterious effects. Neuroscience 302:2–22.
Schweitzer JS, et al. (2020) Personalized iPSC-derived dopamine progenitor cells for Parkinson’s disease. N Engl J Med 382:1926–1932.
免责说明:本文仅用于传播科普知识,分享行业观点,不构成任何临床诊断建议!杭吉干细胞所发布的信息不能替代医生或药剂师的专业建议。如有版权等疑问,请随时联系我。




 扫码添加官方微信
扫码添加官方微信