随着2型糖尿病(T2D)在中国呈持续上升趋势,“胰岛素抵抗”这一概念也越来越频繁地被患者和家属提及。许多人在了解干细胞治疗时都会产生同样的疑问:
干细胞治疗是不是只能修复受损的胰岛β细胞?它到底能不能改善胰岛素抵抗,从源头影响血糖代谢?
带着这些关键问题,本文将从作用机制、临床研究进展到对患者的潜在意义,系统解析“干细胞能否逆转2型糖尿病患者胰岛素抵抗”这一核心科学议题,帮助你看清治疗背后的逻辑与证据。
从控糖到治本:干细胞治疗可以逆转2型糖尿病胰岛素抵抗吗?
一、什么是胰岛素抵抗?为何是2型糖尿病的“病根”?
2型糖尿病(T2D)的发生与发展,实质上围绕两个关键问题展开:
- 身体对胰岛素反应迟钝——即胰岛素抵抗(IR)
- 胰岛β细胞分泌能力逐步下降
其中,胰岛素抵抗往往比β细胞功能衰退出现得更早,是T2D最初的“导火索”。
当肌肉、脂肪、肝脏等组织对胰岛素变得“不敏感”时,血糖无法顺利进入细胞,胰岛便会不断加大工作量,拼命分泌更多胰岛素。长期处于高负荷状态的 β 细胞最终会疲惫不堪,出现功能衰竭,血糖随之失控。
因此,若只依赖药物降糖,而不从源头改善胰岛素抵抗,糖尿病往往难以真正稳定下来。逆转胰岛素抵抗,才是阻断疾病进展的关键步骤。
二、干细胞治疗为什么被认为有机会改善胰岛素抵抗?
近几年的大量基础研究与临床探索都指向同一个趋势:干细胞的价值不止于“补β细胞”,更重要的是重建体内紊乱的代谢环境。其核心机制主要包括以下几个方面:
1. 抗炎作用:降低系统性炎症,改善代谢敏感性:2型糖尿病患者常伴随慢性低度炎症,导致细胞对胰岛素反应降低。干细胞能释放抗炎因子,减少脂肪组织、肝脏和免疫系统的炎症反应,从而让身体重新“听懂胰岛素的指令”。
2. 修复脂肪组织功能,减少脂毒性:干细胞可促进健康脂肪细胞分化,减少游离脂肪酸积累,改善脂肪组织代谢,这直接与胰岛素敏感性相关。
3. 改善肝脏胰岛素反应:部分研究显示,MSC能恢复肝脏对胰岛素的抑糖反应,降低肝糖输出,减轻空腹高血糖。
4. 促进胰岛β细胞再生:胰岛素抵抗改善后,β细胞压力下降,其分泌功能也会随之提升。
换句话说:干细胞不是只修一个部位,而是帮助整个代谢系统重新“协调运转”。这也是它在改善胰岛素抵抗方面备受关注的原因。
三、临床证据:从理论照进现实
理论是美好的,但临床实践是否支持?答案是肯定的。
干细胞治疗改善胰岛素抵抗:随机对照试验验证血糖控制潜力
2022年5月3日,中国人民解放军总医院牵头在行业期刊《干细胞研究与治疗》上发表了一篇名为《脐带间充质干细胞治疗中国2型糖尿病成人患者的疗效和安全性:一项单中心、双盲、随机、安慰剂对照的II期临床试验》的临床研究成果。[1]
研究纳入91例T2D患者,分别接受UC-MSCs或安慰剂治疗,随访48周:
1.血糖与胰岛素需求改善
- UC-MSCs组患者每日胰岛素需求显著低于安慰剂组,在随访9、20、32、48周均表现出更大降幅。
- 48周时,UC-MSCs组HbA1c下降1.31%,安慰剂组仅下降0.63%,达到主要终点(HbA1c<7%且胰岛素用量减少≥50%)的患者比例更高(UC-MSCs 40%vs安慰剂 9.1%)。
2.部分患者实现短期无胰岛素状态:UC-MSCs组约13.5%的患者在治疗后8–24周实现无胰岛素状态,并在随访期维持。
3.胰岛β细胞功能变化有限:UC-MSCs组空腹C肽和胰高血糖素刺激C肽水平变化不显著,提示β细胞功能改善有限。
4.胰岛素抵抗显著改善:通过葡萄糖输注率(GIR)评估显示,UC-MSCs组胰岛素敏感性在第9周和第48周显著提高,明显优于安慰剂组,表明干细胞移植有效降低了胰岛素抵抗。
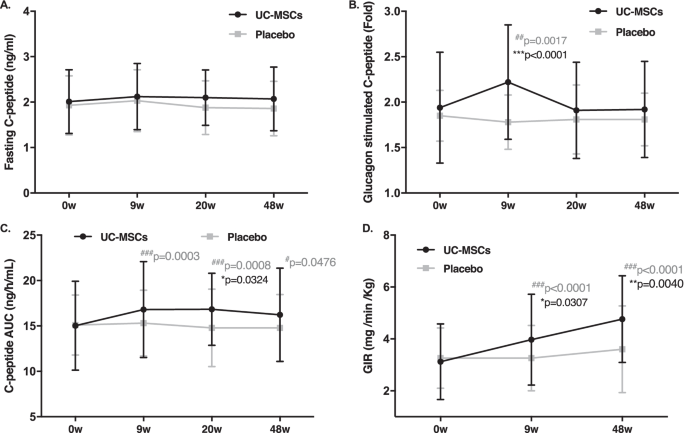
总结:UC-MSCs治疗2型糖尿病的核心作用在于改善胰岛素敏感性、降低胰岛素抵抗,从而减轻胰岛β细胞负担,辅助血糖控制。虽然对β细胞功能的直接恢复有限,但在降低胰岛素用量和改善代谢微环境方面显示出明显潜力,为干细胞逆转T2D代谢异常提供了临床依据。
大规模临床随访:干细胞输注改善2型糖尿病代谢与炎症状态
2025年5月19日,马来西亚科研人员在《Diabetes Metab Syndr Obes》上发表了一篇名为《脐带间充质干细胞输注治疗2型糖尿病患者:一项回顾性细胞疗法注册研究》的临床研究成果。[2]

这项回顾性登记研究纳入301例接受脐带间充质干细胞(UC-MSCs)输注的糖尿病患者,随访6至12个月,显示UC-MSCs在改善胰岛素抵抗和代谢指标方面具有积极作用:
改善血糖与胰岛素抵抗:6个月随访中,HbA1c从7.77%降至7.52%(p<0.001),空腹血糖(FBS)呈下降趋势,胰岛素水平下降(p=0.048),HOMA-IR显著降低(p=0.007),显示胰岛素敏感性改善。12个月随访时,FBS继续显著下降(p=0.016),HOMA-IR虽未达显著,但呈下降趋势。
心血管代谢改善:收缩压和舒张压在6个月和12个月均显著下降,提示部分心血管风险改善。
肝肾功能稳定或改善:肝功能指标GGT和ALT在6个月随访显著下降。CKD 2期患者eGFR升高、肌酐下降,提示肾功能有所改善。
炎症水平改善:高炎症亚组患者(hs-CRP ≥1.5 mg/L)在6至12个月随访中,hs-CRP显著下降至正常范围,显示UC-MSCs具有抗炎潜力。
激素水平改善:男性睾酮水平及女性雌二醇水平在12个月随访中显著升高,提示部分内分泌改善。
总结:UC-MSCs治疗2型糖尿病的核心作用在于改善胰岛素敏感性、降低胰岛素抵抗,同时对血糖控制、血压、炎症及部分肝肾功能和激素水平有积极影响,为干细胞在T2D代谢异常管理中的应用提供了临床支持。
四、干细胞治疗能做到完全“逆转”吗?需要如何理解?
对于“逆转”一词,我们需要建立科学且客观的认知。在目前的临床研究语境下,“逆转”更准确地指“病理状态的显著改善和恶性循环的打破”,而非指绝对意义上的一劳永逸的“治愈”。
干细胞治疗通过其多重作用机制,能够:
然而,实现完全“逆转”是一个复杂的过程,其程度可能受到糖尿病病程长短、患者年龄、基础胰岛功能存量及生活方式等多种因素影响。
临床研究观察到的效果包括胰岛素用量大幅减少、血糖恢复平稳、甚至部分患者实现短期“胰岛素独立” 。但要维持长期疗效,仍然需要健康生活方式(如饮食控制、规律运动)的积极配合。
因此,将干细胞治疗视为一种能够从根本上改变疾病进程、实现长期病情缓解(或称“功能性治愈”)的强大手段,是更为理性的期待。
五、干细胞治疗胰岛素抵抗的意义是什么?
干细胞治疗直击胰岛素抵抗这一“病根”,其意义远不止于降低血糖,它代表了一场糖尿病治疗策略的根本性变革。
1.从“控糖”到“治本”的范式转移
传统药物大多针对血糖调节的某个下游环节,而干细胞疗法则直击疾病的源头——胰岛素抵抗和胰岛β细胞功能障碍。它通过修复失衡的代谢免疫微环境,致力于恢复人体自身的血糖调控能力,实现了从“对症”到“对因”的治疗升级。
2.为患者带来更优的长期健康结局
改善胰岛素抵抗,意味着减轻了β细胞的持续负担,这有望延缓或阻止糖尿病病情的进一步恶化。更值得一提的是,干细胞疗法显示出预防和延缓糖尿病慢性并发症的巨大潜力。一项长达8年的随机对照研究显示,接受骨髓间充质干细胞和单核细胞联合治疗的患者,其大血管并发症和糖尿病周围神经病变的发生率显著低于对照组。这为改善患者长期生活质量和预后带来了新的希望。
3.为难治性糖尿病患者提供新希望
对于存在严重胰岛素抵抗、现有药物控糖效果不佳的难治性糖尿病患者,干细胞疗法提供了一条全新的、充满潜力的治疗路径。
结语:一场治疗范式的革命
综上所述,干细胞治疗凭借其独特的抗炎、免疫调节和组织修复能力,已通过多项临床研究证实了其在显著改善甚至逆转胰岛素抵抗方面的巨大潜力。这不再是停留在纸面上的科学设想,而是正在发生的医学现实。
它标志着我们对2型糖尿病的治疗,正从传统的“外部药物控糖”模式,迈向 “内部环境重塑与系统修复” 的全新范式。对于亿万糖尿病患者而言,这无疑是一束照亮未来、有望从根本上改变疾病进程的曙光。
参考资料:
[1]Zang, L., Li, Y., Hao, H. et al. Efficacy and safety of umbilical cord-derived mesenchymal stem cells in Chinese adults with type 2 diabetes: a single-center, double-blinded, randomized, placebo-controlled phase II trial. Stem Cell Res Ther 13, 180 (2022). https://doi.org/10.1186/s13287-022-02848-6
[2]Chin SP, Kee LT, Mohd MA, Then KY. Umbilical Cord-Derived Mesenchymal Stem Cells Infusion in Type 2 Diabetes Mellitus Patients: A Retrospective Cytopeutics’ Registry Study. Diabetes Metab Syndr Obes. 2025 May 19;18:1643-1659. doi: 10.2147/DMSO.S507801. PMID: 40416928; PMCID: PMC12102742.
免责说明:本文仅用于传播科普知识,分享行业观点,不构成任何临床诊断建议!杭吉干细胞所发布的信息不能替代医生或药剂师的专业建议。如有版权等疑问,请随时联系我。




 扫码添加官方微信
扫码添加官方微信