基于干细胞的疗法引起了人们对开发高致残性神经系统疾病再生疗法的极大兴趣。
近日,国际期刊杂志《脑血流与代谢杂志》:国际脑血流与代谢学会官方杂志发表了一篇“基于干细胞治疗在神经系统疾病临床转化方面的进展”的文献综述。
本综述从推进临床转化的角度概述了基于干细胞的神经系统疾病治疗的最新进展,介绍了不同的细胞类型、递送途径和生物分布、潜在的作用机制以及干细胞治疗的持续改进。
什么是神经系统疾病,干细胞治疗神经系统疾病具有前景
神经系统疾病影响着全世界数百万人,是导致死亡和残疾的主要原因之一。由于中枢神经系统 (CNS) 的再生能力有限,许多神经系统损伤通常是不可逆的。
与高度分化的细胞相比,干细胞具有更大的整合到宿主体内的潜力,因此被认为是细胞疗法的最佳细胞类型。作为一种“活”药物,干细胞具有多效性,可能是治疗多因素疾病(如创伤性脑损伤、中风和神经退行性疾病)所必需的。干细胞可以通过调节免疫反应和刺激内源性修复程序来修复受损组织,这广泛应用于大多数神经系统疾病。
神经退行性疾病的特征是不同类型的神经元丧失。一个显著的例子是帕金森病 (PD),其中腹侧中脑黑质中的A9多巴胺能神经元丧失,导致运动障碍。终生左旋多巴替代治疗只能缓解症状,而不会减缓进展。
干细胞疗法是一种有前途的策略,可以避免终身左旋多巴替代治疗PD。1989年的首次人体临床研究移植了来自同种异体胎儿组织的中脑DA神经元前体,并提出了细胞移植具有各种临床益处而没有明显负面影响的概念。
近年来,由于干细胞疗法具有极强的再生能力,在治疗神经系统疾病方面受到越来越多的关注,包括缺血性中风、帕金森病(PD)、阿尔茨海默病(AD)、创伤性脑损伤(TBI)和脊髓损伤(SCI)、肌萎缩侧索硬化症(ALS)、多发性硬化症(MS)等。
各种自体或同种异体干细胞的移植,包括胚胎多能干细胞 (ESC) 和诱导性多能干细胞 (iPSC)、间充质干细胞 (MSC)、神经干细胞 (NSC)已在动物模型和临床试验中显示出良好的治疗效果。
干细胞疗法是治疗神经退行性疾病的主流细胞疗法
干细胞疗法具有改善损伤或再生神经网络的强大能力,因此被认为是治疗退行性神经系统疾病的有希望的候选方法。已经开展了许多使用各种干细胞治疗神经系统疾病的临床前和临床研究。其中一些研究显示出令人鼓舞的结果(表1)。
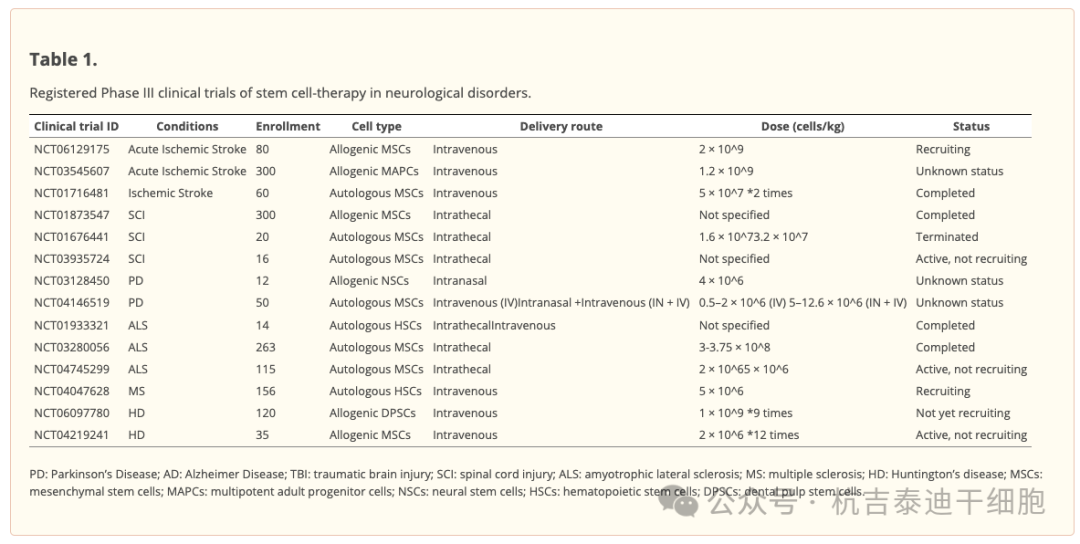
PD:帕金森病;AD:阿尔茨海默病;TBI:创伤性脑损伤;SCI:脊髓损伤;ALS:肌萎缩侧索硬化症;MS:多发性硬化症;HD:亨廷顿氏病;MSCs:间充质干细胞;MAPCs:多能成体祖细胞;NSCs:神经干细胞;HSCs:造血干细胞;DPSCs:牙髓干细胞。
多能干细胞为治疗神经退行性疾病提供了前所未有的机会
多能干细胞(PSC)包含胚胎干细胞(ESC)和诱导多能干细胞(iPSC)。iPSC因能分化为多能干细胞,成为生成神经前体细胞的重要来源,它可产生类似神经干细胞(NSC)的细胞,既能减轻使用胚胎带来的伦理问题,又能利用患者自身iPSC进行自体移植。
目前仅有两项使用骨髓iPSC分化的NSC样细胞治疗神经系统疾病的注册临床试验,PSC衍生祖细胞在帕金森病(PD)治疗中应用广泛,基于临床前证据显示其对PD动物行为和组织学缺陷有改善,多种人类PSC细胞来源正用于或即将用于早期临床试验。不过,iPSC虽有无限增殖潜力,但重编程因子残留或未分化细胞留存可能引发肿瘤,所以致瘤性评估对保障PSC衍生产品安全性极为关键。
间充质干细胞治疗各种神经系统疾病中的广泛临床应用
间充质干细胞(MSC)具备无限分化能力,可从骨髓、脂肪组织、脐带组织等多来源轻松获取,适合自体和同种异体移植。因其安全性高、具有旁分泌信号传导与免疫调节能力、获取容易且伦理问题少,成为神经系统疾病研究最多的干细胞类型。本段落重点关注基于MSC细胞疗法在人体研究中注册临床试验的进展。
目前,已有255项使用MSCs治疗神经系统疾病(如脊髓损伤SCI、中风、肌萎缩侧索硬化症ALS等)的注册临床试验,其中9项处于III期试验阶段。研究显示,对于SCI患者,骨髓和脐带来源的MSC安全且耐受性良好,能显著改善神经系统;在针对ALS患者的BCT-002研究中,MSC治疗组脑脊液生物标志物有所改善,但诱导神经营养因子能否安全减缓ALS疾病进展有待大规模试验验证。
中风是MSCs治疗常用的临床疾病之一,临床证据支持其安全性和可行性(图1),治疗组在相关评定方面有明显改善。
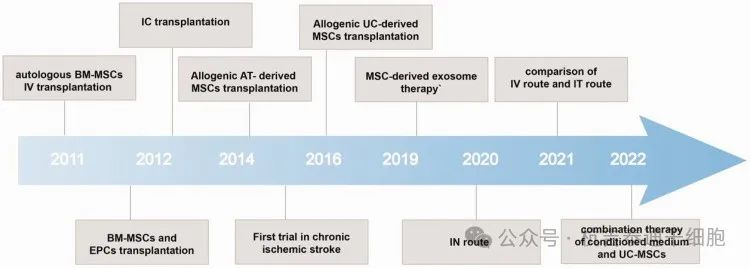
该时间表展示了研究基于MSCs的缺血性中风疗法的里程碑式临床试验。
随着多个产品进入后期临床试验,基于MSC的神经系统疾病治疗临床应用前景广阔。
神经干细胞在治疗中枢神经系统疾病方面具有先天优势
神经干细胞(NSCs)在治疗中枢神经系统疾病方面优势显著。它能分化为多种神经元和神经胶质细胞,适用于多种细胞缺失型神经系统疾病的治疗,可直接从脑组织特定区域提取,因其神经谱系特性和缺乏多能性,致瘤风险较低。此外,多能干细胞(PSC)和体细胞也能分化为NSC。
过往研究发现,NSC治疗效果或许与免疫调节活性相关,而非单纯的神经元替换。目前,有42项使用NSC治疗神经系统疾病的临床试验注册,主要针对脊髓损伤(SCI)、肌萎缩侧索硬化症(ALS)和缺血性中风。
多项针对ALS患者的试验将胎儿人类脊髓衍生的NSC(NSI-566)应用于脊髓,虽结果各异,但证明了向人类ALS脊髓注射细胞的安全性。在早期I/IIa期临床试验中,研究人员创建了表达胶质细胞源性神经营养因子(GDNF)的工程化NSC产品CNS10-NPC-GDNF,证实其能在移植后42个月内为ALS患者脊髓提供新支持细胞并输送GDNF 。
干细胞移植治疗神经系统疾病的给药途径、生物分布和剂量
干细胞移植的给药途径常用于治疗神经系统疾病,包括静脉输送(IV)、动脉输送(IA)、脑内输送(IC)、鞘内输送(IT)和鼻内输送(IN)。(表2)
全身静脉和动脉给药
全身静脉和动脉给药是干细胞治疗中的两种常见给药方式,各有特点。
- 静脉(IV)移植侵入性最低,便于多次注射,在临床试验中应用广泛。静脉注射后,多数干细胞最初聚集于肺部这个首个毛细血管过滤器,之后重新分布到肝、脾、肾等器官。
- 动脉内(IA)注射在某些情况下被视为优于静脉注射,因其绕过肺过滤器,能使干细胞更广泛分布到其他器官。但通过IA输送,细胞可能在脑动脉积聚,引发血管内细胞聚集和脑梗塞,所以需事先充分评估MSCs剂量。与静脉注射类似,动脉内移植后的生物分布也会因疾病而异。
在脑肿瘤、帕金森病(PD)和创伤性脑损伤(TBI)的大鼠模型中,动脉内给药相比静脉注射,能改善受损脑区域的干细胞分布。有研究对亚急性中风患者分别进行静脉和动脉内移植锝-99m标记的骨髓单个核细胞(BMMNC),结果显示两种移植途径的脑内分布均较低且相似,动脉内移植组肝脏和脾脏放射性计数较高,肺脏放射性计数较低;静脉内移植组则相反。
通过脑内途径、鞘内移植或鼻腔内给药进行局部给药
在干细胞治疗神经系统疾病的给药方式中,相较于全身移植,脑内(IC)、鞘内及鼻内给药各有特点与优劣:
- 脑内(IC)给药:能将足量细胞输送至受损大脑,尤其在发病的急性和亚急性期,可直接将细胞送达受损区域,移植后细胞会在脑室系统及脑室周围白质迁移。有荟萃分析表明,其在临床前和临床研究中的疗效优于静脉移植。但该方法需侵入性手术,存在血脑屏障破坏、注射针创伤风险,还可能出现脑碎片和细胞悬浮液堵塞套管的问题,其疗效是否超越安全性问题尚待不同场景下进一步研究。
- 鞘内给药:可将大量细胞输送到蛛网膜下腔的脑脊液中,侵入性较脑内移植小。注射的细胞能随脑脊液循环转移至脑内液体空间,动物模型显示,移植后12小时内细胞扩散到脑区,一周内可通过生物发光技术检测到,且不会出现在心脏、肺等其他器官。针对肌萎缩侧索硬化症(ALS)患者的临床试验表明,鞘内应用干细胞安全,还能减缓ALS进展。不过,也有背痛、脑积水和尿泻等不良并发症的报道。
- 鼻内给药(IN):具有非侵入性、快速的特点,能让细胞通过嗅觉上皮迁移到大脑,比静脉注射更有效地将活性生物物质吸收到大脑,在保证相同有效性的情况下可显著减少剂量。临床前研究显示,鼻内移植7天后,干细胞可在嗅球、皮质等多个脑区检测到,主要分布在嗅球和脑干,可通过脑脊液流迁移。
近期研究发现干细胞细胞外囊泡和脂蛋白间的串扰或有助于细胞迁移至脑病变处。鼻腔内应用细胞后可能出现炎症反应、鼻咽粘膜损伤和过敏反应等不良反应,还需更多研究来优化该给药方式在干细胞治疗中的应用。
干细胞疗法对神经系统疾病的保护作用的可能机制
经过二十年的临床前和临床研究,人们普遍认识到干细胞治疗的治疗效果不能归因于单一机制。然而,确切的机制基础仍然存在争议。最初关于细胞替换和外源性细胞旁分泌的想法在多个方面受到挑战,并且已经发现了外周免疫调节在应对中枢神经系统损伤方面的关键作用。
干细胞疗法对神经系统疾病的保护作用可能通过以下几种机制实现:
外源细胞分化为成熟脑细胞并取代受损组织
- 理论依据:移植的干细胞可重新编程为成熟的功能性神经元,从而替换和挽救神经回路,以达到治疗神经系统疾病的目的。比如来自hiPSC或hESC的替代多巴胺能(DA)祖细胞在移植后能够成熟为DA神经元,可恢复PD中的运动缺陷。
外源细胞调节宿主免疫细胞以产生再生环境
外周器官与全身免疫调节:以干细胞为基础的治疗能调节大脑局部微环境和全身免疫反应,外周器官如脾脏、肺脏和肠道等在全身免疫调节中有重要作用。给药细胞与外周器官中的宿主免疫细胞相互作用,启动继发性炎症过程,在多种神经系统疾病模型中都有相关支持证据。
例如在缺血性中风模型中,静脉输注MAPC可恢复脾脏质量,改变脾脏中免疫细胞及细胞因子情况;静脉输注MSCs迁移至脾脏而非大脑,且剂量与梗塞及炎症减少呈负相关。
细胞间串扰
- 小胶质细胞转变:脑实质中的小胶质细胞会受施用的MAPC向脾脏迁移的影响,发生从促炎到抗炎表型的转变。
- 星形胶质细胞获得促再生表型:在MS大鼠模型中,静脉输注MSCs后,反应性星形胶质细胞获得促再生表型。
- 抑制BBB通透性:MSCs与BBB的内皮细胞相互作用,增加金属蛋白酶抑制剂3的分泌,减少白细胞募集和粘附,抑制BBB通透性。
- 巨噬细胞极化:在大鼠结肠炎模型中,MSC的治疗效果需要与宿主巨噬细胞相互作用,促进向IL-10+巨噬细胞的极化。
- 脑内持久有益变化:即使是IC递送细胞疗法也会导致全身免疫调节,如小鼠短暂性全脑缺血后将MSC立体定向注射到海马中,虽MSC在7天内死亡,但仍会在脑内引起持久的有益变化。
旁分泌和从外源细胞到脑内宿主细胞的线粒体转移
旁分泌作用:细胞疗法可通过旁分泌生长因子和细胞因子发挥作用,但在全身给药中,因进入大脑的迁移率低和旁分泌效率相对较低,不太可能是实现治疗效果的唯一机制。
线粒体转移
作用机制:许多研究表明从 MSCs 到受体宿主细胞的线粒体转移可增加三磷酸腺苷(ATP)的产生、恢复线粒体生物能量并挽救受损细胞免于凋亡。
相关实例:在缺血性中风大鼠模型中,MSCs 可将线粒体转移到脑微血管中并促进缺血性中风的恢复,但这些机制尚未被证明能以可解释观察到的功能益处的规模发生。
将细胞疗法与其他干预措施相结合可产生协同效应
为增强干细胞移植治疗神经系统疾病的效果,研究人员探索将细胞疗法与神经康复干预、营养因子及药物相结合,这些组合在临床前模型中展现出良好效果,但临床试验的有效性仍待进一步研究。
1. 神经康复改善移植细胞的植入
- 体育锻炼:多项针对中风大鼠模型的研究表明,细胞移植与体育锻炼相结合可产生协同效应。如Zhang等人发现,MSC移植与跑步机运动联合治疗,能显著改善运动功能,增加植入的MSC数量,抑制细胞死亡。
- 丰富环境(EE):在中风和缺氧缺血性脑损伤大鼠模型中,将MSCs移植与EE干预相结合,能通过加强细胞植入、促进神经分化、神经发生及血管生成等,协同促进功能恢复。
- 电刺激:电休克疗法(ECT)对PD大鼠模型中,MSCs移植后进行ECT治疗,可增加移植MSCs向多巴胺能神经元分化,通过增加DA水平和降低促炎细胞因子产生协同效应。重复经颅磁刺激(rTMS)与hNSCs结合,能增强神经发生,增加BDNF蛋白质水平,加速中风大鼠模型功能恢复。
2. 营养因子促进移植细胞重建受损区域
- 胶质细胞源性神经营养因子(GDNF):对促进多巴胺能黑质纹状体通路神经元存活和再生有选择性作用。在PD临床前研究中,利用GDNF促进内源性DA神经元存活和再生,可改善纹状体DA水平,恢复运动功能。
- 粒细胞集落刺激因子(G-CSF):诱导的干细胞动员可增强中风后的恢复,减少梗塞体积。与骨髓MSCs联合治疗,能增加中风大鼠脑室下区神经发生,改善梗塞核心及周边重建,但在降低死亡率和梗塞体积方面效率欠佳。
3. 将干细胞与药物结合产生协同作用增强治疗效果
- 维生素C:脊髓损伤后使用,可减少继发性损伤引起的组织坏死,增强行为功能,还能凭借抗氧化和氧自由基清除能力,增强MSCs对脊髓损伤的治疗作用。
- 淫羊藿苷(ICA):从中药提取,体外有神经保护潜力。与MSCs联合治疗缺血性中风模型,可减少脑梗死体积,改善神经功能障碍及行为结果,通过激活PI3K和ERK1/2通路促进血管生成和神经生成。
- 氟西汀:用于治疗卒中后抑郁症,可在体内诱导神经元再生。在NSCs移植后的缺血性卒中模型中,氟西汀治疗可促进神经元分化。
干细胞治疗神经系统疾病的结论和未来展望
未来细胞治疗临床转化需着重关注各个关键节点(图2):
- 细胞产品开发:首先需开发出可重复且可扩展的生产与分离方案,用于大规模生产细胞产品。按良好生产规范(GMP)生产细胞产品,这对保证产品质量、满足监管要求意义重大。
- 质量测试:要从体外和体内两方面对细胞产品进行质量测试。在安全性研究中,评估毒性、致瘤性、异质性以及生物分布等方面可能出现的不良反应。同时,开展非GLP功效研究,确认移植细胞在临床前动物模型中能介导完全功能恢复。
- 批量生产验证:为验证产品能否批量生产,不同GMP批次间的功效结果应具有高度可比性。近期,已有多个小组展示了如MSK – DA01、STEM – PD、TED – A9等干细胞衍生产品的质量、安全性和功效数据,为首次人体I期临床试验及试验设计提供支持。
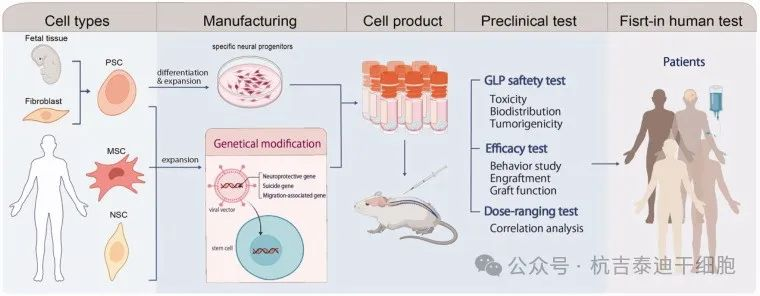
干细胞可通过自体或异体获得。对于替换特定类型神经元有效的神经系统疾病,hESC或hiPSC可在扩增前进一步分化为特定神经祖细胞。干细胞通过基因改造进行工程改造,以优化效力和活力。接下来,在严格的GMP条件下大规模生产细胞产品,两个不同GMP批次之间的功效结果高度可比。在临床前疾病模型中评估毒性、致瘤性和生物分布的GLP安全测试、功效测试和剂量范围测试,可为人体临床试验提供参考。
细胞治疗临床转化的关键要点
- 细胞产品生产与测试:开发可重复、可扩展的大规模细胞产品生产和分离方案,按 GMP 生产以确保质量并满足监管要求,需在体外和体内进行质量测试,评估毒性、致瘤性等不良反应,实施非 GLP 功效研究,且不同 GMP 批次间功效结果应具可比性。
- 工程化干细胞的意义与挑战:工程化干细胞是细胞治疗未来方向,能增强干细胞体内生存能力、赋予新特性功能,可作为疾病研究和药物开发工具,但存在潜在基因毒性问题,如病毒转染载体的隐蔽剪接信号可能破坏基因结构等。
- 联合移植的前景与挑战:临床前研究显示塞托利细胞、Treg、小胶质细胞和星形胶质细胞移植或与干细胞联合移植对脑损伤和神经退行性疾病有益,小胶质细胞替代因免疫调节作用带来新机会,但维持小胶质细胞或星形胶质细胞有益状态以及明确人类宿主环境影响和疾病阶段变化的关系仍具挑战性。
未来展望
- 细胞产品生产方面:需进一步优化和完善大规模细胞产品的生产和分离方案,确保严格按照GMP规范进行生产,加强不同批次产品质量和功效的稳定性和一致性,为临床应用提供可靠的细胞产品。
- 工程化干细胞方面:要深入研究解决工程化干细胞的基因毒性问题,开发更安全有效的基因编辑技术和载体系统,充分发挥其在增强干细胞功能和疾病研究等方面的潜力,推动相关临床试验的开展和应用。
- 联合移植方面:加快对塞托利细胞等与干细胞联合移植的临床评估进程,深入研究小胶质细胞和星形胶质细胞在不同疾病阶段和宿主环境中的作用机制,探索有效维持其有益状态的方法,以实现更好的治疗效果,为脑损伤和神经退行性疾病患者带来更多希望。
写在最后:未来,多学科的深度融合与全球范围内的科研合作将是推动干细胞治疗走向广泛临床应用的关键。我们期待在科研人员、临床医生以及监管机构的共同努力下,干细胞治疗能够不断完善,早日成为神经系统疾病治疗的常规手段,为改善患者生活质量、攻克医学难题贡献更大的力量 ,在医学发展的长河中书写新的辉煌篇章。
[1]:Wang Y, Cao Y, Xie W, et al. Advances in clinical translation of stem cell-based therapy in neurological diseases. Journal of Cerebral Blood Flow and Metabolism : Official Journal of the International Society of Cerebral Blood Flow and Metabolism. 2025 Jan:271678X251317374. DOI: 10.1177/0271678×251317374. PMID: 39883811; PMCID: PMC11783424.
免责说明:本文仅用于传播科普知识,分享行业观点,不构成任何临床诊断建议!杭吉干细胞所发布的信息不能替代医生或药剂师的专业建议。如有版权等疑问,请随时联系我。




 扫码添加官方微信
扫码添加官方微信