干细胞治疗作为再生医学的核心领域,在2025年针对2型糖尿病(T2DM)的临床研究中取得了多项突破性进展。这些进展不仅揭示了干细胞修复胰岛功能、调控免疫的核心机制,还通过技术创新和临床试验验证了其长期疗效与安全性。
本文基于全球多中心临床试验与权威机构报告,系统梳理2025年1月至12月干细胞治疗2型糖尿病的最新临床进展有哪些,为患者呈现前沿动态与科学突破。

2025年1-12月干细胞治疗2型糖尿病临床进展汇总
2025年1月干细胞治疗2型糖尿病临床进展
1月3日,南昌大学科研人员在国际期刊《springer nature》上发表了一篇关于《人类羊膜上皮干细胞——糖尿病及其相关并发症的潜在治疗方法》的研究成果。[1]

研究表明,人胚胚层干细胞(HAESC)为糖尿病治疗提供了新思路,主要通过以下方式:
1.改善胰岛移植效果:将HAESC整合到胰岛类器官中移植到2型糖尿病体内,可显著降低血糖水平,效果优于单纯胰岛移植。与血管内皮细胞结合生成“带血管的胰岛”,解决移植后血管重建难题,提高胰岛存活率。
2.诱导胰岛素分泌:HAESC可分化为能分泌胰岛素的细胞,在体外实现葡萄糖依赖性胰岛素释放,有望替代受损β细胞。
3.抗炎与免疫保护:HAESC能分泌抗炎因子,保护胰岛免受炎症损伤,并在移植部位提供局部免疫调节,减少对全身免疫抑制药物的依赖。
此外,人羊膜上皮干细胞(hAESC)在治疗2型糖尿病(T2DM)及其并发症中展现出多种潜力。它通过调节免疫反应、分泌促进修复的物质、分化为特定细胞类型等机制发挥作用。像糖尿病相关并发症:
视网膜病变:hAESC还可用于治疗2型糖尿病 (T2DM) 的血管并发症。hAESC可诱导为视网膜色素上皮(RPE)样细胞或光感受器样细胞,在动物模型中显著改善视网膜结构和功能,恢复部分视觉能力。
慢性肾病(CKD):慢性肾病 (CKD) 是2型糖尿病 (T2DM) 的常见合并症,且两者的患病率均呈上升趋势。hAESC通过抑制中性粒细胞、巨噬细胞及效应T/B细胞活性,增强调节性T细胞(Treg)和Th2细胞功能,减轻肾小球损伤,其机制与新月体性肾小球肾炎的免疫调控相似。
综上所述,本综述进一步证实,尽管hAESC仍处于研究阶段,但它们在治疗2型糖尿病并发症方面拥有巨大的潜力。通过解决当前问题并加深对hAESC作用机制的理解,未来的hAESC治疗有望为糖尿病及其相关并发症患者带来新的希望。
2025年2月干细胞治疗2型糖尿病临床进展
2月4日,埃及本哈大学医学院在期刊《Expert Review of Endocrinology & Metabolism》上发表了一篇关于《脐带间充质干细胞治疗1型和2型糖尿病的安全性和有效性:系统评价和荟萃分析》的研究成果。[2]

检索PubMed、Cochrane、WOS、Embase和Scopus数据库中截至2024年1月关于UCMSCs治疗1型和2型糖尿病的随机对照试验(RCT)。共纳入334例患者(172例实验组和162例对照组)的8个CT.
基于8项对照试验(334例患者)的荟萃分析显示,间充质干细胞(MSCs)治疗2型糖尿病(T2DM)具有以下疗效:
1.显著降低糖化血红蛋白(HbA1c):MSCs组与安慰剂组相比,HbA1c平均下降0.97%,且研究间无异质性,表明其对血糖控制效果稳定可靠。
2.减少胰岛素依赖:MSCs组每日胰岛素需求量平均减少0.17 U/kg/d,提示可能部分恢复胰岛功能。
3.改善β细胞功能:尽管空腹C肽水平整体无显著差异,但部分亚组研究显示MSCs可轻微提升C肽,表明其可能促进残存β细胞功能或新生β细胞生成。
研究表明MSCs(尤其是UC-MSC)为T2DM提供了降低血糖、减少胰岛素依赖的新策略,但需规范治疗流程并深入探索其长期作用机制。
2月11日,山东大学齐鲁医院在行业期刊《干细胞移植医学》上发表了一篇关于《针对糖尿病代谢表型定制细胞疗法:不同脐带来源细胞疗法疗效的比较研究》的研究成果。[3]
该研究针对2型糖尿病(T2DM)的高度异质性,提出基于个体代谢表型的个性化干细胞治疗策略,并系统比较了四种细胞输注方案的疗效与作用机制。

在本研究中,我们针对T2DM进行了4种输注方案的比较分析,包括单次和多次输注人脐带华通胶来源的MSCs(hucMSCs)、单次输注脐血单个核细胞(UCB)以及序贯输注hucMSCs和UCB。
结果显示,所有4种输注方案在降低空腹血糖水平和抑制胰高血糖素分泌方面均表现出相当的疗效。
单次和两次输注hucMSCs显示出迁移到肝脏的趋势,从而通过增强糖原合成和储存、促进糖酵解、抑制糖异生和改善胰岛素信号转导来更好地改善肝脏葡萄糖代谢。 hucMSCs 和 UCB 的序贯输注显示出对胰腺的特异性细胞趋向性,导致葡萄糖耐量试验后持续的降糖效果、早期胰岛素分泌的恢复、胰岛β细胞增殖的刺激以及β/α比例的改善。
多次注射(无论何种细胞类型)均能降低全身慢性炎症标志物(例如 IL-1β、IL-6、IL-17、IL-22 和 IFN-γ)的表达。
最后,单剂量UCB表现出更强的靶向内脏脂肪的趋势,并增强了调节总胆固醇和甘油三酯水平的有效性。
总而言之,我们的研究为不同的2型糖尿病代谢表型提供了个性化的干细胞治疗方案,从而为未来的临床试验和应用提供了更好的治疗方案。
2025年5月干细胞治疗2型糖尿病临床进展
5月19日,马来西亚科研人员在国际知名期刊《糖尿病、代谢综合征与肥胖》上发表了一篇关于《脐带间充质干细胞输注治疗2型糖尿病患者:一项回顾性细胞学注册研究》的研究成果。[4]

本研究旨在通过多种临床评估,评估静脉输注同种异体脐带间充质干细胞 (UC-MSCs) 对2型糖尿病患者的临床疗效,重点关注全身炎症、代谢功能障碍和胰岛素抵抗。共选择了301名糖尿病患者,符合纳入和排除标准。研究结果表明:
1.炎症与血糖控制:基线hs-CRP≥1.5 mg/L的患者,经 UC-MSCs 治疗后,6个月时hs-CRP呈下降趋势,12个月时显著降低;同时糖化血红蛋白(HbA1c)同步下降,表明该疗法可减轻炎症并改善血糖控制。
2.心血管功能:UC-MSCs输注使患者收缩压和舒张压显著下降,提示其可能通过改善血管功能、减轻炎症和代谢障碍,带来心血管获益。
3.肝功能修复:治疗6个月后,γ- 谷氨酰转肽酶(GGT)和丙氨酸氨基转移酶(ALT)水平显著降低。作为肝细胞损伤标志物,二者下降表明 UC-MSCs 可通过调节炎症和代谢,改善非酒精性脂肪性肝病(NAFLD)相关的肝脏损害。
4.肾脏保护作用:约24%的患者存在肾功能损伤(eGFR<60 mL/min/1.73 m²),其中 CKD 2期患者经治疗后 eGFR 显著升高、肌酐水平下降;晚期CKD患者的尿素氮(BUN)从异常降至正常范围,表明UC-MSCs可延缓糖尿病肾病进展,促进肾脏修复。
5.性激素调节:12个月随访显示,男性睾酮和女性雌二醇水平显著升高。睾酮和雌二醇可分别通过增强葡萄糖转运和胰岛素敏感性,改善糖尿病患者的代谢功能。
此外,治疗过程中尿酸水平无显著变化,表明UC-MSCs主要作用于肾脏功能和炎症调节,而非尿酸代谢。总体而言,UC-MSCs通过多系统调节,在减轻炎症、改善代谢和保护靶器官等方面展现出治疗2型糖尿病的潜力。
相关阅读:干细胞治疗2型糖尿病前沿:301例患者实现炎症与血糖的双重改善
5月19日,日本HELENE诊所发布了一项长期临床研究证实,间充质干细胞(MSC)单次静脉注射疗法可显著改善2型糖尿病(T2DM)患者的血糖控制,疗效持续超三年,且安全性良好。这项为期68个月的追踪研究首次揭示,高剂量 MSC 治疗对重度糖尿病患者效果尤为突出,为糖尿病再生医学带来革命性突破。[5]
研究纳入61名HbA1c(血糖控制金标准)>6.2% 的 T2DM 患者,平均年龄66岁,接受单次MSC静脉注射(剂量1亿至20亿细胞)。结果显示:
- 整体疗效显著:患者平均 HbA1c从治疗前的7.49%降至6.7%,接近正常水平;
- 重度患者获益更大:基线HbA1c>8%的重度组患者,HbA1c平均下降1.55%,降幅是中度组(0.58%)的近3倍;
- 疗效持久稳定:追踪期间疗效未随时间递减,证实单次注射即可实现三年以上持续控糖,无需重复治疗;
- 剂量依赖性优势:高剂量组(210亿细胞)HbA1c下降趋势更显著,其中>15亿细胞组平均降幅达1.72%,显示剂量越高,控糖效果越优。

研究中未观察到与 MSC 治疗相关的严重不良事件,证实其安全性。对于需终身服药或注射胰岛素的糖尿病患者,单次 MSC 治疗即可长效控糖的特性具有颠覆性意义:
- 简化治疗流程:尤其适合不便频繁就诊或追求低侵入性治疗的患者;
- 精准靶向重症:重度患者的显著疗效为晚期糖尿病干预提供了新选择;
- 降低并发症风险:通过修复血管内皮与抑制炎症,有望减少糖尿病足肾病、视网膜病变等远期并发症。
这项研究首次证明,糖尿病可能从”‘终身慢性’病转变为’可通过一次性细胞疗法控制的疾病’。”研究负责人指出,“未来,干细胞疗法或重塑糖尿病治疗格局,让’一次治疗、长期获益’成为现实。
5月20日,海军军医大学(第二军医大学)第一附属医院在《海军军医大学学报》上报告了一项名为《间充质干细胞治疗糖尿病的研究进展》的汇总成果。[6]

该报告系统梳理了间充质干细胞(MSCs)在糖尿病治疗中的临床证据与作用机制,揭示了这一前沿技术在改善血糖控制、修复胰岛功能及防治并发症方面的巨大潜力。
其中关于2型糖尿病,该综述报告指出,在解放军总医院开展的一项随机双盲对照试验中,73名2型糖尿病患者接受了脐带间充质干细胞(UC-MSCs)静脉输注。治疗48周后,20%的患者实现了糖化血红蛋白(HbA1c)<7.0%且胰岛素用量减少50%以上的目标,而安慰剂组仅4.55%达到这一标准。更令人振奋的是,治疗组中有5名患者在10-13个月内完全脱离胰岛素依赖,这在传统治疗中几乎不可能实现。
此外,还有一项研究显示,接受脐带华通氏胶MSCs移植的2型糖尿病患者中,41%在2-6个月内停用胰岛素,且平均9.3个月无需再注射胰岛素。这些数据表明,MSCs治疗不仅能显著改善血糖控制,更能实现长期疗效。
2025年6月干细胞治疗2型糖尿病临床进展
6月3日,利比亚米苏拉塔国家癌症研究所牵头在《糖尿病与代谢综合征》杂志上发表了一篇名为《间充质干细胞治疗1型和2型糖尿病:随机对照试验的系统评价和荟萃分析》的研究成果。[7]

本综述回顾并分析了13项RCT,共涉及507名受试者。其中,我国进行了5项研究,印度进行了3项研究,伊朗进行了 2项研究,瑞典进行了2项研究,美国进行了1项研究。
我们观察到糖尿病患者的糖化血红蛋白 (HbA1c)、前血糖 (PPBG) 和胰岛素需求量在接受干细胞治疗六个月和十二个月后持续显著降低。空腹C肽水平(可指示β细胞功能和基线胰岛素分泌)在两种类型的患者中在12个月的随访后也显著升高。
在半年和一年的随访中,在T2DM亚组分析中,FBG、PPBG和胰岛素剂量在一年后显著降低;后两者在3个月和6个月也持续降低。
两组间空腹血糖(FBG)无显著差异,但干预组在治疗后3、6和12个月的空腹血糖持续较低。此外,MSC疗法在改善刺激后C肽、胰岛素抵抗指数(HOMA-IR)和HOMA-B指标方面未见明显效果。
2025年7月干细胞治疗2型糖尿病临床进展
7月25日,安徽医科大学第五临床医学院在《罕少疾病杂志》上发表了一篇题为《人脐带充质干细胞治疗2型糖尿病的一例报告并文献复习》的研究报告,给广大糖尿病患者带了康复的新希望。[8]

该研究选取的是1名确诊为2型糖尿病60岁男性患者,因20年前口干、多饮、多尿,血糖升高,诊断为2型糖尿病,有高血压病史。6年前因血糖控制不佳,调整治疗方案为门冬胰岛素30注射液18U 三餐前、甘精胰岛素注射液8U 睡前、曲格列汀100mg 每日1次+饮食运动治疗,血糖控制差,HbA1C:8.5%,空腹c肽:807pmol/L。
最终确诊为:2型糖尿病合并糖尿病视网膜病变、高血压和脂肪肝。在常规治疗收效甚微后,医疗团队制定了周密的干细胞治疗方案。
2022年6月19号于北京大学深圳医院内分泌科接受三次脐带间充质干细胞(hUC-MSCs)静脉注射。研究结果发现:
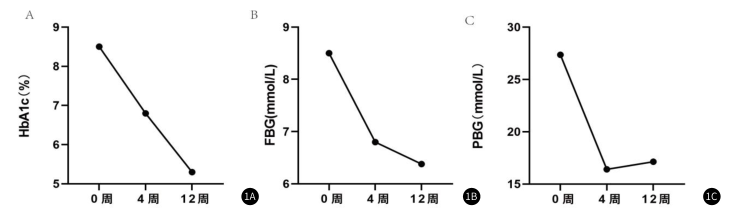
1.血糖明显改善:在随访过程中,患者第4、12周糖化血红 蛋 白 均 控 制 达 标 , 其 中 在 第 1 2 周 , 糖 化 血 红 蛋 白 降至最低,为5.3%;在随访过程中,患者空腹血糖(Fastingblood glucose,FBG)持续下降。餐后2小时血糖(2-hour postprandial blood glucose,PBG)均低于基线水平。(图1)
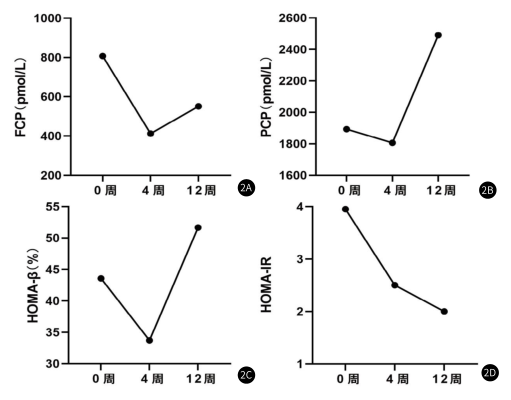
2.胰岛功能逐步改善:静脉输注脐带间充质干细胞后,患者FCP在第4周下降至最低,随后上升;而PCP在输注脐带间充质干细胞后,在4周后开始上升至12周;就HOMA-β而言,在4周后开始上升,于12周到达高值;而HOMA-IR,在输注hUC-MSCs后持续下降至12周,胰岛功能恢复与胰岛素抵抗减轻均于12周到达最佳效果。
3.逐渐减少降糖药:患者在前三次输注脐带间充质干细胞后逐渐实现降糖药物减量,到第4周实现了减停口服降糖药物,到4周胰岛素用量较基线胰岛素用量下降大于50%。(见表1)

4.安全性:整体来看,治疗安全性良好。余心电图、胸片、感觉阈值未见明显异常,未见肺部、肝胆脾胰等脏器出现新发结节/肿瘤等情况,随访过程中未出现感染、严重低血糖及急性心脑血管等事件。
病例表明,静脉输注人脐带间充质干细胞(UC-MSCs)可能成为2型糖尿病的安全有效干预策略,其通过改善糖化血红蛋白(HbA1c)水平、部分性恢复胰岛β细胞功能及减轻胰岛素抵抗三重机制,为疾病管理提供新型治疗选择。
7月26日,西哈萨克斯坦医科大学牵头在《世界干细胞杂志》上发表了一篇名为《自体和异体间充质干细胞治疗糖尿病:系统评价和荟萃分析》的研究成果。[9]
本系统综述分析了2000年至2025年间发表的研究,重点关注自体和异体MSC治疗2型糖尿病的安全性、有效性和治疗潜力。

荟萃分析显示,骨髓来源的间充质干细胞(MSCs)治疗2型糖尿病能显著降低患者的HbA1c、空腹血糖(FBG)和胰岛素用量,同时对C肽水平的影响有限。
具体来看,自体MSCs移植可以明显降低HbA1c、FBG和胰岛素需求,而同种异体MSCs对HbA1c的影响不显著,但可以降低FBG和胰岛素用量。
在安全性方面,基于MSC的治疗总体耐受良好,不良反应大多为短期轻微反应,仅少数参与者出现,且迄今未观察到严重或致命事件。整体来看,这类疗法在有效性和安全性上都展现出良好的潜力,为糖尿病治疗提供了可行的新方向。
2025年8月干细胞治疗2型糖尿病临床进展
8月22日-24日,2025广州医疗与健康产业博览会(以下简称“医博会”)在广州盛大举行,一则重磅消息在现场引发广泛关注:国家Ⅰ类新药干细胞治疗二型糖尿病临床启动发布会,正式启动干细胞治疗二型糖尿病临床项目。[10]

活动上,中山大学附属第一医院内分泌科刘娟教授指出,我国糖尿病患者众多,目前尚无根治方法,现有治疗主要是控制并发症。干细胞治疗作为全球新兴的疾病干预手段,已积累了大量成功案例,有望成为继手术和药物之后的新型糖尿病治疗方向。
2型糖尿病的核心问题在于β细胞与胰岛素敏感组织(肝、肌肉、脂肪)之间的反馈失衡,导致葡萄糖代谢异常。现有药物只能在一定程度上延缓病情或改善症状,但无法阻止 β 细胞持续损伤,并可能带来胰腺炎、心血管等风险。
而间充质干细胞(MSCs)具有多向分化和免疫调节能力,能够诱导分化为胰岛素分泌细胞,促进胰腺再生,为糖尿病治疗提供了新的希望。
此次临床项目采用达博生物自主研发的人脐带间充质干细胞注射液,可保护内源性β细胞,缓解与胰岛素抵抗相关的慢性轻度炎症。今年7月,广州开发区(黄埔区)也发布了促进生物医药产业发展的政策,从资金、审批、国际拓展到产业生态全链条给予支持。广州市黄埔区卫生健康局表示,将继续支持干细胞创新药和细胞治疗产业的发展,此次临床项目的启动也增强了国内干细胞产业信心。
2025年9月干细胞治疗2型糖尿病临床进展
2025年9月,国家药品监督管理局近期已正式接收 “E10I 人脐带间充质干细胞注射液” 的新药临床试验申请。值得关注的是,这是我国首款无需进行基因修饰的天然干细胞疗法,其治疗方向专门聚焦于2型糖尿病。[11]
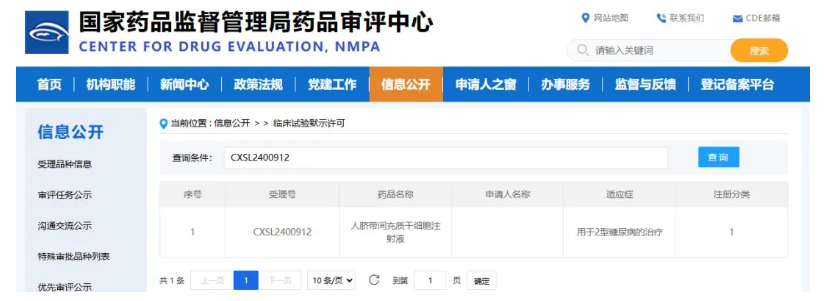
这标志着我国在糖尿病细胞治疗领域迈出关键一步,也为数以百万计的2型糖尿病患者打开了新的治疗窗口。
在此前的研究中,E10I注射液通过静脉输注方式进行治疗(每4周一次,共3次),结果显示出令人振奋的疗效:
- 血糖达标时间延长30%以上,血糖波动显著减少;
- 糖化血红蛋白(HbA1c)下降1.2%–1.5%,长期血糖控制更为稳定;
- 部分患者胰岛素用量减少超过20%,对外源胰岛素依赖明显降低;
- 疗效可持续6–12个月,为患者带来持久的代谢改善与生活质量提升。
这项疗法的临床推进,不仅展示了我国干细胞研究的创新实力,也为“摆脱终身胰岛素依赖”提供了新的可能。未来,随着更多临床数据积累,E10I或将成为2型糖尿病精准细胞治疗的新里程碑。
2025年10月干细胞治疗2型糖尿病临床进展
10月20日,行业权威期刊《护理实践与研究》发表了一篇题为《脐带间充质干细胞唤醒 20 年糖友:从依赖胰岛素到自主控糖的重生之路》的临床成果报告。[12]
研究依托成渝双城区域细胞制备协同创新中心(简称成渝双城细胞中心)的技术支撑,通过真实案例展现了脐带间充质干细胞治疗2型糖尿病的显著成效,为长期受困于该疾病的患者提供了新的康复方向。

患者张建国(化名),55岁,罹患2型糖尿病20年,长期依赖胰岛素且出现周围神经病变和糖尿病肾病。
在接受3次间隔4周的hUC-MSCs静脉输注后,血糖明显下降,糖化血红蛋白从8.5%降至6.8%,并在3个月内完全停用胰岛素,同时足部疼痛缓解,睡眠改善,生活质量显著提升。
远期随访显示,糖稳持续,尿蛋白下降,神经功能改善,生活质量提高,且未出现严重不良反应。
该案例表明,脐带间充质干细胞通过调节免疫、改善胰岛素抵抗并修复β细胞功能,可从根本上改善糖代谢紊乱。而贯穿全程的专业护理是疗效和安全性的重要保障,为长期2型糖尿病患者提供了全新的康复路径。
10月21日,伊朗德黑兰科研人员在《分子生物学报告》上发表了一篇名为《间充质干细胞治疗2型糖尿病:机制、临床证据和未来方向》的研究成果。[13]
究指出,2型糖尿病的核心问题在于胰岛素抵抗与β细胞功能衰退,传统药物虽能控制血糖,却难以逆转病程。
MSC凭借免疫调节、抗炎修复及旁分泌作用,能保护β细胞、改善胰岛素敏感性并促进组织修复,从多环节干预糖尿病的病理过程。相比其他干细胞类型,MSC来源广、取材安全、免疫排斥风险低且具备成熟的GMP生产体系,因此在临床研究中占据主导地位。
过去二十年,全球多项临床试验验证了MSC在降低糖化血红蛋白、减少胰岛素用量及改善代谢功能方面的潜力。
特别是脐带来源MSC因无创获取、细胞活性高而成为应用热点。最新的荟萃分析显示,MSC治疗可使HbA1c平均下降0.7%以上,并显著改善C肽水平。
研究者认为,未来应聚焦于建立标准化生产体系、开展多中心随机对照试验,并开发预测性生物标志物,以推动MSC疗法从临床探索迈向常规治疗,为2型糖尿病带来真正的再生医学突破。
2025年11月干细胞治疗2型糖尿病临床进展
11月23日,意大利多家科研机构联合在《Journal of Diabetes and its Complications》上发表了一篇名为《再生医学在糖尿病治疗中的应用:当前进展与未来方向》的研究成果。[14]

该综述系统总结了再生医学在糖尿病治疗中的最新进展,指出 2型糖尿病的核心问题并不仅是胰岛素抵抗,而是胰岛β细胞功能的进行性衰竭。研究显示,患者出现临床症状时,约 50%的β细胞已失去功能,且这一过程会持续加重,单纯依赖药物和胰岛素治疗难以从根本上逆转病程。
在此背景下,干细胞及再生医学提供了新的治疗思路。多项研究表明,干细胞分化得到的β样细胞能够在体内对葡萄糖刺激作出反应,分泌胰岛素,具备替代或补充受损β细胞的潜力。与传统胰岛移植相比,低免疫原性的干细胞来源β细胞有望降低免疫排斥风险,并减少对长期免疫抑制药物的依赖。
此外,研究还指出,生物材料封装技术和细胞保护策略可提高移植细胞在体内的存活率和功能稳定性,使干细胞治疗在2型糖尿病中的应用更具可行性。尽管目前仍面临长期安全性、免疫逃逸和规模化生产等挑战,但现有临床和早期试验结果已表明,基于干细胞的β细胞替代疗法,有望成为未来改善甚至逆转2型糖尿病进程的重要方向。
2025年12月干细胞治疗2型糖尿病临床进展
12月16日,我国科研人员在《Free Radical Biology and Medicine》上发表了一篇名为《通过调控人骨髓间充质干细胞,靶向铁死亡和铁蛋白自噬可改善2型糖尿病患者拔牙窝的愈合》的研究成果。[15]

研究发现,2型糖尿病患者拔牙后恢复慢,并不只是“血糖高”这么简单。在高糖环境下,骨髓间充质干细胞容易发生一种叫做“铁死亡”的异常细胞死亡过程,本质上是体内铁过多、氧化压力过强,把修复骨头的细胞“耗死了”,从而影响牙槽骨和创口的正常愈合。
进一步研究显示,铁死亡的核心机制是铁蛋白自噬异常活跃,它会释放大量游离铁,引发连锁氧化损伤。科研团队开发的一种新型水凝胶(NBP@BP@CS)可以同时清除自由基、减轻氧化应激,并调节铁代谢和干细胞功能。在动物实验中,这种水凝胶显著加快了糖尿病状态下拔牙创口的愈合,为改善糖尿病患者术后恢复和骨愈合困难提供了新的治疗策略。
2025年干细胞治疗2型糖尿病进展总结
综上所述,2025年的多项干细胞治疗2型糖尿病研究揭示了这一领域的重要突破:从细胞移植到个性化方案,从单器官修复到全身代谢调节,干细胞疗法展现出多维度的治疗潜力。其核心意义在于:
1.突破传统治疗局限:干细胞不仅直接修复受损胰岛,还能通过抗炎、免疫调节、促进血管生成等机制,系统性改善血糖控制、延缓并发症进展,为依赖胰岛素的患者提供“功能性治愈”新希望。
2.推动精准医疗:山东大学等团队提出的“基于代谢表型定制治疗”的理念,标志着糖尿病治疗从“一刀切”向精准化转型,不同细胞来源针对肝脏、胰腺、内脏脂肪等靶器官的差异化干预,为个体化方案设计奠定基础。
3.解决临床瓶颈:脐带间充质干细胞在301例大样本研究中证实的安全性、马来西亚研究中肝肾功能的显著改善,以及海军军医大学实现“完全脱离胰岛素依赖”的突破,均表明干细胞疗法具备从实验室向临床转化的可行性。
4.多学科交叉前景:干细胞与生物材料(如透明质酸水凝胶)、基因编辑、AI辅助分型等技术的结合,有望进一步优化治疗效率,推动糖尿病管理进入“细胞+”时代。
挑战与未来方向
当前的难点在于如何在“标准化”和“个性化”之间找到平衡——不同来源的干细胞(脐带、脂肪、骨髓)和不同给药方式(静脉输注、局部移植等)效果并不一致,需要进一步优化并明确最佳剂量和途径;同时也要开展多中心随机对照试验来验证长期疗效。
技术上,可以借助人工智能来优化体外分化条件,开发能实时追踪移植细胞功能的生物传感器;在临床应用层面,亟需降低成本、推动医保覆盖,并探索干细胞与药物、生活方式干预或其它疗法的联合方案,以实现协同增效。
结语
2025年的进展让人看到希望——干细胞治疗正从单纯的“症状控制”向恢复功能、延缓或逆转病程的方向靠近。只要后续研究把疗效、安全性和可及性的问题一步步解决,配合合理的监管与支付政策,这一途径有望在未来几年内惠及更多糖尿病患者,成为综合治疗的重要组成部分。
相关阅读:2025年干细胞治疗1型糖尿病最新临床进展,治愈已触手可及(截至5月)
参考资料:
[1]Chen, Z., Luo, Y. & Liu, J. Human amniotic epithelial stem cells, a potential therapeutic approach for diabetes and its related complications. Human Cell 38, 39 (2025). https://doi.org/10.1007/s13577-024-01171-x
[2]Nada AH, Ibrahim IA, Oteri V, Shalabi L, Asar NK, Aqeilan SR, Hafez W. Safety and efficacy of umbilical cord mesenchymal stem cells in the treatment of type 1 and type 2 diabetes mellitus: a systematic review and meta-analysis. Expert Rev Endocrinol Metab. 2025 Mar;20(2):107-117. doi: 10.1080/17446651.2025.2457474. Epub 2025 Feb 4. PMID: 39905688.
[3]Wang L, Wang L, He F, Song J, Qiao J, Qin J, Chen L, Hou X. Tailoring cell therapies for diabetic metabolic phenotypes: a comparative study on the efficacy of various umbilical cord-derived cell regimens. Stem Cells Transl Med. 2025 Feb 11;14(2):szae083. doi: 10.1093/stcltm/szae083. PMID: 39560969; PMCID: PMC11878779.
[4]Chin SP, Kee LT, Mohd MA, Then KY. Umbilical Cord-Derived Mesenchymal Stem Cells Infusion in Type 2 Diabetes Mellitus Patients: A Retrospective Cytopeutics’ Registry Study. Diabetes Metab Syndr Obes. 2025 May 19;18:1643-1659. doi: 10.2147/DMSO.S507801. PMID: 40416928; PMCID: PMC12102742.
[5]https://bydrug.pharmcube.com/news/detail/15f21f78cf686cba6ab851ab21312c14
[6]金恺萌,鲁瑾.间充质干细胞治疗糖尿病的研究进展[J].海军军医大学学报,2025,46(05):644-652.DOI:10.16781/j.CN31-2187/R.20240199.
[7]Kashbour, M., Abdelmalik, A., Yassin, M.N.A. et al. Mesenchymal stem cell-based therapy for type 1 & 2 diabetes mellitus patients: a systematic review and meta-analysis of randomized controlled trials. Diabetol Metab Syndr 17, 189 (2025). https://doi.org/10.1186/s13098-025-01619-6
[8]黄才浩,张帆.人脐带充质干细胞治疗2型糖尿病的一例报告并文献复习[J].罕少疾病杂志,2025,32(07):3-6.
[9]Aringazina RA, Zare A, Mousavi SM, Abenova N, Mussin NM, Tamadon A. Autologous and allogeneic mesenchymal stem cell-based therapies for diabetes mellitus: A systematic review and meta-analysis. World J Stem Cells 2025; 17(7): 108202
[10]https://mp.weixin.qq.com/s/yCh4Lz3nfhN5jJM_O6uA_w
[11]https://mp.weixin.qq.com/s/LCiMJumtFvvd4z9uAZX9HA
[12]霍光同.脐带间充质干细胞唤醒20年糖友:从依赖胰岛素到自主控糖的重生之路[J].护理实践与研究,2025,22(10):1424-1426.
[13]Zarei M. Mesenchymal stem cell therapy for type 2 diabetes: mechanisms, clinical evidence, and future directions. Mol Biol Rep. 2025 Oct 21;52(1):1046. doi: 10.1007/s11033-025-11133-7. PMID: 41117868.
[14]Medenica S, Abazovic D, Vukovic J, Vojinovic T, Tomovic F, Defeudis G, Mazzilli R, Kovacevic Z, Djurdjic D, Prelevic V, Abazovic T, Rizzo M, Abdelalim EM. Regenerative medicine approaches for treating diabetes: Current advances and future directions. J Diabetes Complications. 2026 Jan;40(1):109232. doi: 10.1016/j.jdiacomp.2025.109232. Epub 2025 Nov 23. PMID: 41297146.
[15]Li J, Xu F, Yu Y, Guo F, Chen Z, Cheng Z, Qin R, Yuan H, Ma X, Du Y, Bian Y, Pan Y. Targeting ferroptosis and ferritinophagy improves tooth extraction socket healing in type 2 diabetes mellitus via human bone marrow mesenchymal stem cells modulation. Free Radic Biol Med. 2025 Dec 16;241:732-747. doi: 10.1016/j.freeradbiomed.2025.10.010. Epub 2025 Oct 11. PMID: 41082952.
免责说明:本文仅用于传播科普知识,分享行业观点,不构成任何临床诊断建议!杭吉干细胞所发布的信息不能替代医生或药剂师的专业建议。如有版权等疑问,请随时联系我。




 扫码添加官方微信
扫码添加官方微信