糖尿病作为全球高发的代谢性疾病,其治疗始终面临着精准控糖、减少并发症及提升患者生活质量的多重挑战。传统治疗手段虽能延缓病情进展,但在长效性、安全性及功能性治愈方面仍有局限。
近年来,随着医学技术的飞速迭代,糖尿病治疗已从单一药物干预迈向“药物革新+细胞再生+智能管理+多学科协同” 的多元突破 —— 从口服GLP-1受体激动剂的便捷应用,到干细胞疗法实现胰岛功能重建,从基因编辑破解免疫攻击难题,到AI驱动的精准血糖调控,每一步创新都在重塑糖尿病管理的格局。
本文基于已发表的文献以及临床试验数据,对截至2025年10月的糖尿病的7种最新治疗方法进行了全面更新,涵盖前沿药物、干细胞与再生医学、基因编辑与免疫调控、智能设备与精准管理、生活方式干预、多学科综合干预策略以及其他新兴疗法7个方向,为理解糖尿病治疗的未来方向提供全景视角。

2025糖尿病的7种治疗方法:从药物治疗到干细胞疗法的最新临床突破
一、前沿药物治疗进展
药物治疗仍是T1D和T2D管理的核心手段。近年来,新药研发和适应症拓展显著提升了疗效,尤其在T2D代谢控制和T1D辅助治疗方面取得突破性进展。
1.1 GLP-1受体激动剂(GLP-1 RA药物orforglipron)
2025年6月21日,美国制药公司礼来公布了其在研口服小分子胰高血糖素样肽-1(GLP-1)受体激动剂Orforglipron的首个3期ACHIEVE-1临床试验积极关键结果,并预计在2026年提交用于治疗二型糖尿病的监管申请。 [1]

与需要注射的传统GLP-1受体激动剂(如Ozempic)不同,Orforglipron是一种在研、每日一次的小分子(非肽类)口服GLP-1受体激动剂,可在全天任何时间服用,无需饮食或饮水方面的限制。
研究表明,这款新型口服小分子GLP-1RA药物能在40周内为2型糖尿病成人患者带来具有临床意义的A1C和体重降幅,在治疗早期即治疗4周就观察到血糖改善,这显示出orforglipron作为一种有效性良好的口服GLP-1RA药物,在2型糖尿病早期治疗中的潜力。

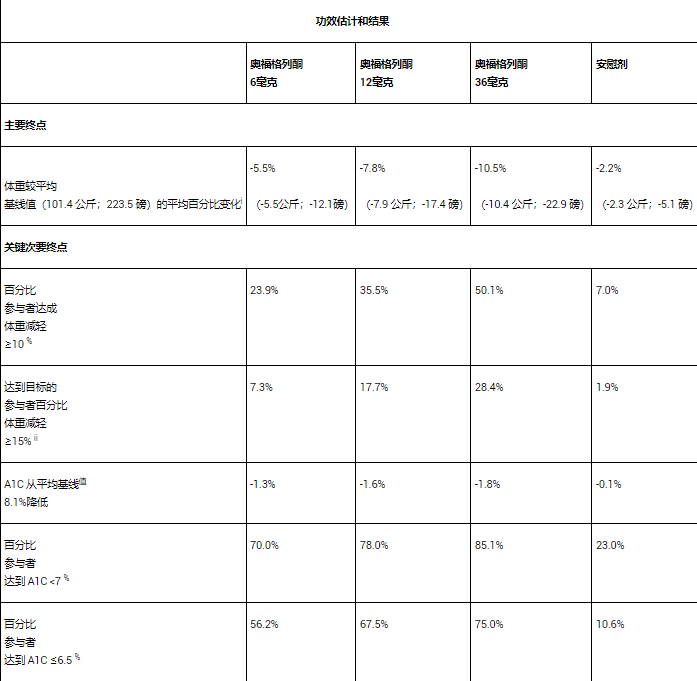
8月,口服GLP-1受体激动剂orforglipron在第三项3期临床试验中取得成功,并已启动今年在全球范围内提交的肥胖症治疗相关监管申请。
试验结果显示,orforglipron的三个剂量组均达到了主要终点和所有关键次要终点,在72周时均实现了显著的体重减轻、糖化血红蛋白(A1C)水平的显著降低以及心血管代谢风险因素的改善。在主要终点方面,每日一次服用36毫克orforglipron(无需限制进食和饮水)的患者,体重平均减轻了10.5%(22.9磅),而安慰剂组仅减轻了2.2%(5.1磅)。
1.2 胰岛素类似物
超速效胰岛素:如门冬胰岛素(Fiasp),起效时间缩短至5-10分钟,改善餐后血糖控制。
长效胰岛素:依柯胰岛素(Insulin Icodec),胰岛素的“新星”,是一种超长效基础胰岛素,已在加拿大、日本、澳大利亚和欧洲等国家和地区获批。2024年6月24日,国家药品监督管理局批准依柯胰岛素注射液上市,用于治疗成人2型糖尿病(T2DM)。[2]
多中心研究成果提示:依柯胰岛素用于成人2型糖尿病患者(T2DM),在控制血糖稳定性方面表现出色,降糖效果与日剂量给药基础胰岛素相比呈现非列效应。部分研究结果提示,依柯胰岛素组糖化血红蛋白(HbA1c)下降幅度优于日剂量给药基础胰岛素制剂。

1.3 SGLT-2抑制剂
随着药物的研究不断深入,SGLT-2i具备心肾双护的效果,明显改善糖尿病患者肾脏及心血管不良结局,降低心衰及肾脏疾病再住院风险。当前被我国多部新指南均推荐作为一线选择用药,并且2024年还获批用于治疗慢性腎病(CKD)伴T2D。[3]
目前临床实践中常用的SGLT-2i类药物有达格列净、恩格列净、卡格列净、艾托格列净及恒格列净,不同种类的 SGLT-2i 建议与特定药物联合使用。
除显著降糖及心肾保护作用外,SGLT-2抑制剂在临床应用中还展现多重优势:可使体重平均下降0.6~3.0kg;显著改善血压,对2型糖尿病合并高血压患者,24小时动态收缩压降低4.36mmHg、舒张压降低 2.20 mmHg;通过促进尿糖排泄,平均降低尿酸水平 37.73 µmol/L;在血脂调节方面,恩格列净虽在研究中引起低密度脂蛋白(LDL-C)和高密度脂蛋白(HDL-C)轻微升高,但未达临床显著意义。

1.4 替拉唑肽Mounjaro
9月的欧洲糖尿病研究协会 (EASD) 年度会议上,公布并发表在《柳叶刀》上的临床试验结果显示,替拉唑肽的商品名Mounjaro能够显著改善2型糖尿病儿童和青少年的血糖控制及体重管理,而这些患者多对现有疗法反应不佳。
这项由印第安纳大学医学院牵头的 SURPASS-PEDS 试验,纳入了 99 名 10-17 岁的受试者,尽管已接受二甲双胍或胰岛素治疗,但血糖仍难以控制。受试者在原有基础治疗上,每周注射替拉唑肽 5 mg、10 mg 或安慰剂,进行了30周观察及一年随访。
结果显示:
- 79%的替拉唑肽组患者HbA1c下降至6.5%以下(安慰剂组仅29%)
- 体重分别减少7.4%(5mg组)和11.2%(10 mg 组),显著优于安慰剂组的0.4%
- 与治疗相关的不良反应多为轻中度胃肠道症状,且随时间缓解
这是首次证实替拉唑肽能为青少年2型糖尿病患者带来持续血糖改善与体重降低,或将成为该年龄段新的治疗选择。
二、干细胞和外泌体最新进展
干细胞具有分化成各种细胞类型和再生受损组织的独特能力。在糖尿病方面,干细胞疗法旨在恢复胰腺中产生胰岛素的β细胞的功能。
2.1 zimislecel(原名VX-880)
2025年6月,福泰制药(Vertex)发布FORWARD-101临床试验的1/2/3期的最新研究结果,并更新了1/2期试验的最新临床数据。该研究聚焦于zimislecel,一种基于干细胞的完全分化胰岛细胞疗法,旨在治疗伴有低血糖意识障碍和严重低血糖事件(SHE)的1型糖尿病(T1D)患者。[4]

在FORWARD-101最新临床试验中,12名接受单次全剂量Zimislecel输注的患者接受了至少1年的随访,结果显示:
- 所有12名参与者均表现出内源性胰岛素分泌(通过C肽评估)的恢复,严重低血糖事件的消失,以及血糖控制达标(HbA1c<7%,TIR>70%)。
- 该疗法显著减少了所有患者的外源胰岛素的使用量,平均每位患者都减少了92%,并且在10名患者中完全消除了外源胰岛素的使用需求。
该项目也是全球首个针对1型糖尿病的干细胞疗法迈进3期临床试验!其突破性进展为T1D患者提供了长期摆脱胰岛素注射的潜在解决方案,标志着再生医学在糖尿病领域的重要里程碑。
2.2 上海长征医院自体干细胞疗法
2025年4月22日,上海长征医院对外披露,通过干细胞再生移植疗法,近一年来医院副院长、器官移植中心主任殷浩团队成功治愈了多位1型糖尿病患者。[5]

这是继去年5月,殷浩联合团队全球首次利用自体干细胞再生疗法成功治愈重度2型糖尿病患者后,又取得的一系列新突破。据团队介绍,研究表明,通过微创输注的给药方式,可实现胰岛功能衰竭糖尿病(1型和严重2型)患者的治愈。
基于这一系列前期研究进展,2025年4月18日,由殷浩团队联合开发的“异体人再生胰岛注射液”,获国家药监局临床试验默示许可,成为中国第一个,全球第二个进入临床试验阶段的异体通用型再生胰岛产品。
2.3 化学重编程诱导多能干细胞制备的胰岛细胞移植
2024年9月,邓宏魁联合天津市第一中心医院团队在《细胞》发文,全球首次利用自体再生的干细胞胰岛移植,临床功能性治愈了1型糖尿病。此前,这名25岁的患者已试遍了所有治疗手段,血糖仍无法控制,即将面临生命终结。[6]

首位患者在移植后恢复了内源自主性、生理性的血糖调控,移植75天后完全稳定地脱离胰岛素注射治疗,目前疗效已稳定持续1年以上。该研究初步证明化学重编程多能干细胞制备的胰岛细胞疗法安全有效,实现了1型糖尿病的临床功能性治愈。
2.4 细胞袋生物混合器官
2025年5月14日,加拿大再生医学生物技术公司Sernova Biotherapeutics,宣布了其正在进行的细胞袋生物混合器官(Cell Pouch Bio-hybrid Organ)治疗1型糖尿病患者1/2期临床试验的积极中期数据。[7]

该公司将细胞袋与人类供体细胞或干细胞衍生的胰岛样簇结合起来,与德国生物科技公司Evotec合作创建生物杂交器官来治疗1型糖尿病。生物杂交器官由非生物材料组成(如细胞袋),与活组织结合,以恢复或增强受损器官的功能。这种创新方法旨在为慢性病患者提供一种潜在的革命性治疗方法,最初侧重于1型糖尿病和甲状腺疾病。
12名移植了人类供体胰岛细胞的患者的中期数据显示:患者实现了胰岛素独立性,胰岛细胞植入细胞袋,胰岛功能、胰岛存活率、血糖控制得到改善,患者报告的生活质量(QOL)得到改善,低血糖意识得到提高,对严重低血糖症状的敏感性增加。患者预后的改善与移植胰岛数量的累积增加有关。
相关阅读:最新荟萃分析:从9个问题来解答干细胞治疗糖尿病的未来前景
三、基因编辑与免疫调控
3.1 基因疗法 RJVA-001
2025年5月19日,Fractyl Health,Inc公司宣布,其针对2型糖尿病和肥胖患者研发的开创性基因疗法取得了里程碑式进展,单次剂量即可实现持久疗效和安全性,且全身性的胰高血糖素样肽-1(GLP-1)暴露有限。[8]

这种名为 RJVA-001 的治疗方法旨在靶向胰腺细胞,使其按人体所需生成GLP-1。GLP-1是一种由人体肠道产生的激素,属于肠促胰岛素类激素。它在调节血糖等方面发挥重要作用,如:在血糖升高时释放胰岛素;减缓消化速度,使糖分更缓慢地进入血液;减少食欲,助力减肥。
最新数据显示,单剂量RJVA-001在db/db小鼠(2型糖尿病模型)中可实现持久代谢改善,且全身GLP-1暴露较低,有望同时解决当前 GLP-1 药物在疗效持续性、依从性和耐受性方面面临的挑战。目前该公司已提交申请,计划于2026年启动RJVA-001的临床试验,预计在同年晚些时候分享初步结果。
3.2 化学重编程技术突破
2025年1月,邓宏魁课题组与北京大学关景洋课题组合作在国际知名学术期刊《Nature》上发表了题为“A Rapid Chemical Reprogramming System to Generate Human Pluripotent Stem Cells”的最新研究成果。[9]

这项研究不仅揭示了化学重编程体系中的关键表观遗传障碍,还进一步优化了快速化学重编程体系,研究团队成功建立了新的快速人体细胞化学重编程体系,将高效诱导人CiPS细胞所需时间从30天缩短至16天以内,最短仅需10天即可完成诱导。
该方法在不同遗传背景、不同年龄的15名个体来源的体细胞上进行了测试,均实现了CiPS细胞的高效诱导,诱导效率最高可达38%。对于此前重编程效率低的供者细胞,利用该快速化学重编程体系可以将16天内的重编程效率提高20倍以上,大大提升了化学重编程技术应用于不同个体的普适性。
基于该技术制备的CiPS来源胰岛细胞已在1型糖尿病患者中实现功能性治愈,患者术后可正常饮食并完全脱离胰岛素依赖,充分表明该技术的安全性和有效性。
3.3 CRISPR 基因编辑疗法
CRISPR技术自问世以来,为生物制药领域带来了巨大飞跃,CRISPR与ViaCyte合作开发的VCTX210和VCTX211两款候选产品均为治疗1型糖尿病的基因编辑、同种异体、干细胞衍生的候选产品,通过移植干细胞分化而来的胰腺细胞,能够使得1型糖尿病患者恢复胰岛素分泌功能,达到功能性治愈的目的。
该产品通过利用CRISPR/Cas9敲除了干细胞表面的T细胞攻击有关蛋白基因,使得移植细胞不会受到宿主免疫系统攻击。目前两款产品均已经进入临床。
四、智能设备与精准管理
控制糖尿病需要精确控制血糖水平,传统的方法是每天注射胰岛素。然而,最近的进展提供了更复杂、更人性化的解决方案。
4.1 预测性连续血糖监测
2025年6月,IBM和罗氏集团(Roche)正式发布了双方共创的Accu-Chek SmartGuide结合AI算法用于优化糖尿病的日常管理,旨在利用AI驱动的解决方案,帮助糖尿病患者更好地控制血糖。[10]

该应用基于罗氏的血糖持续监控 (CGM) 传感器实时数据和用户输入的信息,通过三项关键的预测能力为糖尿病患者提供准确、高效的支持:
- 血糖预测:提供血糖情况的持续预测,直观呈现未来2小时的血糖范围,并持续预判潜在的血糖异常;
- 低血糖预测:提供低血糖的持续监控,最多可提前30分钟向糖尿病患者发出低血糖事件警告;
- 夜间低血糖预测:提供夜间监护功能,可预估糖尿病患者夜间入睡前7小时内发生低血糖的风险,并告知是否应采取预防措施,比如在睡前补充零食。
4.2 胰岛素泵
现代胰岛素泵是一种紧凑型设备,可全天持续提供胰岛素。通过它,你可以通过按下或设定几个按钮进行编程,在一天中的任何时间将所需的胰岛素剂量注入体内,以调整胰岛素输送率,从而改善血糖控制并减少注射频率。
美敦力和Tandem Diabetes等公司正在引领下一代胰岛素泵的开发,这些泵可与连续血糖监测系统集成,实时调整胰岛素给药量。

4.3 闭环胰岛素输注系统
闭环胰岛素输送系统又称人工胰腺系统,它将胰岛素泵与连续血糖监测仪结合起来,形成一个反馈回路。这些系统可根据实时血糖水平自动调整胰岛素给药量,减轻糖尿病管理的负担,改善总体血糖控制。
美敦力公司的MiniMed 780G和Tandem公司的Control-IQ就是此类系统的典型代表,它们为更自动化、更精确的糖尿病管理铺平了道路。

4.4 全闭环系统
全闭环系统是糖尿病治疗的一项重大进步,它将胰岛素泵与连续血糖监测仪(CGM)相连,实现了胰岛素输注的全自动化,无需患者手动计算碳水化合物或注射餐时胰岛素。
2025年9月,欧洲糖尿病研究协会 (EASD) 年度会议上剑桥大学团队开发的全闭环系统CamAPS HX在多项研究中显示出优异效果:
针对1型糖尿病患者:26名血糖控制差的成年人使用该系统后,血糖控制显著改善:
- 糖化血红蛋白(HbA1c)降低
- 每天多出 3 小时处于血糖达标范围
- 无严重低血糖或酮症酸中毒
- 睡眠、情绪和生活压力明显改善
- 青少年试验也证实了类似的效果,特别在运动和社交方面提升了自由度和自信心
针对2型糖尿病患者
在26名胰岛素使用者中,使用全闭环系统使血糖达标时间每天延长约8小时;对同时患有肾功能衰竭的患者,该改善仍达3.5小时。试验参与者表示,不再需要频繁采血和注射,显著提升了生活质量和疾病管理信心。
该系统有望为1型和2型糖尿病患者带来更加便捷、安全、智能化的长期控糖体验,减轻日常管理的负担,降低疾病并发症风险。
五、生活方式干预
2025年糖尿病治疗指南明确将生活方式干预作为所有类型糖尿病管理的基础,其核心价值在于通过行为重塑实现代谢稳态的长期维持。

5.1 饮食调整
均衡饮食:每餐搭配 1/2 蔬菜、1/4 优质蛋白(鱼 / 蛋 / 豆类)、1/4 全谷物(燕麦 / 糙米),避免精制糖和加工食品。
控制热量:超重者每日减少 500-750 千卡摄入,目标减重 5%-10%(如体重 80kg 者减 4-8kg)。
科学加餐:两餐间选择低 GI 水果(苹果 / 蓝莓)或坚果(10 颗杏仁),替代高糖零食。
5.2 规律运动
有氧运动:每周150分钟中等强度运动(如快走、游泳),分 5 天完成,每次 30 分钟。
抗阻训练:每周2-3次力量练习,提升肌肉量以增强胰岛素敏感性。
餐后活动:饭后1小时散步10-15分钟,可降低血糖峰值 30%。
5.3 体重管理
核心目标:BMI≥24 者优先减重,基线体重减少 5% 即可改善血糖,减重10%以上可能实现糖尿病缓解。
维持策略:达标后继续保持饮食运动习惯,必要时结合GLP-1类药物防止反弹。
5.4 睡眠优化
时长保证:每日7-8小时高质量睡眠,夜间低血糖风险可降低62%。
环境调整:睡前1小时避免蓝光(手机 / 电视),保持卧室温度22℃、黑暗安静。
失眠干预:采用“三阶段法”(规律作息 + 冥想 + 穴位按摩)改善睡眠质量。
5.5 心理与社交支持
压力管理:通过深呼吸、瑜伽或正念训练缓解焦虑,长期压力可使胰岛素抵抗加重30%。
社交互动:每周参与2次社交活动(社区课程 / 亲友聚会),孤独感会增加13%并发症风险。
家庭支持:家属每日陪伴监测血糖,每周共同准备3次健康餐,提升治疗依从性。
5.6 戒烟限酒
戒烟:吸烟使心血管风险增加39%,电子烟同样有害,需完全戒除。
控酒:男性每日饮酒≤25g(1两白酒),女性≤15g,过量饮酒会干扰糖代谢。
5.7 关键监测
自我管理:使用可穿戴设备记录运动 – 血糖关联,优化个性化方案。
定期评估:每3个月复查体重、腰围、HbA1c,调整干预计划。
六、多学科综合干预策略
6.1 代谢手术革新
手术治疗肥胖可促进显著且持久的体重减轻,并改善2型糖尿病患者的血糖管理和长期结局。鉴于高血糖和葡萄糖稳态改善的程度和速度,这些手术甚至被建议用于治疗无严重肥胖的2型糖尿病,因此目前首选术语为 “代谢手术”。
根据2025ADA糖尿病标准里的内容证据,包括来自大型队列研究和随机对照(非盲法)临床试验的数据表明,与非手术干预相比,代谢手术在2型糖尿病和肥胖患者中实现了更优的血糖管理和心血管风险降低。[11]
除了改善血糖外,代谢手术还降低了微血管疾病的发生率、提高了生活质量、降低了癌症风险、改善了心血管疾病危险因素和长期心血管事件,并降低了全因死亡率。通过匹配手术和非手术受试者的队列研究强烈表明,代谢手术降低了全因死亡率。

6.2 个性化营养干预
基于肠道菌群检测的精准营养方案成为趋势。例如,厚壁菌门/拟杆菌门比例失衡的患者,通过补充特定益生菌(如阿克曼菌)可使胰岛素敏感性提升。配合动态血糖监测,可实时调整碳水化合物摄入量。
6.3 运动处方精准化
可穿戴设备结合肌电传感器,为糖尿病患者定制抗阻训练方案。
《中华糖尿病杂志》上曾发表过一篇便携式可穿戴设备结合运动管理对54例2型糖尿病患者血糖和肌氧代谢的影响的研究成果。[12]

与对照组相比,试验组干预后LDL-C降低幅度更大,且试验组自身干预前后FPG、HbA1c及LDL-C均显著下降。试验组第2阶段1分钟肌氧降幅和第3阶段2分钟心率升幅均优于对照组。
综上,便携式可穿戴设备结合运动管理可有效降低T2DM患者血糖水平,改善肌氧代谢能力和心肺耐力。
七、其他新兴疗法
仿生胰岛技术:东南大学李玲教授团队在仿生胰岛研究领域取得了一系列进展,构建血管化胰岛微胶囊以及具有多细胞组分的仿生胰岛,促进胰岛移植后长期存活、功能维持以及血糖的双向智能响应。研究通过微流控技术构建血管化胰岛微胶囊,提升移植胰岛的存活率;设计含α/β细胞的仿生胰岛,实现高血糖时降糖、低血糖时升糖的双向调节;创新性地将胰岛移植至小鼠背部棕色脂肪,血供充足且操作简便,为糖尿病治疗提供新方案。[13]
3D生物打印胰腺:利用诱导多能干细胞(iPSCs)打印胰岛组织,模拟天然胰腺功能,2025年进入动物试验阶段,预计10年内进入临床应用。
肠道微生物群调控:研究表明,益生菌补充或粪菌移植可改善2型糖尿病(T2D)胰岛素敏感性,2025年试验将探索其与GLP-1受体激动剂(GLP-1 RAs)的联合疗效。
无创血糖监测:智能戒指或光学传感器技术正在开发,可减少对传统耗材的依赖,预计2026年推出试验性产品。
结语
糖尿病治疗的多维创新不仅体现在药物疗效的提升和生物技术的突破,更在于跨学科协作对疾病本质的深度探索。从干细胞再生修复胰岛功能到基因编辑规避免疫排斥,从闭环胰岛素系统的智能管理到肠道菌群的代谢调控,每一项进展都在推动糖尿病从“长期控制”向“功能性治愈”迈进。
未来,随着个体化医疗、精准营养干预和可穿戴技术的深度融合,糖尿病管理将更趋动态化、预防化和生活化。这一系列变革不仅为患者带来更高质量的生命体验,也为全球公共卫生体系提供了应对慢性病挑战的范式参考。糖尿病治疗的未来,正以科学之光点亮希望之路。
参考资料:
[1]https://bydrug.pharmcube.com/news/detail/80b2a6213c8bfaee0ba79c84a8b3b6b2
[2]https://www.sohu.com/a/913003233_121124529
[3]https://www.sohu.com/a/910093538_121118849
[4]https://www.nejm.org/doi/full/10.1056/NEJMoa2506549
[5]Wu, J., Li, T., Guo, M. et al. Treating a type 2 diabetic patient with impaired pancreatic islet function by personalized endoderm stem cell-derived islet tissue. Cell Discov 10, 45 (2024). https://doi.org/10.1038/s41421-024-00662-3
[6]Shusen Wang et al., (2024) Transplantation of chemically induced pluripotent stem-cell-derived islet under the abdominal anterior rectus sheath in a type 1 diabetes patient, Cell Doi: https://doi.org/10.1016/j.cell.2024.09.004
[7]https://sernova.com/press_releases/sernova-biotherapeutics-provides-positive-interim-data-from-ongoing-phase-1-2-clinical-trial-of-cell-pouch-bio-hybrid-organ-in-patients-living-with-type-1-diabetes/
[8]https://www.globenewswire.com/news-release/2025/05/17/3083493/0/en/Fractyl-Health-Unveils-New-Rejuva-Smart-GLP-1-Pancreatic-Gene-Therapy-Preclinical-Data-Highlighting-Durable-Potency-and-Safety-with-Limited-Systemic-GLP-1-Exposure-at-ASGCT-2025.html
[9]Wang, Y., Peng, F., Yang, Z. et al. A rapid chemical reprogramming system to generate human pluripotent stem cells. Nat Chem Biol 21, 1030–1038 (2025). https://doi.org/10.1038/s41589-024-01799-8
[10]https://www.ithome.com/0/859/756.htm
[11]https://news.qq.com/rain/a/20241216A07VMW00
[12]牛文畅, 姜宏卫, 梁晓丽, 等. 便携式可穿戴设备结合运动管理对2型糖尿病患者血糖和肌氧代谢的影响 [J] . 中华糖尿病杂志, 2022, 14(6) : 577-583. DOI: 10.3760/cma.j.cn115791-20210830-00473.
[13]https://www.sohu.com/a/871309603_121124549
免责说明:本文仅用于传播科普知识,分享行业观点,不构成任何临床诊断建议!杭吉干细胞所发布的信息不能替代医生或药剂师的专业建议。如有版权等疑问,请随时联系我。




 扫码添加官方微信
扫码添加官方微信